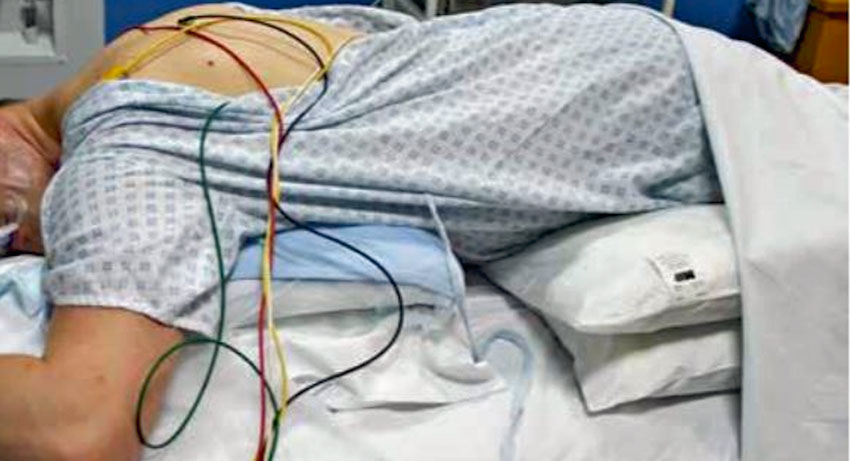
Det kan finnas risk för kompression av perifera nerver vid långvarigt bukläge.
Meralgia paresthetica, som kan orsakas av yttre kompression av nervus cutaneus femoris lateralis, har observerats efter långvarigt bukläge på grund av covid-19.
Noggrann positionering och avlastning av området där nerven löper nära bäckenskoveln och på låret kan med största sannolikhet förebygga denna komplikation.
Vi rekommenderar att man efterfrågar symtom på meralgia paresthetica och andra perifera nervskador i samband med uppföljning efter covid-19.
Bukläge används inom intensivvården för att förbättra syresättningen vid ARDS (akut svår lungsvikt) eller pneumoni [1]. En metaanalys har visat att överlevnaden ökar [2]. Det är inte okomplicerat att vårda patienter i bukläge och kan innebära risk för komplikationer, vilket beskrivits i en Cochraneöversikt [3]. Resultatet av genomgången blev att det inte finns övertygande bevis vare sig för vinster eller motsatsen. I en metaanalys [4] konkluderades att bukläge är positivt för överlevnaden om det appliceras minst 12 timmar, och risken för trycksår och obstruktion av endotrakealtuben påtalas.
Bukläge (Figur 1) har, utifrån viss vetenskaplig evidens och erfarenhet/observationer angående syremättnad hos covid-19-patienter, frekvent använts inom intensivvård och på vårdavdelningar nationellt och internationellt. Risken för trycksår har uppmärksammats [4], men vi har endast hittat en studie om perifera nervskador efter covid-19 [5].
Meralgia paresthetica kan orsakas av yttre kompression av nervus cutaneus femoris lateralis (NCFL), där den löper nära bäckenskoveln eller mer perifert. Det yttrar sig som känselbortfall och i vissa fall parestesier: det sticker och bränner anterolateralt på höften och/eller låret. Nervens lopp kan variera från individ till individ [6, 7]. Tillståndet finns tidigare beskrivet hos patienter som vårdats eller genomgått kirurgi i bukläge och är då vanligare vid diabetes mellitus, adipositas och hög ålder [8]. I ett beskrivet fall har den drabbade vårdats på IVA på grund av ARDS [9].
Vi har vid rehabiliteringsmedicin på Södra Älvsborgs sjukhus i Borås hittat 4 fall med symtom överensstämmande med meralgia paresthetica samt även ett fall vardera med övergående påverkan på plexus brachialis, n ulnaris och n peroneus, där dock sambanden varit svåra att säkerställa. Här presenteras tre fall, där patienterna även vid 6-månadersuppföljningen hade symtom på meralgia paresthetica.
Fallbeskrivning 1
En 69-årig tidigare frisk man insjuknade med feber, hosta och muskelvärk. Han kom till akuten två dagar senare på grund av ökade andningsbesvär. Covid-19-test var positivt och DT av lungorna visade så kallade ground glass-förändringar. Patienten behandlades initialt på covidavdelning med syrgas via högflödesgrimma (HFNC). 11 dagar efter ankomsten flyttades han till IVA där han intuberades. Han blev trakeostomerad 9 dagar senare. BMI var vid inskrivning på IVA 24,6. På IVA användes bukläge, vilket orsakade ett trycksår på höger axel. I journalen står: »tydlig förbättring av syresättning efter vändning i bukläge«. Patienten vårdades upp till 22 timmar på mage. Han flyttades från IVA till infektionsavdelning där han var väldigt trött, inte helt orienterad och hade mardrömmar. Efter 14 dagar flyttades han till rehabiliteringsmedicinsk avdelning. 3 dagar efter inskrivningen klagade han på domningar i höger ben. Vid närmare anamnes beskrev han även nedsatt känsel på lateralsidan av låret, från ljumsken till knät. Han var osäker på när det började. Undersökning via beröring med fingertopp visade nedsatt känsel i den laterala delen av låret motsvarande innervationsområdet för NCFL. Vid utskrivning från rehabavdelningen noterades klar förbättring av domningar och känselnedsättning på höger lår, men fortfarande kvarstående lätta besvär. Den totala vårdtiden blev 61 dagar, varav 27 dagar på IVA.
Fallbeskrivning 2
En 40-årig man med kronisk buksmärta samt smärta i rygg och höger ben på grund av diskbråck, som genomgått gastrisk bypass 2015, insjuknade med plötslig hosta och andfåddhet. Han kom till akuten dagen efter, där DT visade ground glass-förändringar och covid-19-test var positivt. BMI var vid inskrivning 42,5. Patienten blev snabbt syrgaskrävande. 10 dagar senare flyttades han till IVA där han behandlades med högflödesgrimma och CPAP (kontinuerligt positivt luftvägstryck) och var intuberad under ett dygn samt behandlades med bukläge. I journalen står: »legat i bukläge sedan kl 13 och vänds tillbaka på morgonen, ingen jättestor förbättring med bukläge«. Patienten hade under hela vårdtiden mycket oro, ångest och även hallucinationer. Han var svårmobiliserad även på grund av svår smärta i vänster ben. MR av ländrygg och höft visade en 4×10 cm blödning i vänster musculus iliacus, som bedömdes ha orsakats av höga doser dalteparin (Fragmin). Patienten flyttades till rehabavdelningen, där han fortsatte att uppvisa oro. Det framkom att patienten tidigare hade haft PTSD (posttraumatiskt stressyndrom). Undersökning med beröring av fingertopp av vänster ben och anamnes visade hyperestesi och allodyni på laterala sidan av låret ner till knäledsnivå, motsvarande innervationsområdet för NCFL. Smärtan började minska spontant medan övriga symtom var oförändrade. Den totala vårdtiden blev 52 dagar, varav 10 dagar på IVA.
Fallbeskrivning 3
En 58-årig tidigare frisk man insjuknade med hög feber och hosta. Han sökte vård på akuten efter 4 dagar med mycket hög feber och tilltagande andningsbesvär och lades in på vårdavdelning. Covid-19-test var positivt. Patientens BMI var vid inskrivningen 22. Han försämrades samma kväll och togs över till IVA och intuberades. Han var länge cirkulatoriskt instabil med återkommande febertoppar. I journalen står: »svårt att upprätthålla fullgod syresättning, dock tydligt förbättrad av bukläge«. Under en period hade patienten legat i bukläge varje dag i upp till 16 timmar i taget. Han var intuberad 12 dagar och hade trakealkanyl i 10 dagar. Han var vid ankomsten till rehabavdelningen mycket trött och uttalat muskelsvag samt besvärades av smärta i låren, framför allt på vänster sida. I status noterades på vänster sida nedsatt känsel för beröring med fingertopp framtill och på insidan av låret samt på höger sida nedsatt känsel för beröring och smärta baktill på lårets utsida. Känselnedsättningens karaktär och lokalisation fluktuerade något under vårdtiden. Dessutom uppdagades bilateral höftledsartros som ytterligare en potentiell orsak till smärta i det affekterade området. Vid utskrivningen hade symtomen på baksidan av låret spontant avklingat, medan känselnedsättning och smärta kvarstod på båda låren inom innervationsområdet för NCFL. Den totala vårdtiden var 55 dagar, varav 25 dagar på IVA.
Diskussion
Långvarigt bukläge har använts frekvent i covid-19-vården och kan inte ifrågasättas då det i många fall givit förbättrad syresättning och enligt forskningsrapporter ökat överlevnaden [2]. Kanske har man därför valt att låta patienterna ligga länge i samma position och bortsett från behovet av att ändra kroppsläge och avlasta de områden som kan vara känsliga för perifer nervkompression. Detta har inte heller närmare påpekats i instruktionerna. Kunskapen om risken för nervskador vid långvarigt tryck har funnits avseende n peroneus och plexus brachialis men i mindre utsträckning avseende NCFL. Vissa patienter har även drabbats av stroke, vilket kan ha grumlat diagnostiken.
Vi har inte fått rapporter om eller hittat meralgia paresthetica hos covid-19-patienter som inte vårdats i långvarigt bukläge, men det har framförts misstanke om en ökad känslighet och risk för nervskador på grund av sämre blodcirkulation och inflammation [5].
Bukläget bedöms med allra största sannolikhet vara orsaken till meralgia paresthetica, men bidragande orsaker till symtomen kan inte uteslutas: i andra fallet blödningen och i tredje fallet artros. Perifera nervskador efter långvarigt bukläge på IVA är troligen underdiagnostiserade. I alla dessa tre fall har patienterna angivit symtomen först i ett senare skede då den akuta fasen varit över, det vill säga på rehabavdelningen.
Konklusion
Vi vill uppmärksamma att det finns risk för perifer nervpåverkan vid långvarigt bukläge och rekommendera extra kontroller och avlastning av de områden där perifera nerver kan exponeras för tryck. Här har fysioterapeuter på IVA samt rehabiliteringsmedicinska specialister och rehabfysioterapeuter en viktig konsultativ och utbildande roll gentemot IVA-personal, för att öka kunskapen om riskerna och ge förslag på positionering och avlastning, så att dessa skador i största möjliga mån kan förebyggas. Vi föreslår att man frågar vakna patienter som vårdas i bukläge om smärta och parestesier i dessa områden.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
(uppdaterad 2021-02-08)