Ureaplasma urealyticum förekommer urogenitalt hos män och kvinnor efter sexualdebut, och bärarskap ses hos 33 procent av kvinnor som söker STI-mottagning.
Patienter med nedsatt immunförsvar på grund av sjukdom eller läkemedelsbehandling kan drabbas av invasiv Ureaplasmainfektion; vanligast är septisk artrit.
Ureaplasma urealyticum detekteras enklast med PCR-analys för 16S rRNA, då bakterien saknar cellvägg och inte växer i vanliga odlingsmedier.
Ureaplasma urealyticum behandlas företrädesvis med tetracykliner (doxycyklin).
Samarbete mellan olika specialiteter är viktigt för diagnos och behandling.
Under 2021 hade Läkartidningen temat »Sexuellt överförda infektioner« med artiklar om HPV, gonorré, klamydia, Mycoplasma genitalium och syfilis [1]. Vi vill uppmärksamma Ureaplasma urealyticum, en bakterie som överförs sexuellt och kan ge svår infektion hos immunsupprimerade.
Ureaplasma urealyticum tillhör familjen Mycoplasmataceae som saknar cellvägg och därför inte kan behandlas med betalaktamantibiotika eller odlas i vanliga odlingsmedier. Den behandlas företrädesvis med tetracykliner och detekteras enklast med PCR och sekvensering av den bakteriella genen för 16S rRNA [2].
Ureaplasmabakterier finns både i svalget och urogenitalt. De anses inte orsaka urogenitala infektioner hos icke-gravida, immunkompetenta kvinnor. Bakterierna kan endast penetrera submukosan vid mekanisk skada på slemhinnan eller vid immunsuppression [2].
I två europeiska studier var förekomsten av Ureaplasma urealyticum ca 22 procent hos kvinnor under 25 år som sökte gynekologisk eller STI-mottagning [3, 4]. Hos kvinnor 46–55 år var förekomsten 21 procent [4]. I en svensk studie utan åldersindelning var 33 procent av kvinnorna som sökte en STI-mottagning bärare av bakterien [5].
Vi presenterar det, såvitt vi vet, första svenska fallet med invasiv urogenital Ureaplasma urealyticum-infektion hos en immunsupprimerad kvinna under behandling med rituximab.
Fallbeskrivning
En 47-årig kvinna sökte akut på kvinnokliniken på grund av underlivssmärta och urinträngningar. Hon hade nyligen behandlats för misstänkt urinvägsinfektion och stod på väntelista för koloskopi på grund av blod och slem i avföringen. Hon hade MS, med senaste skov för tio år sedan, och behandlades sedan två år med rituximabinfusioner.
Vid gynekologisk undersökning, som var smärtsam, sågs kraftigt rodnade slemhinnor utan flytning. Vaginalt ultraljud bedömdes normalt. CRP var lägre än 5 mg/l. Urinodling, STI-prov och cellprov togs. Atrofisk vaginit och svampinfektion misstänktes och behandling gavs.
Smärtorna och trängningarna förvärrades, och patienten sökte akut flera gånger. Efter en vecka med symtom sågs små krustabelagda sår i vulva och en diskret förstorad Bartholins körtel på höger sida. Urin- och vaginalodling inkluderande svamp visade ingen växt. Test för herpes simplex-virus, klamydia, gonorré och Mycoplasma genitalium och cellprov utföll negativa. IgG var lågt, 6,4 g/l (7–15 g/l), men IgA och IgM var inom referensintervallet.
Efter två veckor med täta vårdkontakter lades patienten in på grund av morfinkrävande underlivssmärtor, trängningar och makroskopisk hematuri. Cystoskopi kunde ej genomföras på grund av smärta. DT-urografi visade en väggförtjockad urinblåsa samt en misstänkt abscess i höger labium. MR av lilla bäckenet visade en förstorad Bartholins körtel av flegmonöst utseende på höger sida. CRP var nu 53 mg/l och LPK 12,8 × 109/l. Behandling med klindamycin påbörjades.
Tre veckor efter insjuknandet hade smärtorna förvärrats. En storleksprogress av Bartholins körtel på höger sida noterades, varför beslut om incision togs. Vid incisionen tömdes pus och smärtorna lättade något men var fortfarande morfinkrävande.
Biopsier och odling från abscessen visade inflammerad vävnad utan bakterieväxt. Operationssåret läkte inte. Sex veckor efter insjuknandet utfördes undersökning i narkos och en flerrummig abscess i det tidigare operationsområdet dränerades. Dessutom inciderades Bartholins körtel på vänster sida, som svullnat och smärtade. Bilaterala dränage lämnades kvar. Patienten fick feber postoperativt och behandlades med ciprofloxacin och metronidazol. Sårodlingar, biopsier och prov för Actinomyces, syfilis, hiv, tbc, Haemophilus ducreyi och tularemi var utan anmärkning. Antibiotikaregimen ändrades till doxycyklin under 10 dagar utan förbättring.
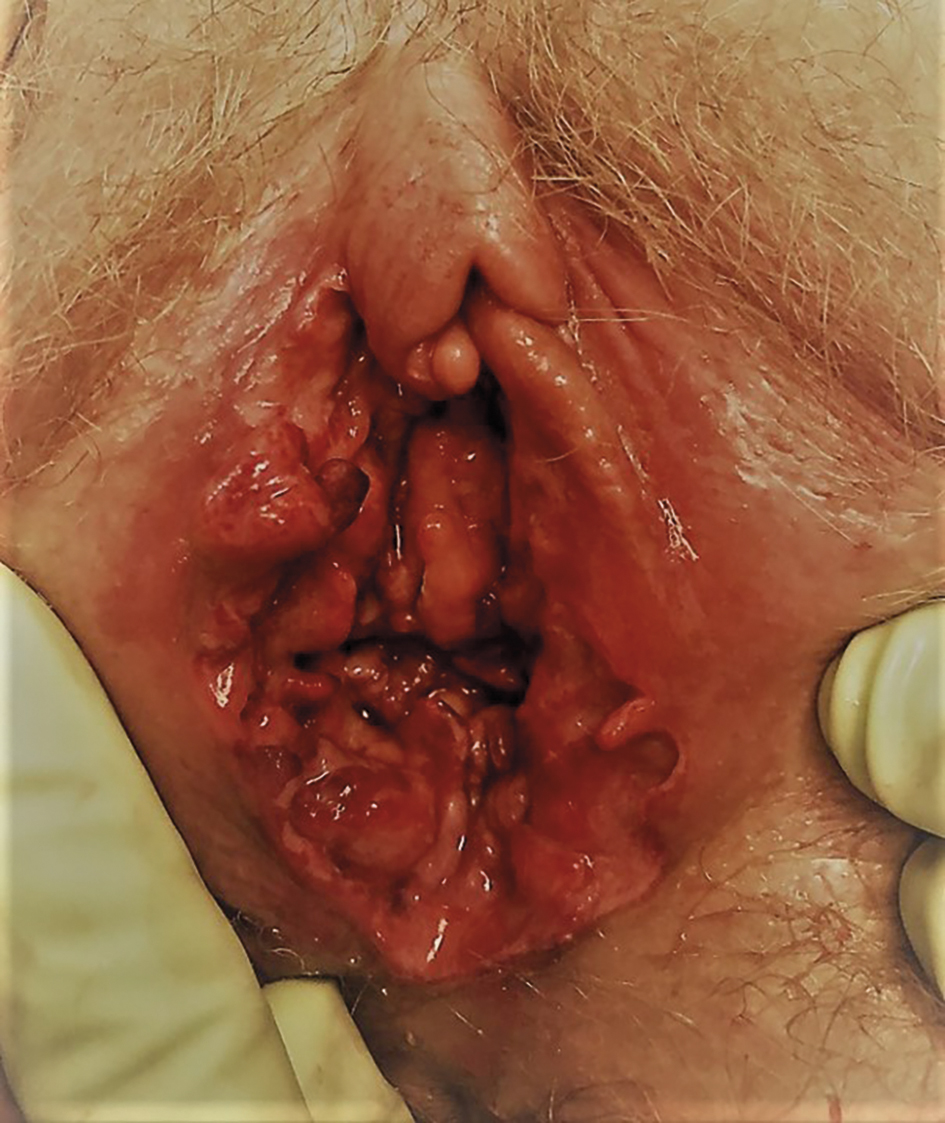
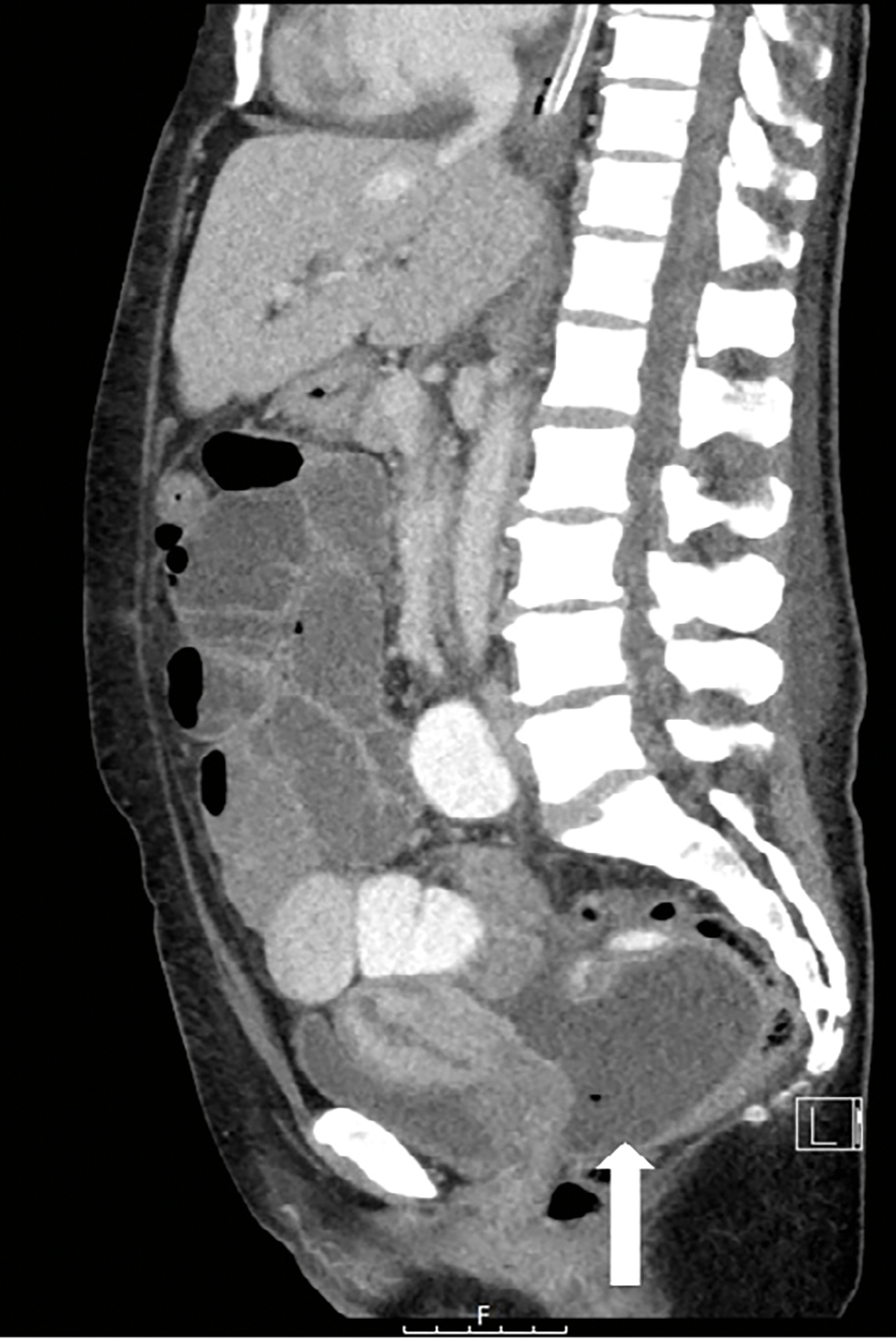
Efter två månaders sjukdom hade patienten fortfarande smärta och ett operationssår som inte läkte (Figur 1). Konsultläkare från infektions-, kirurg-, urolog-, hud-, reumatolog- och neurologklinik hade involverats. Frågeställningar om Lipschützsår, lymphogranuloma venereum, pyoderma gangrenosum och granuloma inguinale avskrevs. Den planerade rituximab-infusionen sköts upp. Sårhålan från incisionen på höger sida hade vuxit in mot ramus inferior. Feber tillkom, och DT visade subileus samt en abscess i fossa Douglasi till höger om uterus (Figur 2). Patienten flyttades nu till universitetsklinik.
Under vårdtiden på universitetssjukhuset opererades patienten på grund av ileus. Distala ileum sågs nedbunden i adherenser till höger i lilla bäckenet och gick ej att fria. Hon fick en loop-ileostomi. Trots behandling med meropenem utvecklades nya buk-abscesser samt pleuravätska, som orsakade andningspåverkan. Abscesserna dränerades flera gånger och pleuravätska tappades.
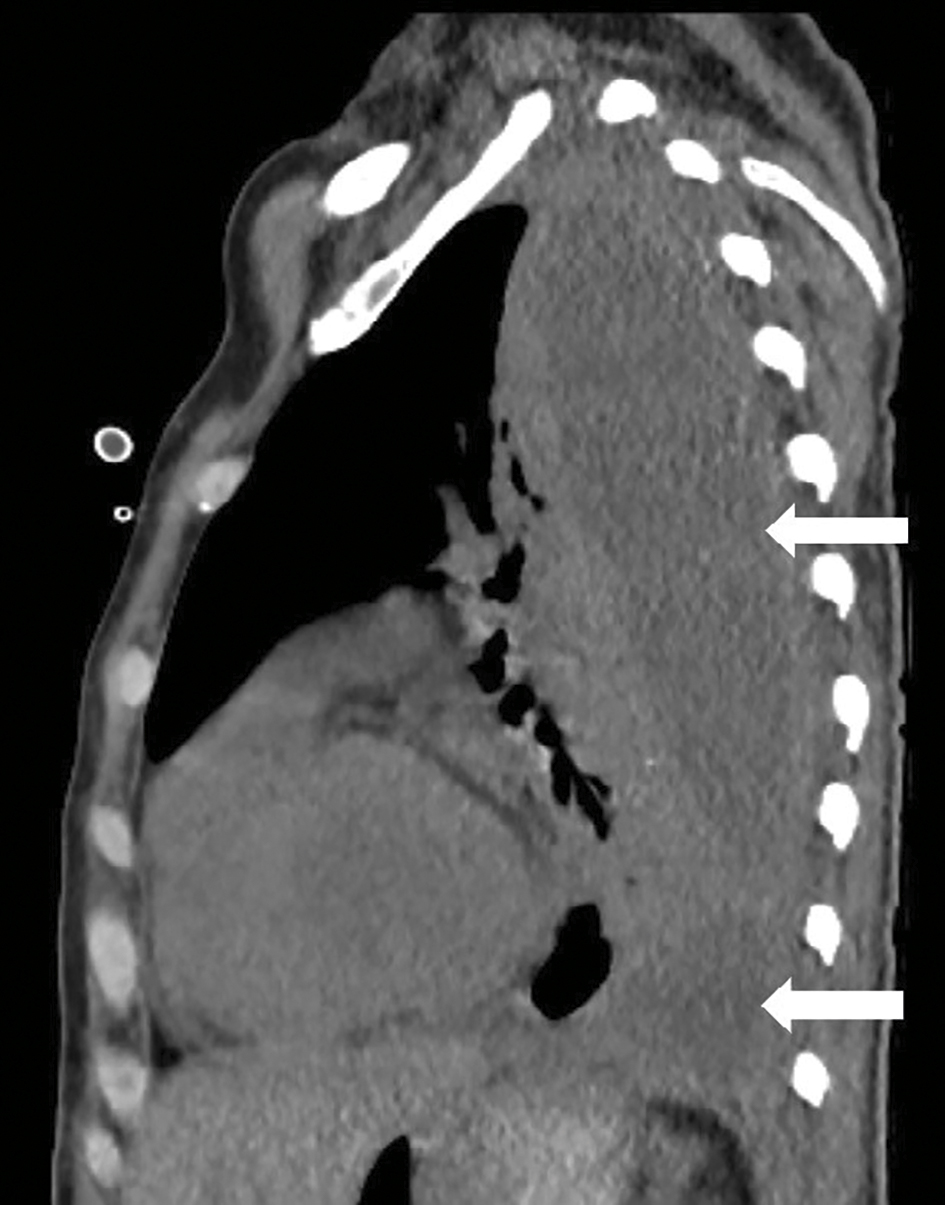
Efter fyra månaders sjukdomsförlopp och nästan två månaders vård på universitetssjukhus kom patienten till hemsjukhuset utan fastställd primärdiagnos. Därefter vårdades patienten på hemsjukhuset i två månader. Det gick inte att tömma alla abscesser i buken. Infektionen spred sig till vänster lunga (Figur 3). Ny provtagning från blod och abscess uteslöt Nocardia men påvisade Ureaplasma urealyticum. Behandling med doxycyklin inleddes. Patienten sändes åter till universitetssjukhuset och empyemutrymning via en vänstersidig torakotomi utfördes.
Åter på hemsjukhuset fortsatte doxycyklinbehandlingen med tillägg av moxifloxacin. Eftergranskning visade att Ureaplasma urealyticum hade detekterats vid tre tillfällen i abscesser, blod och empyem men betraktats som bifynd och endast behandlats kortvarigt. Patienten förbättrades efter förlängd behandling med doxycyklin och kunde skrivas ut efter nio månaders sjukdom och sju månaders vårdtid.
Diskussion
Ureaplasma urealyticum är inte en väl känd patogen bakterie. I det här fallet bedömer vi det högst sannolikt att patientens allvarliga sjukdom orsakats av bakterien. Därför vill vi med den här fallbeskrivningen uppmärksamma Ureaplasma urealyticum som en orsak till invasiva infektioner hos immunsupprimerade. Medvetenhet om detta kan bidra till att förkorta tiden till diagnos och insättande av behandling.
Patienter med låga nivåer av immunglobuliner löper risk för invasiva Ureaplasma urealyticum-infektioner men är också oftare bärare av bakterien urogenitalt [6]. Rituximabbehandlade patienter kan ha normala nivåer av immunglobuliner men tros oftare bli infekterade av Ureaplasma urealyticum på grund av nedsatt närvaro av immunglobuliner perifert [7]. Risken för infektion kan kvarstå flera år efter avslutad rituximabbehandling [8, 9].
Den vanligaste invasiva infektionen med Ureaplasma urealyticum hos patienter med en immunsupprimerande sjukdom eller behandling är septisk artrit. I en översiktsartikel sammanställdes alla kända fall med Ureaplasmainfektion hos icke-gravida vuxna, exklusive patienter med uretrit, tidigare transplantation, postoperativ sårinfektion och peritonealdia-lyskateter. Septisk artrit sågs hos 88 procent av patienterna. Endast 8 procent hade bukabscesser likt vår patient, men dessa hade inte ursprung från genitalia utan från urinvägarna [10].
Det finns två svenska fallbeskrivningar där Urea-plasma urealyticum-infektion har orsakat proteslossning respektive septisk osteomyelit med polyartrit [11, 12]. Vår patient utgör, såvitt vi kunnat finna, det första publicerade fallet i Sverige av urogenital Ureaplasma urealyticum-infektion som lett till bukabscesser.
I de nio fallbeskrivningar vi har identifierat om Ureaplasma och rituximab är den förlängda tiden till diagnos på grund av negativa odlingar gemensam [7-10, 13-17]. Över hälften av de nio patienterna hade en symtomgivande urogenital infektion innan den invasiva infektionen debuterade [7, 8, 13-15].
I ett fall beskrivs ett delvis liknande sjukdomsförlopp som för vår patient hos en kvinna under rituximabbehandling. Hennes besvär debuterade med luftvägssymtom och mellanblödningar. Senare utvecklade hon en symtombild liknande vår patients, inkluderande bukabscesser [14].
Samarbete mellan specialiteterna är viktigt för en bredare diagnostik och bör ske tidigt vid negativa odlingssvar hos patienter som är eller har varit under immunsupprimerande behandling och har en misstänkt infektion. Även sällsynta patogener och sjukdomar måste tas i beaktande. Användning av PCR-analys för 16S rRNA kan detektera svårodlade bakterier.
Läs medicinsk kommentar:
Ureaplasma – klinisk relevans?
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.