Dubbelt kammarsvar efter förmaksimpuls är en ovanlig arytmi som beror på parallell överledning i anterograd riktning via dubbla banor i den atrioventrikulära noden (en snabb, en långsam). Detta medför att en förmaksimpuls leder till två kammarslag (1:2-överledning).
Kardinalsymtomet är hjärtklappning, och förstahandsbehandlingen är kateterablation.
Sannolikt förekommer en underdiagnostik av dubbelt kammarsvar efter förmaksimpuls, då EKG-bilden är dynamisk och kan misstolkas som någon annan arytmi, till exempel supraventrikulära extraslag, supraventrikulär takykardi eller förmaksarytmi.
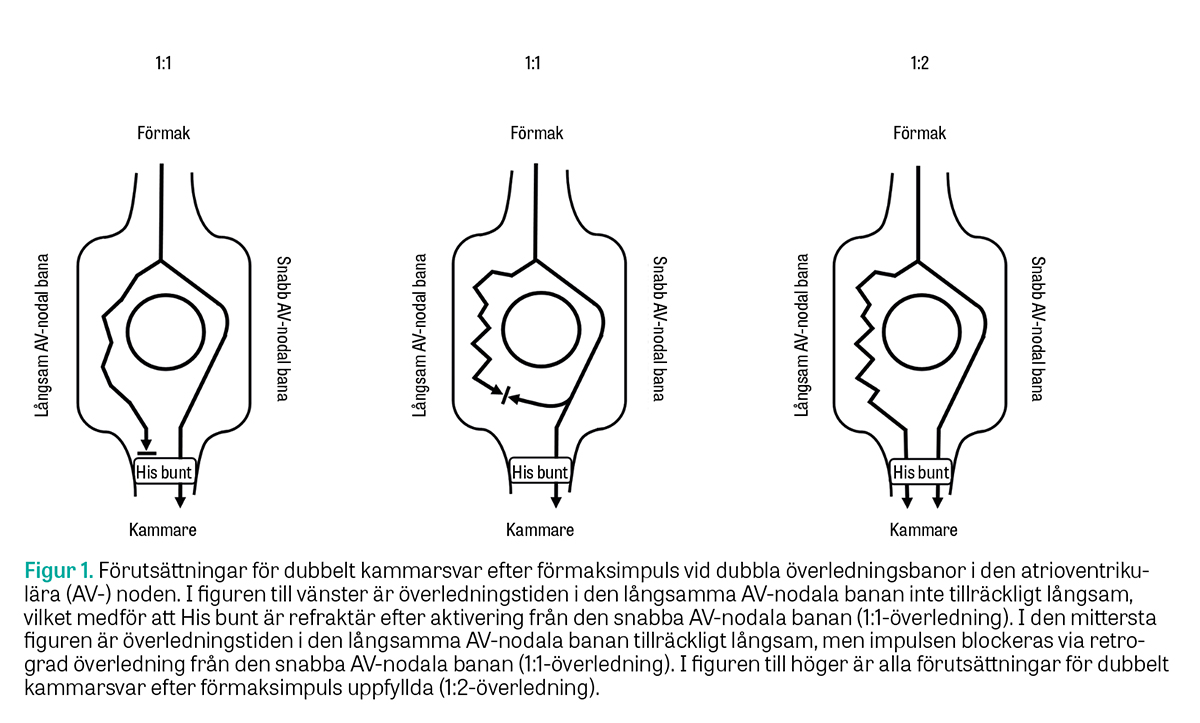
Dubbla överledningsbanor i den atrioventrikulära (AV-) noden kan ge upphov till flera arytmier [1]. Den mest etablerade av dessa är AV-nodal återkopplingstakykardi, som de flesta läkare har stött på i någon form under sin grundutbildning eller kliniska tjänstgöring. En mer ovanlig konsekvens av dubbla överledningsbanor är »dubbelt kammarsvar efter förmaksimpuls« (dual atrioventricular nodal non-re-entrant tachycardia) [2, 3]. Som namnet antyder så leder en förmaksimpuls till två kammarslag, vilket sker via parallell överledning i anterograd riktning. Förutsättningar för dubbelt kammarsvar efter förmaksimpuls (Figur 1) är att
- den absoluta skillnaden i anterograd överledningstid mellan de AV-nodala banorna är större än den så kallade refraktärperioden i His bunt (under vilken kammarens retledningssystem inte kan aktiveras)
- den retrograda överledningen i den långsamma AV-nodala banan är låggradig eller helt frånvarande.
Med hjälp av följande fallbeskrivningar hoppas vi kunna öka kännedomen om dubbelt kammarsvar efter förmaksimpuls inom den svenska läkarkåren.
Fall 1
En 62-årig kvinna med känd ischemisk hjärtsjukdom, inklusive tidigare hjärtinfarkt, sökte sig till vår klinik under hösten 2020 på grund av tilltagande problem med hjärtklappning. I samband med mätning av blodtrycket i hemmet hade hon vid några tillfällen noterat en låg puls (kring 40 slag per minut) och då haft ospecifika obehagskänslor i kroppen, men hon nekade till regelrätt yrsel, svimningstillbud och symtom tydande på kärlkramp eller hjärtsvikt. Hon stod på behandling med en liten dos betablockerare, men ingen annan frekvensreglerande medicinering.
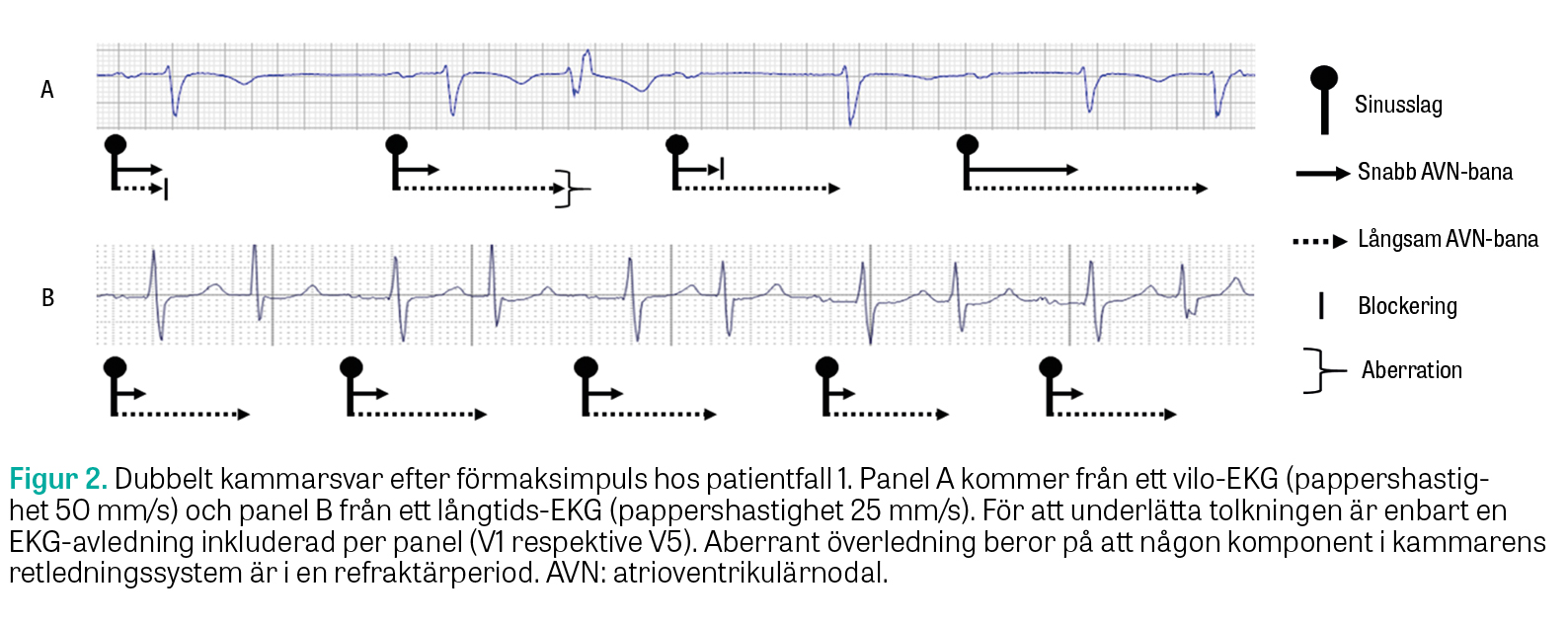
Vilo-EKG visade en bild som överensstämde med dubbelt kammarsvar efter förmaksimpuls (Figur 2, panel A):
- den första P-vågen överleddes enbart via den snabba AV-nodala banan
- den andra P-vågen överleddes via de båda AV-nodala banorna (med lättare överledningsstörning i kammarens retledningssystem, så kallad aberration)
- den tredje P-vågen överleddes enbart via den långsamma AV-nodala banan
- den fjärde P-vågen överleddes via de båda AV-nodala banorna (med något förlängda överledningstider).
Varierande pulsvågsamplituder sekundärt till de dubbla AV-nodala banorna förklarar varför blodtrycksmätaren i hemmet tolkade rytmen som långsam. Efterföljande långtids-EKG stärkte misstanken om dubbelt kammarsvar efter förmaksimpuls med en EKG-bild som vid tillfällen efterliknade supraventrikulära extraslag i bigemini (Figur 2, panel B).
Vid uppföljande mottagningsbesök under våren 2021 utfördes ekokardiografi med normalfynd sett till anatomi, storlek och funktion, och orienterande blodprover var utan anmärkning. Baserat på EKG-fynden informerades patienten om den sannolika diagnosen dubbelt kammarsvar efter förmaksimpuls, och hon accepterade en remiss för elektrofysiologisk utredning. Behandlingen med betablockerare avslutades.
Efterföljande elektrofysiologisk utredning utfördes i början av år 2022 och bekräftade förekomsten av dubbla AV-nodala banor, varvid en kateterablation med modifiering av arytmisubstratet i den posteriora (långsamma) AV-nodala banan utfördes. Patienten står för tillfället på väntelistan för klinisk bedömning och upprepat långtids-EKG.
Fall 2
En 51-årig tidigare frisk man uppsökte vår klinik under hösten 2010 på grund av mångåriga problem med hjärtklappning. I övrigt var han kardiopulmonellt välmående, fysiskt aktiv i både privat- och arbetsliv och hade inga problem med yrsel eller svimningstillbud. Han var medicinfri, bortsett från en liten dos betablockerare insatt i symtomlindrande syfte.
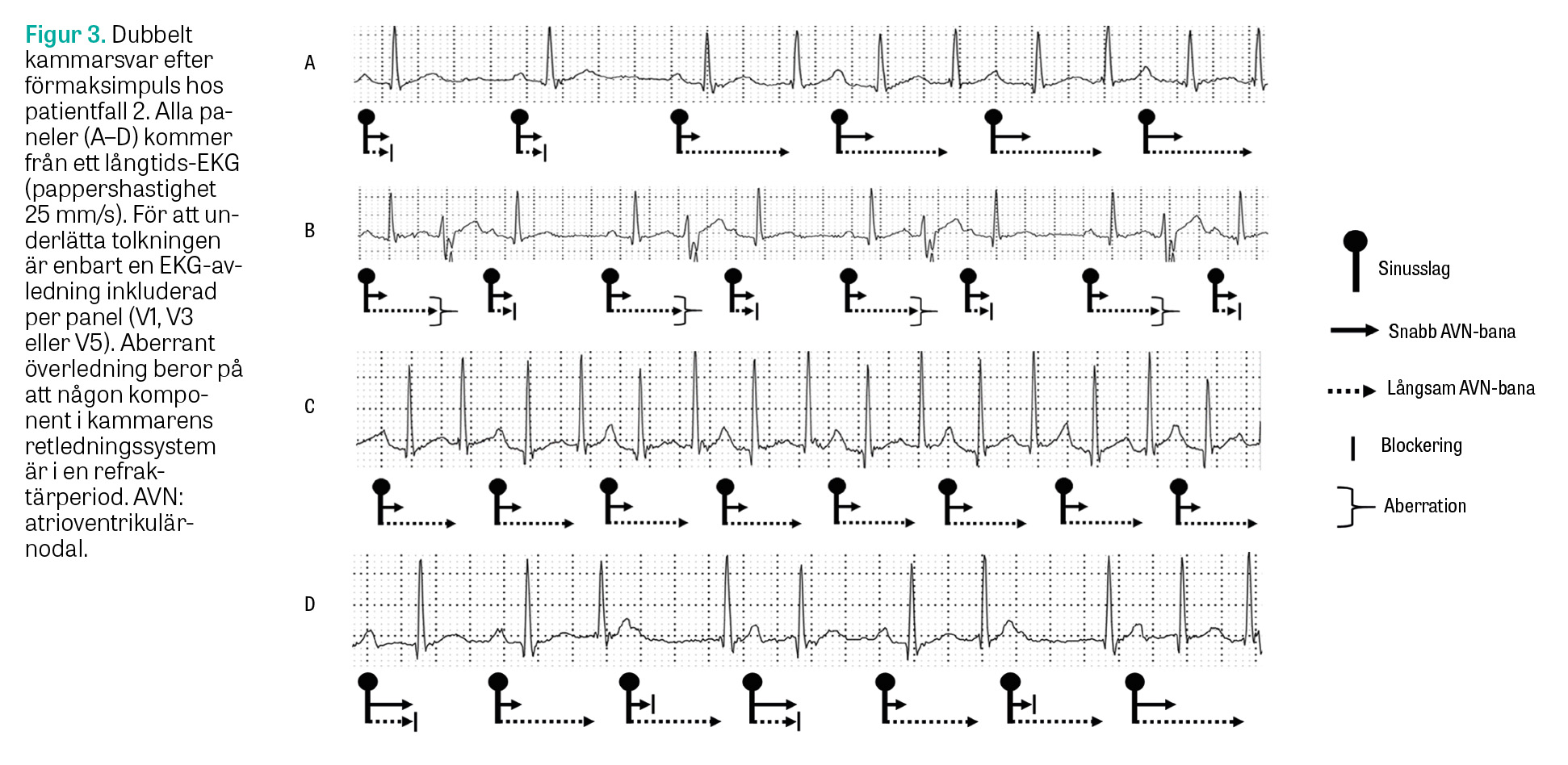
Inget avvikande noterades vid vilo-EKG, men efterföljande långtids-EKG visade flera fynd, som antydde dubbelt kammarsvar efter förmaksimpuls (Figur 3), inklusive episoder som efterliknade kopplade extraslag (panel B), supraventrikulär takykardi (panel C) och förmaksarytmi (panel D).
Patienten kallades till ett mottagningsbesök, där både ekokardiografi och orienterande blodprover var utan anmärkning. Baserat på EKG-fynden informerades patienten om den sannolika diagnosen dubbelt kammarsvar efter förmaksimpuls, men han var inte intresserad av en elektrofysiologisk utredning. Behandlingen med betablockerare avslutades och patienten ombads att återkomma till kliniken om symtomen tilltog eller om han önskade en elektrofysiologisk utredning.
Diskussion
Dubbelt kammarsvar efter förmaksimpuls, som beror på parallell överledning i anterograd riktning via dubbla AV-nodala banor, omnämndes nyligen för första gången i Europeiska kardiologföreningens riktlinjer för supraventrikulär takykardi och betecknades då som väldigt sällsynt [4]. Vad vi vet finns det inga tidigare beskrivna fall av dubbelt kammarsvar efter förmaksimpuls hos svenska patienter, och den internationella litteraturen är begränsad till ett knappt hundratal fall [5].
Kardinalsymtomet vid dubbelt kammarsvar efter förmaksimpuls är hjärtklappning [2]. I publicerade data finns det inga tydliga riskfaktorer för tillståndet, utan dess förekomst ter sig jämnt fördelad över kön, ålder och komorbiditeter, vilket till stor del kan förklaras av ett bristande patientunderlag [3].
Förstahandsbehandlingen av dubbelt kammarsvar efter förmaksimpuls är en så kallad posterior modifiering av arytmisubstratet i den långsamma AV-nodala banan via kateterablation (med en rapporterad framgångsfrekvens lik den för AV-nodal återkopplingstakykardi) [2, 3]. Flera fallbeskrivningar har rapporterat att tillståndet kan leda till takykardiomyopati med sänkt vänsterkammarfunktion, vilket normaliseras efter kateterablation [6–8]. Farmakologiska behandlingar, med betablockerare och andra antiarytmika, har sällan varit framgångsrika på lång sikt [3], och det finns fallbeskrivningar om hur behandling med betablockerare kan ha drivit på en takykardiomyopati, mest troligt genom att fördröja den anterograda överledningen i den långsamma AV-nodala banan och helt blockera den retrograda överledningen i samma AV-nodala bana [9].
Om en P-våg efterföljs av två smala QRS-komplex, kan dubbelt kammarsvar efter förmaksimpuls identifieras med hjälp av ett vanligt vilo-EKG, även om en formell diagnos kräver en elektrofysiologisk undersökning med verifierad 1:2-överledning [2, 3, 5]. Som vi har exemplifierat i våra fallbeskrivningar är det dock oftast nödvändigt med ett långtids-EKG, eftersom EKG-bilden vid dubbelt kammarsvar efter förmaksimpuls är dynamisk och varierar beroende på hjärtfrekvens och intermittent blockering i de AV-nodala banorna. Av samma anledning kan det också vara lätt att feltolka EKG-bilden som någon annan arytmi, till exempel supraventrikulära extraslag, supraventrikulär takykardi eller förmaksarytmi. För andra EKG-fynd som kan indikera dubbel AV-nodsfysiologi hänvisar vi till översiktsartikeln av Mani och Pavri [1].
En tidigare studie, som systematiskt utvärderade litteraturen om dubbelt kammarsvar efter förmaksimpuls fram till 2015, rapporterade att omkring 70 procent av patienterna hade diagnostiserats med en annan arytmi innan de fått den korrekta diagnosen, varvid epitetet »the ECG chameleon from the AV node« myntades av studiens författare [3]. Det är därmed sannolikt att det förekommer en underdiagnostik av dubbelt kammarsvar efter förmaksimpuls, både nationellt och internationellt. Ett sådant påstående kan till viss del stärkas av att två patienter, på basen av EKG-fynd, har identifierats under en 10-årsperiod vid vår klinik med ett upptagningsområde på knappt 60 000 personer [10]. Förhoppningsvis kan de här fallbeskrivningarna bidra till en ökad medvetenhet om, och diagnostik av, dubbelt kammarsvar efter förmaksimpuls inom den svenska läkarkåren.
Läs även medicinsk kommentar: AV-knutan – en gåtfull »svart låda« med många funktioner
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.