Hos äldre är atrioventrikulärt block (AV-block) ofta orsakat av irreversibel degeneration av hjärtats retledningssystem, men reversibla och mer ovanliga orsaker bör särskilt övervägas hos yngre och medelålders patienter.
Borreliakardit är en sällsynt manifestation av den fästingburna sjukdomen borrelia, men utgör en viktig differentialdiagnos vid kraftigt förlängd PQ-tid och/eller AV-block av högre grad utan annan uppenbar orsak.
Om borreliakardit identifieras och antibiotikabehandling sätts in kan implantation av permanent pacemaker undvikas, eftersom tillståndet är reversibelt.
Atrioventrikulärt block (AV-block) är ofta reversibelt om det orsakas av kranskärlsocklusion eller läkemedel [1]. Vid irreversibelt AV-block av högre grad (AV-block II typ 2, infranodalt 2:1-AV-block, avancerat AV-block med två eller fler blockerade P-vågor i följd eller AV-block III) rekommenderas pacemaker [2]. Hos äldre är dessa AV-block ofta orsakade av irreversibel degeneration av hjärtats retledningssystem, men hos yngre och medelålders patienter bör mer ovanliga orsaker uteslutas. Europeiska kardiologföreningen anser att utvidgad bilddiagnostik av hjärtat med magnetresonanstomografi (MR) och eventuellt positronemissionstomografi/datortomografi (PET/DT) bör övervägas hos patienter yngre än 60 år före en eventuell pacemakerimplantation [2], bland annat för att utesluta hjärtsarkoidos, som ofta motiverar implanterbar defibrillator (ICD) i stället för pacemaker [3]. Hos patienter under 50 år bör även genetiskt test för icke-ischemisk kardiomyopati med retledningspåverkan övervägas [2, 4]. I Fakta 1 presenteras orsaker till höggradigt AV-block hos yngre och medelålders patienter [5].
Borreliakardit, även kallat hjärtborrelios, är en ovanlig men behandlingsbar orsak till AV-block. Dessa fall illustrerar vikten av noggrann utredning för att undvika onödig pacemakerimplantation.
Patientfall 1
En 49-årig frisk man remitterades till akuten på grund av nytillkommen konditionsnedsättning och oklar arytmi som initialt tolkades som accelererad nodal rytm. Hans pulsklocka visade högre puls dagtid, kring 95/min, och att pulsen på natten gått från 65/min till 40/min. En vecka tidigare hade han haft övergående smärtor i överkroppen. På akuten upptäcktes ett systoliskt blåsljud. I blodprov sågs CRP 41 mg/l (referensvärde <5 mg/l) och NT-proBNP 1 166 ng/l (<125 ng/l). Patienten lades in för utredning. Vid eftergranskning av patientens EKG reviderades rytmen till sinusrytm med uttalat AV-block I. Hjärtultraljud visade normal ejektionsfraktion, minimalt perikardexsudat samt bikuspid aortaklaff med måttlig stenos. Första dygnet i hjärtövervakning sågs AV-block I med PQ-tid >300 ms samt AV-block II typ 1 med intermittent 2:1-AV-block. Från 3:e dygnet sågs intermittent AV-block III nattetid med asystolier upp mot 7,8 sekunder under sömn. Inneliggande nattlig andningsregistrering påvisade sömnapné, men utan relation mellan apnéer och bradykardi. Patienten förnekade fästingbett, men uppgav att han ofta är ute i skogen och att partnern blivit fästingbiten någon månad tidigare. Huvudmisstanken var irreversibelt AV-block sekundärt till aortastenos med förkalkning av retledningssystemet, men borreliaserologi togs. På 6:e vårddygnet inkom positiv serologi (negativt IgM, positivt IgG), varpå behandling med doxycyklin inleddes. Efter 5 dagar upphörde de nattliga episoderna av AV-block III. MR hjärta kunde inte utföras på grund av maskinhaveri, men PET/DT visade inga tecken på aktiv sarkoidos. EKG före utskrivning visade nästintill normaliserad PQ-tid, och arbetsprov utföll normalt. Patienten skrevs ut efter 15 dagar och följdes upp 6 veckor senare. Han mådde då utmärkt. NT-proBNP hade normaliserats. Poliklinisk MR hjärta var normal. Långtids-EKG-registrering inför besöket visade inget AV-block, och PQ-tiden hade normaliserats till 164 ms. Borreliakardit bedömdes vara orsaken till patientens övergående AV-block.
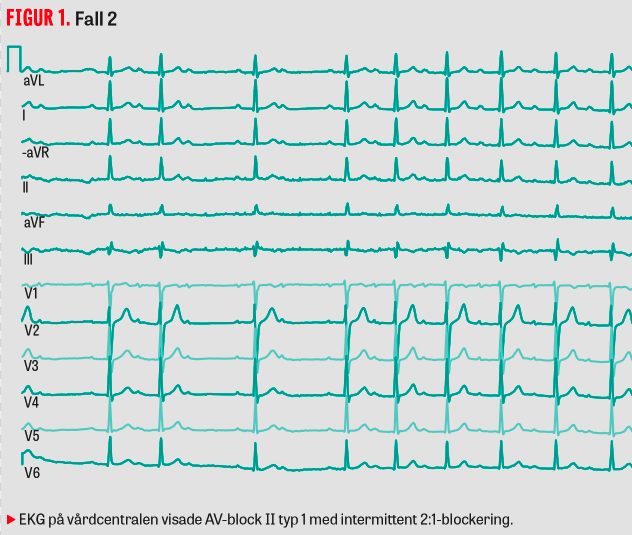
Patientfall 2
En 58-årig man med hypertoni och sömnapné uppgav vid sin årskontroll att han hade upplevt yrsel vid uppresning de senaste dagarna. Med pulsklocka hade han också noterat större svängningar i hjärtfrekvens än normalt. Två veckor tidigare hade han haft övergående värk i låren. EKG visade nytillkommet AV-block II typ 1 med intermittent 2:1-blockering (Figur 1). Primärvårdsläkaren kontaktade kardiolog, som rekommenderade bedömning på akuten och att exponering för fästingar skulle efterfrågas. Det framkom att patienten hittat en fästing i ljumsken 3 veckor tidigare och att han haft en femkronestor rodnad där. EKG på akuten visade uttalat AV-block I med PQ-tid 346 ms. I blodprov sågs CRP 30 mg/l (<5 mg/l). I hjärtövervakning sågs AV-block II typ 1 med återkommande 2:1-blockering, varpå patienten lades in på hjärtavdelning. På misstanke om borreliakardit sattes doxycyklin in direkt och prov för borreliaserologi togs. Efterföljande dag inkom positivt svar (negativt IgM, positivt IgG). Efter 2 dygn sågs inga blockerade P-vågor, och PQ-tiden hade minskat. Tillståndet bedömdes som lindrig borreliakardit. Ekokardiografi utföll normalt, liksom arbetsprov före utskrivning 5 dygn efter inläggning. Patienten följdes upp 8 veckor senare och mådde då utmärkt. Långtids-EKG-registrering inför besöket visade inget AV-block, och PQ-tiden hade normaliserats till 148 ms.
Diskussion
Borreliakardit är en sällsynt manifestation av den fästingburna sjukdomen borrelia. I en nyligen publicerad studie uppskattas incidensen i Sverige till cirka 6 fall per år [6]. Ett betydande mörkertal kan föreligga, vilket illustreras av att båda patienterna ovan hade ganska diffusa symtom där arytmimisstanke väcktes delvis tack vare deras pulsklockor. Även om borreliabakterien, Borrelia burgdorferi, förekommer endemiskt i både Nordamerika och Europa tycks borreliakardit vara mindre vanlig på vår kontinent, möjligen på grund av skillnader i organotropism mellan genotyperna [7, 8]. De flesta fallen ses mellan juni och december, men hjärtsymtom kan uppkomma alltifrån 4 dagar till 7 månader efter det initiala borreliainsjuknandet (median 21 dagar) [7]. AV-block är den vanligaste manifestationen och tros föreligga i uppemot 90 procent av fallen [9]. AV-blockeringen tycks främst uppstå i AV-noden, medan påverkan på His bunt och skänklar (infranodalt AV-block) är ovanlig [10]. Graden av AV-block varierar kraftigt och progression till AV-block III kan ske snabbt, varför patienterna i regel bör vårdas på avdelning med möjlighet till temporär pacing. Dödlig utgång är dock ovanlig [9]. Borreliakardit kan också manifesteras som peri- eller myokardit och i mycket sällsynta fall som endokardit, hjärtsvikt eller livshotande pankardit [9, 11].
Borreliakardit bör misstänkas vid kraftigt förlängd PQ-tid och/eller AV-block av högre grad utan uppenbar orsak, särskilt hos yngre och medelålders patienter med smala QRS-komplex [9, 11]. MR hjärta visar oftast normal bild och utförs primärt för att utesluta andra differentialdiagnoser, såsom sarkoidos [12]. Fallgropar med borreliaserologi har avhandlats i en debattartikel i Läkartidningen [13]. Misstänkt borreliakardit utgör dock indikation för serologisk provtagning, där positivt IgG krävs för diagnos [13, 14]. Positivt IgG och negativt IgM, som i fallbeskrivningarna, kan ses vid tidigare genomgången infektion, men är också förenligt med aktiv borreliakardit [13-16]. Isolerat positivt IgM har däremot låg specificitet [14]. I en amerikansk översiktsartikel föreslås att SILC (Suspicious index in Lyme carditis) används vid AV-block av högre grad för att gradera sannolikheten för borreliakardit (Tabell 1) [9, 17]. Vid låg risk kan borreliaserologi avstås. Vid intermediär till hög risk föreslås kontroll av serologi och insättning av antibiotika i väntan på svar. Vid negativ serologi föreslås pacemakerimplantation (om ingen annan reversibel orsak föreligger) och vid positiv serologi fortsatt antibiotikabehandling [9]. Enligt Läkemedelsverkets riktlinjer behandlas borreliakardit med doxycyklin 100 mg × 2 peroralt eller ceftriaxon 2 g × 1 intravenöst i 14 dagar [18]. AV-block av högre grad upphör i typfallet inom 10 dagar, men kan i sällsynta fall kvarstå i över en månad. I nämnda översiktsartikel föreslås 14 dagars observationstid innan permanent pacemaker implanteras. Om AV-block upphör eller endast AV-block I kvarstår föreslås arbetsprov för att se om AV-block II eller III kan provoceras fram. Vid normalt utfall kan patienten följas upp polikliniskt efter cirka 6 veckor, då PQ-tiden bör ha normaliserats [8].
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Vanligaste orsakerna till AV-block hos i övrigt friska yngre och medelålders patienter
- Kranskärlssjukdom; oftast i samband med inferior ST-höjningsinfarkt.
- Degenerativ sjukdom; bindvävsomvandling och/eller förkalkning.
- Retledningskardiomyopati; exempelvis laminopati (LMNA-kardiomyopati).
- Infektion; exempelvis borreliakardit eller endokardit med abscessbildning.
- Reumatisk/autoimmun sjukdom; exempelvis jättecellsmyokardit eller inflammatoriska systemsjukdomar.
- Infiltrativ sjukdom; exempelvis hjärtsarkoidos, hjärtamyloidos eller tumörer. Vagalt orsakat AV-block; inklusive AV-block sekundärt till sömnapné. Iatrogent AV-block; exempelvis orsakat av läkemedel eller efter hjärtkirurgi.
(uppdaterad 2024-04-15)