Undvik rektalbiopsier, speciellt i rektums framvägg, vid strålproktopati (akut eller kronisk proktit) på grund av risk för utveckling av urorektal fistulering.
Även lång tid efter avslutad strålbehandling föreligger risk för urorektal fistulering efter rektalbiopsier.
Konservativ behandling är mycket sällan framgångsrik vid etablerad urorektal fistulering.
Urosymfyseal fistulering är ett allvarligt men ovanligt tillstånd efter tidigare strålbehandling i bäckenområdet som kan leda till osteomyelit i bäckenskelettet. Majoriteten av de patienter som drabbas av urosymfyseal fistulering har blivit föremål för endourologiska åtgärder som transuretral kirurgi/biopsier eller urinvägskateterisering före diagnos [1, 2]. Konservativ behandling är som regel inte en framgångsrik strategi; oftast krävs omfattande rekonstruktiv kirurgi för att behandla tillståndet.
En vanligare biverkan efter strålbehandling mot bäckenet är så kallad strålproktopati (tidigare ofta kallad strålproktit), som kliniskt kan indelas i en akut form i samband med strålbehandlingen och en kronisk form. I en populationsbaserad studie med långtidsuppföljning efter strålbehandling för gynekologisk cancer rapporterades tarmsymtom mer frekvent än hos matchade kontroller [3]. Nyligen har även morfologiska och molekylära korrelat till inflammation i rektalbiopsier 20 år efter strålbehandling beskrivits [4]. I fallserier av patienter som genomgått rektalbiopsi efter strålbehandling mot bäckenet har rektoprostatiska och rektouretrala (urorektala) fistlar också rapporterats [5, 6], framför allt efter ventrala biopsier [7]. Trots avrådan att ta biopsier vid strålproktopati identifierade vi 5 patienter med urorektala fistlar orsakade av sådana biopsier, vilka vi önskar rapportera här.
Material och metod
De 5 patienterna identifierades i samband med en systematisk genomgång av urosymfyseala fistlar [2] eller på den multidisciplinära kolorektal–urolog–plastikmottagningen vid Skånes universitetssjukhus i Malmö. Utredning vid klinisk misstanke om tillståndet innefattade sigmoideoskopi och uretrocystoskopi, DT-urografi som preoperativ kartläggning av uretärerna och MR av bäckenet för att kartlägga fistuleringen, men även undersöka om det förelåg osteomyelit i bäckenet intill symfysen. Med journalgenomgång identifierades deskriptiva data, behandlingsdata och utfallsdata för dessa 5 individer (studien har godkänts av Etikprövningsmyndigheten, dnr 2018/224).
Resultat
Fall 1.
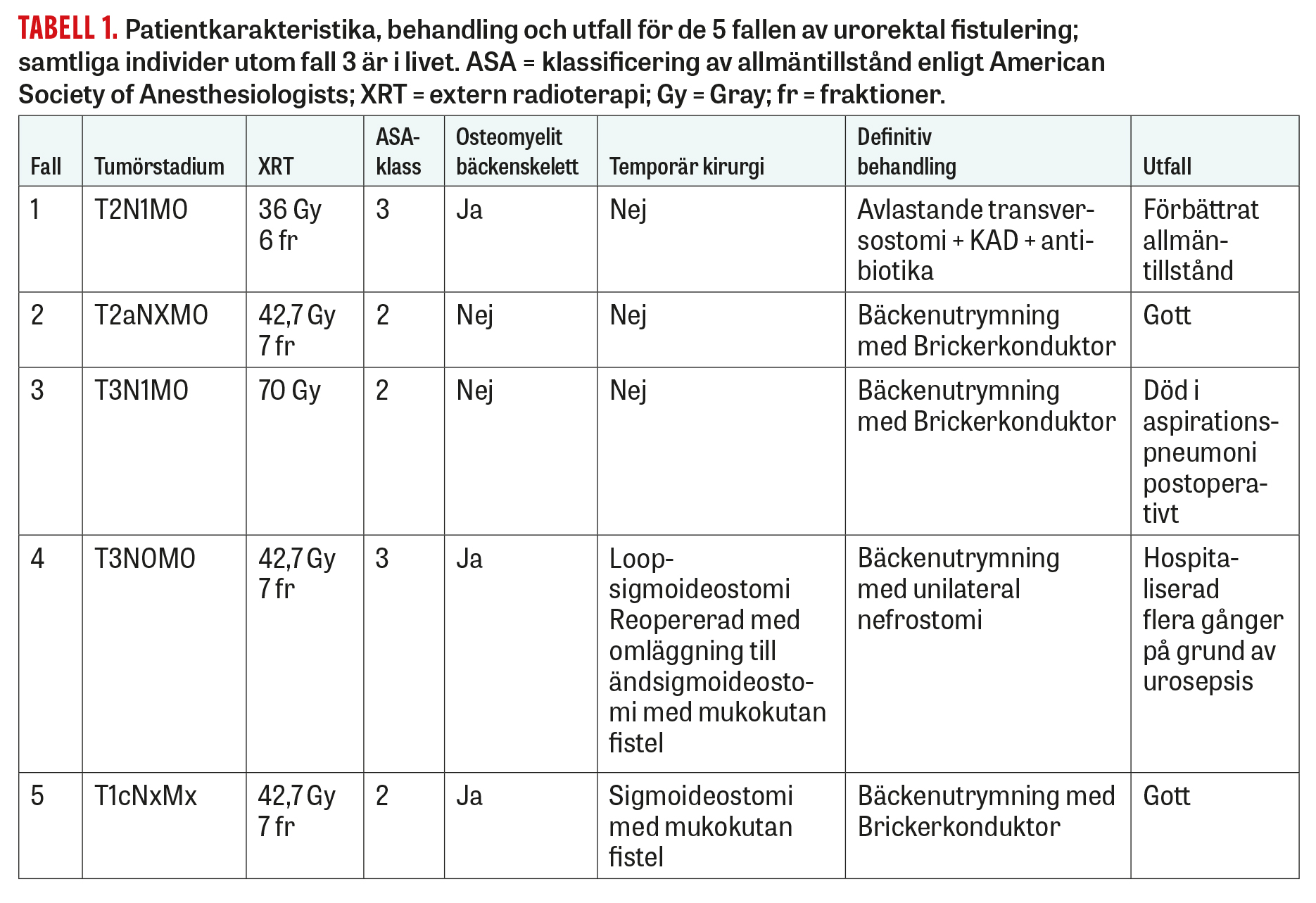
En 86-årig man med förmaksflimmer och insulinbehandlad diabetes som tidigare opererats med främre resektion på grund av rektalcancer diagnostiserades 6 år senare med en högriskprostatacancer som behandlas med GnRH-analog och radioterapi (36 Gy på 6 fraktioner) med palliativ behandlingsintention. Efter radioterapin försämrades patientens tarmfunktion, och 6 månader efter avslutad strålbehandling utfördes koloskopi med riktade biopsier mot ett strålpåverkat parti i rektum. 2 månader efter biopsitagning drabbades patienten av febril urinvägsinfektion och senare sepsis. Under inneliggande vård påvisade DT en fistel mellan uretra och rektum, och patienten avlastades med loop-transversostomi och så kallad Robertskateter (KAD med extra sidohål distalt om kateterkuffen). Efter detta erhöll patienten långtidsantibiotika via infektionskliniken på grund av symfysit. Han bedömdes inte vara i skick för större kirurgi, men allmäntillståndet förbättrades med den aktuella regimen. Vid endoskopi 9 månader efter biopsitagning sågs en tydlig defekt mellan rektum och blåsa och patienten erbjöds bäckenutrymning men avböjde med hänsyn till sin ålder.
Fall 2.
En 76-årig man med medelriskprostatacancer, förmaksflimmer och tidigare mesenterialkärlsocklusion erhöll kurativ radioterapi med 42 Gy på 7 fraktioner. Efter behandlingen utvecklades symtom i form av trängningar och smärta i analkanalen, och koloskopi visade strålreaktion i rektum. 12 månader efter strålbehandlingen undersöktes patienten i narkos, med fynd av nekrotisk slemhinna ventralt i rektum från vilken multipla riktade biopsier togs, inklusive nålbiopsier. 6 månader därefter utvecklade patienten pneumaturi, och cystoskopi visade då en etablerad fistel mellan distala rektum och uretra. Patienten erbjöds och accepterade bäckenutrymning, som utfördes i form av cystoprostatektomi och intersfinkterisk rektumamputation. Patienten skrevs hem postoperativt dag 11 utan komplikationer.
Fall 3.
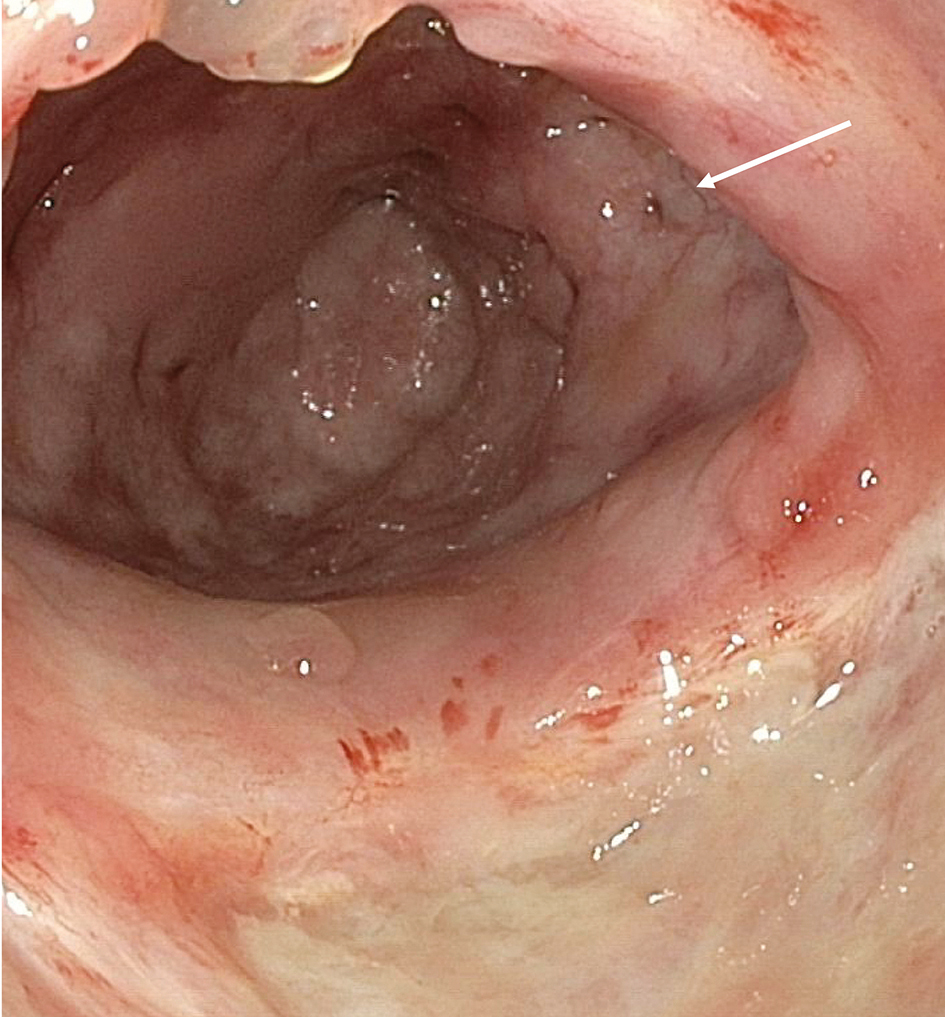
En 69-årig man drabbades av PSA-återfall efter att ha genomgått robotassisterad prostatektomi flera år tidigare. Han behandlades därför med så kallad salvage-strålbehandling innefattande 70 Gy på 35 fraktioner. Med tiden accentuerades uttalade tarmtömningsbesvär, och patienten blev remitterad för koloskopi, där en kronisk strålproktopati sågs och 8 biopsier togs från rektum. Diffusa lokala besvär från ändtarmen och smärtor övergick efter flera månader till allt mindre urinmängder, och misstanke om rektovesikal fistel konfirmerades både palpatoriskt och vid sigmoideoskopi (Figur 1). Han genomgick bäckenutrymning, men drabbades postoperativt av tarmparalys och accepterade inte behandling med ventrikelsond. Efter flera dagar med tarmparalysbild aspirerade patienten ventrikelinnehåll och avled.
Fall 4.
En patient med samsjuklighet i form av adipositas och diabetes erhöll strålbehandling med 42,7 Gy på 7 fraktioner på grund av prostatacancer (cT3N0MX). Efter några år insjuknade han med färsk blödning per rektum. Vid endoskopisk undersökning togs en biopsi från rektum från vad som uppfattades vara strålproktopati. Under inneliggande vård några veckor senare utvecklade patienten anala besvär, feber och fistlar till lår och ljumskar där MR visade fistulering mellan urinblåsa och rektum med fistelsystem ut på huden. Han erhöll en KAD och en loop-sigmoideostomi, men var fortsatt allmänpåverkad och katabol. Efter överföring till Skånes universitetssjukhus omvandlas hans loop-sigmoideostomi till en ändsigmoideostomi och en mukokutan fistel för att undvika passage av avföring till rektum, men trots detta var patienten fortsatt katabol och immobiliserad. Han erhöll därför preoperativt en unilateral nefrostomi och opererades med bäckenutrymning inklusive intersfinkterisk rektumamputation och urinavledning med uretero-uretero-anastomos med urindeviation till den unilaterala nefrostomin |8]. I samband med operationen tas sekventiella benodlingar från symfysben, och osteomyelitomvandlat ben exstirperas.
Fall 5.
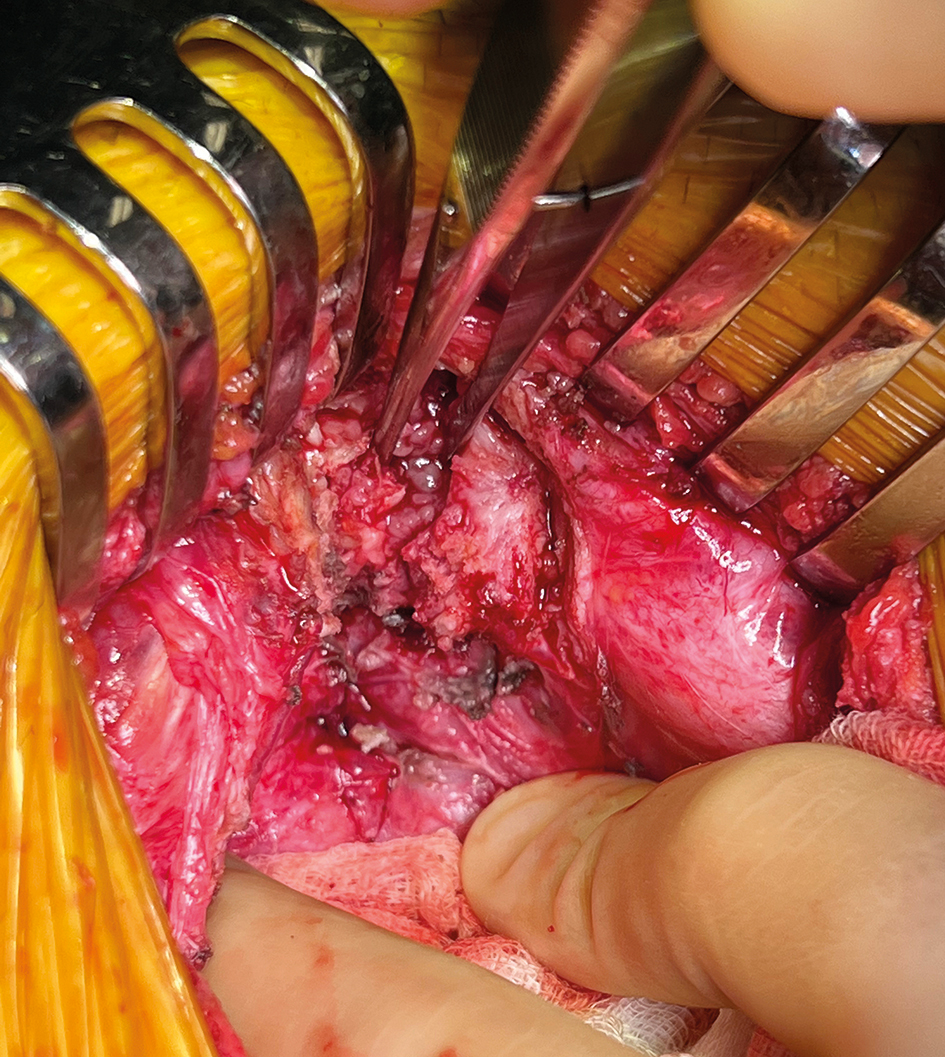
På grund av prostatacancer (cT1cNXMX) fick en fysiskt mycket aktiv man utan samsjuklighet strålbehandling med 42,7 Gy på 7 fraktioner. Efter några år tillstötte tarmtömningsbesvär, och endoskopiskt förelåg en kronisk strålproktopati från vilken tre biopser togs. Ett par månader efter rektalbiopsierna utvecklade patienten feber och diagnostiserades med urosymfyseal fistel, osteomyelit i symfysen samt fistel mellan rektum och urinblåsa. Trots en så kallad Robertskateter tömde sig all urin via rektum. Han opererades primärt med anläggande av ändsigmoideostomi och mukokutan fistel, och efter ett par veckors antibiotikabehandling gjordes definitiv kirurgi i form av cystoprostatektomi med intersfinkterisk rektumamputation och Bricker-konduktor. I samband med operationen togs odlingar från symfysben och osteomyelitsekvestrar exstirperades (Figur 2).
Diskussion
Rektala symtom relaterade till strålning är ofta diffusa och handläggs inte sällan av andra än de som behandlat patientens cancer. För att utesluta kolorektalcancer bör patienterna genomgå koloskopi, men en tydlig endoskopisk strålproktopati kräver inte mikroskopisk verifiering. Endast vid uppenbar misstanke om rektalcancer ska biopsier tas [9], då framför allt anterior biopsiering innebär risk för urorektal fistulering [7]. I fall 2 kan användandet av nålbiopsi också ha bidragit till fistelbildningen, men även gummibandsligatur för hemorrojder har beskrivits som orsak till urorektal fistulering [10]. Tre av fallen (1,2 och 5) illustrerar svårigheten att ställa korrekt diagnos vid etablerad urorektal fistel, vilket riskerar att patienten utvecklar sepsis och hamnar i en katabol situation, men en MR-undersökning av bäckenet är värdefull både för diagnostik och för preoperativ kartläggning av urorektala fistlar [11].
Samtliga fall belyser stor vårdtyngd vid tillståndet, behovet av multidisciplinära åtgärder samt att det i vissa fall inte är möjligt att genomföra adekvat kirurgisk behandling (fall 1) och att temporära kirurgiska åtgärder kan krävas före definitiv kirurgi (fall 4 och 5).
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
(uppdaterad 2024-08-21)