Hormondopning, särskilt med anabola androgena steroider, är i dag ett samhällsproblem. Det förekommer framför allt bland vanliga tränande på gym, särskilt hos män i åldern 17–35 år, inte sällan med annat missbruk.
Kunskapen om hormondopningens bakgrund och effekter har ökat de senaste åren, vilket varit till gagn för sjukvården.
De somatiska korttidseffekterna är nu hyggligt kartlagda, liksom arten och mekanismen för de psykiska biverkningarna. Ännu saknas dock tillförlitlig kunskap om effekterna på lång sikt.
En ny modell för omhändertagande av patienter som använder anabola androgena steroider är under utveckling i samverkan mellan Dopingjouren i Stockholm och behandlingsenheterna i Göteborg och Örebro.
Ett nationellt vårdprogram som utarbetats kommer förhoppningsvis att höja kunskapsnivån inom detta fält, som engagerar ett flertal sjukvårdsdiscipliner.
Idrottens stundtals spektakulära dopningsskandaler har delvis skymt det ännu större problemet med den ökande användningen av dopningsmedel i samhället. Från 1980-talet har fokuseringen på idrottsproblemet med dopning mer och mer övergått till att handla om samhällsproblemet med dopning [1-3]. I mitten av 1980-talet ökade informationsinsatserna kring dopningen, och missbrukare av anabola steroider varnade för användning. Under 1990-talet arbetade olika personer i främst Stockholm, Göteborg och Malmö med att informera om dopning, och i mitten av 1990-talet fanns en början till omhändertagande av steroidmissbrukare i Stockholm, Örebro, Malmö och Göteborg.
Det finns säkra belägg för att dopningen ökar i omfattning i samhället. Beslagsstatistik från tullen, enkätundersökningar, polisingripanden och vetenskapliga studier pekar i samma riktning. Utvecklingen av kunskaper om dopning har försvårats av att dopning är i lag förbjuden (sedan april 1999). De som dopar sig med anabola androgena steroider vill därför undandra sig uppmärksamhet och upptäckt [1]. Missbruket blir inte alltid känt som bakomliggande orsak till somatiska eller psykiska symtom, och tyvärr är kunskaperna om dopning bristfälliga inom sjukvården. Det är heller inte alltid som patienten själv associerar sina symtom med missbruket.
I början av 2000-talet startade ett nätverk bestående av forskare, behandlare, poliser, telefonrådgivare m fl sitt arbete mot dopning med anabola androgena steroider. Det har bidragit till att kunskaperna om dopning inom sjukvården utvecklats.
Nationellt vårdprogram sammanfattar kunskapsläget
Det är av yttersta vikt att sjukvården lär känna de symtom och tecken som är förknippade med bruk av anabola androgena steroider så att en missbrukande patient som inte primärt söker för eller spontant uppger sitt bruk tidigt kan diagnostiseras och erbjudas hjälp.
Ett steg mot att sprida kunskap till medicinska vårdprofessioner togs 2012 då ett samarbete mellan existerande behandlingscentrum i Sverige utmynnade i ett vårdprogram med en sammanfattning av kunskapsläget (»Nationellt vårdprogram. Missbruk av anabola androgena steroider [AAS] och andra hormonläkemedel« kan rekvireras från dopingjouren.se ). I dag finns vårdmöjligheter på Dopningsmottagningen i Örebro, Resurscentrum i Göteborg och på Karolinska institutet i Stockholm.
Symtom och biverkningar som patienten söker vård för vid missbruk (Fakta 1–3) bör föranleda misstanke och initiera vederbörlig utredning, gärna med en direkt fråga till patienten: »Tar du anabola steroider/testosteronpreparat?« Majoriteten av patienterna är regelbundet gymtränande män, 17–35 år, inte sällan med samtidigt annat drogmissbruk [2-4]. Kvinnor har många av männens symtom, men har dessutom typiskt »maskuliniserande« symtom, som kan bli bestående.
Den endogena steroidproduktionen startar i binjurarna
Anabola androgena steroider är sammanfattningsvis syntetiska derivat av testosteron, där man eftersträvar en stark anabol och mindre stark androgen effekt.
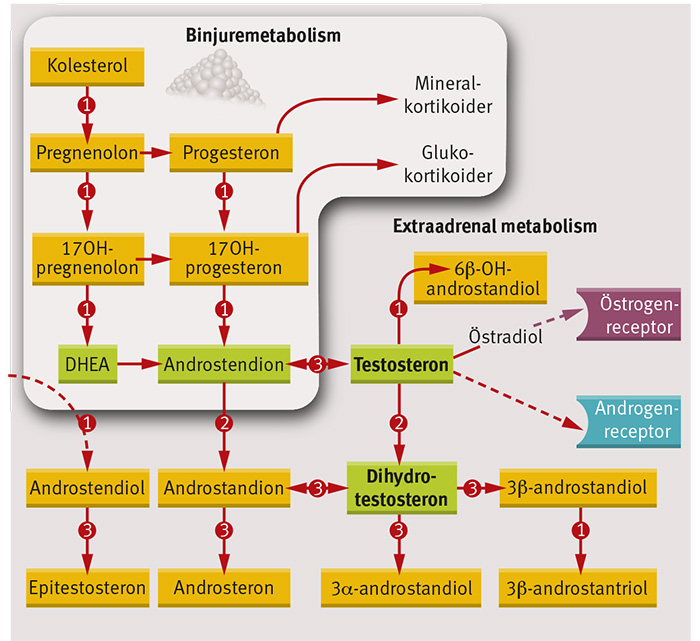
Bildningen av androgener, östrogener, glukokortikoider och mineralokortikosteroider tar sin början i binjurarna, med kolesterol som utgångssubstans. De androgena slutprodukterna i synteskedjan bildas i gonaderna och i prostata genom vidare metabolism av dehydroepiandrosteronsulfat (DHEAS) och androstendion som insöndras från binjurarna. I prostatan omvandlas testosteron till dihydrotestosteron (DHT), som har högre androgen aktivitet än testosteron. Det komplexa metabolismmönstret med många olika enzymer inblandade framgår av Figur 1. De kvantitativt dominerande metabolismvägarna katalyseras av uridindifosfo-glukuronosyltransferaser (UGT), av vilka UGT2B17 och UGT2B15 är de viktigaste.
Genetisk variation i testosteronomsättning avgörande
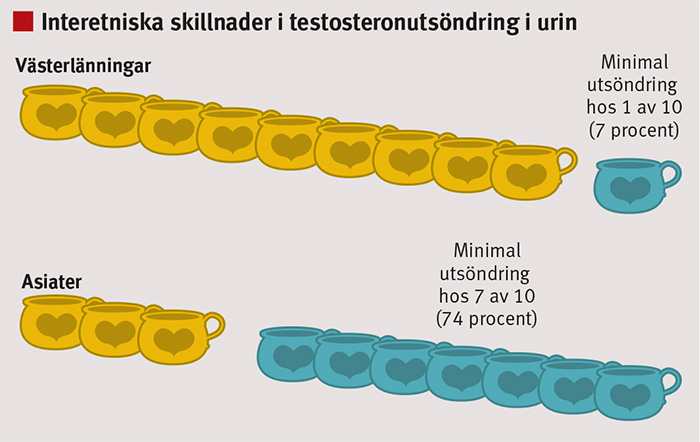
Ny forskning har visat avsevärda genetiska skillnader i hur testosteron upptas och metaboliseras och därmed också utsöndras i urinen. UGT2B17 är det viktigaste enzymet i glukuronideringen av testosteron. Genen har en viktig funktionell polymorfi, vilket innebär att den hos vissa individer är helt utslagen (deleterad). Denna s k deletionspolymorfi föreligger hos ca 7 procent av västerlänningar och hos 74 procent av asiater [4] (Figur 2).
Avsaknaden av genen innebär att utsöndringen av testosteron, som till 95 procent sker i form av glukuronsyrakonjugat, är minimal hos dessa grupper. Skillnaden är minst 100-faldig mellan gruppen utan enzym och gruppen med full enzymuppsättning. Det innebär också att kvoten för glukuroniderna av testosteron/epitestosteron i urinen på motsvarande sätt i genomsnitt är avsevärt högre hos individer med full enzymaktivitet [5]. Denna kvot används i testosterondopningstestet. Skillnaden mellan grupperna blir ännu större om individen tagit testosteron, vilket kan leda till felaktig tolkning av testresultaten om man inte tar hänsyn till genetiken [6].
Vissa andra enzymer som har betydelse för testosteronets metabolism är också polymorfa och kan påverka den nämnda kvoten och tolkningen [6].
Ur medicinsk synvinkel är effekten av en given dos testosteron eller annan anabol androgen steroid av stort intresse. Effekten antas vara relaterad till den blodkoncentration som uppnås efter dopning. En och samma dos testosteron given till olika individer ger upphov till olika koncentrationsökningar av testosteron i blodet. En genomassociationsstudie (GWAS) [7] har visat att skillnaderna delvis kan hänföras till genetisk variation i det enzym som spjälkar läkemedlet och frisätter aktivt testosteron (fosfodiesteras 7B, PDE7B).
Som framgår ovan är de genetiska skillnaderna av fundamental och kvantitativt stor betydelse för omsättningen av testosteron och för möjligheterna att göra en korrekt tolkning av resultaten vid dopningstest. Referensintervallet är således beroende av genetiken. Hjälp med tolkning av resultaten kan fås från avdelningen för klinisk farmakologi vid Karolinska universitetssjukhuset i Huddinge. Eftersom dopning i samhället är illegal, kommer inte bara de kemiska analysresultaten utan även information om genetisk uppsättning att få stor betydelse i rättsliga sammanhang.
Ger både maskuliniserande och anabola effekter
Intag av anabola androgena steroider stimulerar muskeltillväxt och därmed muskelmassa och muskelstyrka, utöver den effekt som fås via träning och kosttillskott [8].
Alla anabola androgena steroider förmedlar den androgena effekten via androgenreceptorn, men bindningsaffiniteten skiljer sig mellan medlen. Androgenreceptorns struktur och reglering är väl karakteriserad. Den finns uttryckt inte bara i reproduktionsorganen utan också i många andra vävnader, t ex skelett, muskulatur, hud, CNS etc. Receptorns bindning i cellkärnan till olika gener initierar gentranskription och syntes av de proteiner som förmedlar de androgena effekterna och biverkningarna [9, 10].
Sannolikt medierar anabola androgena steroider även en antikatabol effekt via bindning till kortisolreceptorn samt vissa effekter via östrogenreceptorn.
Anabola androgena steroider ger både maskuliniserande och anabola effekter. Längre tids användning leder till negativa reproduktionsendokrina effekter, psykiska biverkningar och ett flertal organbiverkningar inkluderande en negativ påverkan på lipidprofilen [11-17]. De östtyska idrottsflickor som dopades och deltog i internationella elitsporter före Berlinmurens fall är levande exempel på dessa konsekvenser [18].
Somatiska biverkningar på både lång och kort sikt
Korttidsbiverkningar. De somatiska korttidsbiverkningarna är nu tämligen väl kartlagda, och det finns även enstaka rapporter om långsiktiga effekter av missbruk.
Endokrina biverkningar. Suprafysiologiska doser skapar ett hyperandrogent status, vilket hämmar hypofysens produktion av luteiniseringshormon (LH) och follikelstimulerande hormon (FSH) och därmed den egna endogena testosteronsyntesen och spermiebildningen. Under pågående aktivt missbruk noteras, förutom mycket höga serumkoncentrationer av testosteron med samtidigt omätbara nivåer av LH och FSH, även höga serumnivåer av östrogen, androstendion och DHT. Missbruk sänker även nivåerna av fritt T4, prolaktin och ACTH, utan samtidiga förändringar av serumkortisol.
Hematologiska biverkningar. Missbruk ökar erytropoesen via stimulering av erytropoetin. B-HB-nivåer över 185 g/l (män) och 175 g/l (kvinnor) med motsvarande EVF-värden (erytrocytvolymfraktion) över 0,55 kan förekomma. Detta innebär ökad trombosrisk och kräver stundtals venesektion i akutskedet.
Kardiovaskulära biverkningar. Lipidstörningar, kardiomyopati med funktionsstörningar, hypertoni och hjärtischemi inkluderande plötslig hjärtdöd påvisades tidigt hos unga användare i olika rapporter, studier [19] och fallbeskrivningar. Resultaten har dock inte alltid varit konklusiva vad gäller t ex koppling till brukets omfattning och duration, men de tyder på ökad risk för kardiovaskulär sjukdom. Följande har visats i en genomgång av de senaste 30 årens omfattande litteratur inom området [20]:
- Missbruk leder till både morfologiska och funktionella förändringar av hjärtat. Således noteras bl a myokardiell hypertrofi och ökning av hjärtats kammardiameter tillsammans med försämrad diastolisk funktion och ventrikulär relaxation såsom vid kardiomyopati. Signifikanta förändringar förekommer i ca 20–30 procent av fallen, och merparten restitueras efter seponering av anabola androgena steroider, men fall med kronisk hjärtpåverkan förekommer.
- Anabola androgena steroider ger lindrig men övergående hypertoni.
- Anabola androgena steroider ger ökad trombosrisk, främst via aktivering av trombocytfunktionen.
- Anabola androgena steroider ger ofta ogynnsam inverkan på den vaskulära vasodilatationen.
- Omfattande dokumentation finns om att anabola androgena steroider, främst perorala 17-alfa-alkylerade substanser (t ex oxandrolon, stanozolol), inducerar förändringar av lipidmetabolismen (förhöjning av LDL-nivå och sänkning av HDL-nivå) med ökad risk för kranskärlssjukdom.
- Anabola androgena steroider tycks inducera ökad risk för livshotande arytmi.
Leverpåverkan. Leverpåverkan förekommer främst vid intag av perorala 17-alfa-alkylerade medel, där man noterat förhöjda transaminaser, särskilt ASAT, men stundtals även kolestas och ikterus. Långvarigt missbruk ger troligen även ökad risk för utveckling av blodfyllda levercystor (leverpelios) och transfusionskrävande blödning.
Bröstkörtlar, hud, muskler, hår. Drygt hälften av missbrukarna får gynekomasti, oftast bilateral, ömmande och för patienten estetiskt störande. Gynekomastin orsakas av testosteronets aromatisering till östrogen i bröstkörtlarna.
Vidare kan akne stundtals bli aktiv under och efter pågående steroidkur. Hos vissa patienter noteras lokala hudinfektioner, som kan utvecklas till svårbehandlade abscessbildningar, på platsen för den intramuskulära injektionen. Ökad generell kroppsbehåring är inte ovanligt, men missbruk medför troligen också håravfall på huvudet, vilket märks främst hos individer med ärftlig benägenhet för flintskallighet.
Ökad muskelvolym kombinerad med hård träning medför risk för typiska hudbristningar med efterföljande hudstriae i främst pectoralis- eller bicepsmuskulaturen, vilket alltid bör föranleda stark misstanke om bruk av anabola androgena steroider. Ökad risk för muskel- och senrupturer förekommer också.
Urogenitala biverkningar. Smärtande uretrit är en inte ovanlig komplikation, troligen beroende på ökad sexuell aktivitet. Dock noteras liten koppling mellan steroidbruk och ökad prostatavolym.
Specifika biverkningar hos kvinnor. De kvinnor som missbrukar anabola androgena steroider får en klinisk bild som vid androgenproducerande tumörer. Särskilt noteras hirsutism med samtidig virilism, dvs uttalad muskelvolymökning, akne, flikar i hårfästet vid tinningarna och ibland tendens till skallighet. Initialt ses inte sällan ökad libido som kan bli långvarig. Röstfördjupning och klitorishypertrofi är förändringar som oftast är irreversibla. Menstruationerna blir oregelbundna eller försvinner helt. Missbruk under graviditet, vilket dock är sällsynt, kan ge grav virilisering av flickfoster.
Långsiktiga biverkningar. Anabola androgena steroider hämmar den hypofysära insöndringen av LH och FSH, och sekundärt till detta minskar testiklarnas testosteron- och spermieproduktion. Oftast sker en spontan restitution, men risk för bestående nedsatt sexuell funktion inkluderande testisatrofi, azoospermi och infertilitet föreligger om klinisk och laboratoriemässig hypogonadism kvarstår 2–3 år efter avslutat missbruk, särskilt vid långvarigt bruk av höga doser. Vid infertilitetsutredningar bör eventuellt missbruk efterfrågas.
Hypotetiskt kan steroidmissbruk ge ökad kardiovaskulär morbiditet [20]. Det är dessutom ännu oklart hur extrem hårdträning i sig påverkar risken för hjärt–kärlsjukdom. Blandmissbruk hos en del av patienterna har förstås betydelse för långtidsprognosen.
Psykiska biverkningar –från hypomani till energilöshet
I stort kan tre faser av psykiska effekter urskiljas. I fas 1 ses hypomaniliknande tillstånd, som upplevs positivt av patienten. Självförtroendet ökar, och patienten känner sig »stark och oslagbar« med minskad trötthet och mindre sömnbehov, ökad energi och ökad sexlust. Förmågan att träna trots smärta ökar. Perioder med irritabilitet, ilska och elakhet kan förekomma. Fas 2 kännetecknas av kontrollförlust, bristande omdöme och svårigheter att känna gränser. Humörsvängningar, misstänksamhet med svartsjuka och ibland aggressivt beteende med verbala och fysiska inslag förekommer. Fas 3 uppkommer då patienten är utan anabola androgena steroider. Muskelmassan har minskat en del, och patienten känner sig mindre beundrad av andra. Depression, oro, energilöshet och nedsatt självförtroende följer, liksom impotens.
De psykiska biverkningarna sammanfattas i Fakta 4.
Tidig diagnos ökar chansen till adekvat behandling
Eftersom missbruket av anabola androgena steroider är utbrett och dess effekter och biverkningar är mångfasetterade, är det viktigt att denna diagnos hålls i minnet, särskilt som dessa patienter sällan spontant berättar om sitt missbruk. Vid symtom och kliniska kännetecken bör frågor om anabola androgena steroider alltid ingå i anamnesen. För diagnos av missbruk krävs lyhördhet och samlad information från anamnes, status och provtagning. Den kliniska misstanken måste verifieras med analys av steroidsubstanser i urin. En tidig diagnos ökar möjligheten till adekvat behandling för den enskilde patienten.
Anamnes och status. Anamnesen bör innefatta en ingående beskrivning av patientens träning (typ, antal pass per vecka etc) aktuella besvär, sjukdomar och mediciner. Vidare bör sedvanlig social anamnes inkluderande socialt nätverk, alkohol- och droganvändning tas upp.
I de fall där det framgår att patienten missbrukat/missbrukar anabola androgena steroider bör man efterfråga vilka preparat som ingått, beredningsform, kombination och kumulativ dos av de enskilda preparaten. Frågor om debutålder, duration av missbruk respektive enskilda kurer bör också ingå.
Status omfattar en allmän undersökning av patienten och ett riktat status vad gäller specifika somatiska steroidbiverkningar, t ex extrem muskulär fysionomi, gynekomasti, hudbristningar/striae, akne och prematur skallighet samt typiska psykiska biverkningar såsom depression och ökad aggressionstendens. Hos kvinnor undersöks röstläge, ökad behåring, akne samt tinningflikar och (anamnestiskt) klitorisförstoring.
Analyser i blod och urin. Provtagningen syftar till att ge underlag för en bedömning av såväl missbrukets karaktär som eventuella biverkningar. Basprov (blod) och dopningstest (urin) samt även drogscreening (urin) rekommenderas (Fakta 5), eftersom det uppmärksammats att steroidmissbrukare inte sällan kombinerar sitt missbruk med andra hormonpreparat, läkemedel och droger.
Analyser av dopningsmedel är viktiga för rätt behandling. Analysen utförs på urinprov vid avdelningen för klinisk farmakologi vid Karolinska universitetssjukhuset i Huddinge (http://www.karolinska.se/provtagningsanvisningar#gsc.tab=0 sök på »anabola androgena steroider«). Kinetiken för olika anabola androgena steroider varierar, och det är därför svårt att uppge en specifik detektionstid. Halveringstiderna beror på beredningsform och vilken ester som substansen är bunden till i sin injektionsform. Generellt sett kan positiva fynd förväntas upp till några veckor efter intag av perorala steroider, men vissa preparat, såsom nandrolon, kan spåras upp till flera månader efter intag.
Missbruk av rent testosteron är svårare att diagnostisera. Tillfört medel går inte att skilja från kroppseget testosteron. Kvoten testosteron/epitestosteron ger en indikation på missbruk. Denna kvot är vanligtvis ca 1 (genetisk variation ca 0,1–6,0). Kvoter överstigande 6–10 bör inge misstanke om missbruk av testosteron. Genetisk analys ökar säkerheten i resultattolkningen (se ovan). Bedömningen kan vara komplicerad även för nandrolon, och vid analys gäller att substansen eller dess metabolit (19-norandrosteron) inte får överstiga 10 ng/ml. Värt att notera är att gravida kvinnor kan överskrida denna gräns från graviditetsvecka 20 samt att även p-piller innehållande noretisteron och pågående menstruation kan ge falskt positivt svar.
Övriga utredningar. Om hög kumulativ dos anabola androgena steroider föreligger, bör man överväga att komplettera utredningen med i första hand EKG och ekokardiografi.
Klassifikation och diagnos vid missbruk. Anabola androgena steroider är i dag inte klassade som beroendeframkallande substanser, eftersom det vetenskapliga underlaget för en sådan klassning ännu är bristfällig. Missbruk faller i stället under psykiatridiagnoser, dvs missbruk av icke-beroendeframkallande substanser (F55.9 enligt den internationella sjukdomsklassifikationen ICD-10). Kvarstående hypogonadism blir ofta en bidiagnos (E23.0E). Andra tillstånd som är aktuella i samband med att diagnosen ställs är t ex depression (F329) (Fakta 1-4).
Specialistläkare och psykiater centrala i behandlingen
Det är viktigt att vid en första kontakt med en patient där missbruk av anabola androgena steroider uppdagas identifiera missbrukets karaktär samt aktuella problem, t ex kräver depression med suicidtankar akutremiss till psykiater.
En social utredning ska inkludera sedvanlig kartläggning av social bakgrund, aktuell social situation, träning, bruk av alkohol och andra droger/preparat [3]. Eventuella sociala problem som kan föranleda kontakt med sociala myndigheter bör tidigt uppmärksammas.
En patient med verifierat missbruk, men med avsaknad av allvarliga somatiska eller psykiska symtom och en uppriktig vilja att avsluta missbruket, kan följas upp med återbesök inom någon månad. Alla avvikande provsvar och undersökningsfynd relaterade till missbruket bör poängteras för patienten som ett led i det motiverande samtalet.
Vid multipla symtom, särskilt under pågående missbruk, bör remiss skickas till specialist, eftersom dessa patienter ofta är resurskrävande vad gäller tid och utredning. Vid övrigt missbruk utöver anabola androgena steroider skickas remiss till missbruksenhet/ beroendeklinik, även i avsaknad av övriga uppenbara psykiska symtom (Fakta 4).
Erfarenheter från nuvarande nationella behandlingscentra har visat att specialistläkare, exempelvis endokrinolog eller invärtesmedicinare med specialintresse, tillsammans med specialintresserad psykiater på beroendeklinik, utgör nyckelpersoner i omhändertagandet. Specialistläkaren identifierar patientens aktuella problem, beslutar om ytterligare utredningar och är patientansvarig läkare.
Utöver specialistläkaren kan en kurator som regelbundet träffar en patient ha överblick av behandlingsförloppet. Kuratorns främsta uppgift är att genom stödsamtal motivera patienten till ett fortsatt drogfritt liv samt vara uppmärksam på suicidrisk och motverka annat missbruk. En av de vanligaste sociala komplikationerna är relationsproblem, varför det kan vara av värde att inkludera även partner och anhöriga i behandlingsupplägget.
Specifika somatiska symtom kräver särskild handläggning
Aromatashämmare, t ex anastrozol, är förstahandspreparat när patienten har kvarstående, symtomgivande, klinisk och laboratoriemässig hypogonadism efter att ha varit utan anabola androgena steroider i minst 3–6 månader och då spontan restitution av S-testosteronnivån uteblivit. Om effekten uteblir får behandling med koriongonadotropiner eller testosteronsubstitution diskuteras.
Låga S-testosteronvärden (<12 nmol/l) efter avslutat missbruk kan förstärka patientens besvär, särskilt vad gäller depression och allmän kroppslig och mental trötthet, varvid en höjning till normala nivåer (15–25 nmol/l) ger en avsevärd förbättring av det allmänna välbefinnandet. Total avhållsamhet från anabola androgena steroider är en absolut förutsättning för att testosteronhöjande läkemedel ska förskrivas, och kontrolleras med främst urinanalyser. Uppföljning sker i övrigt med kontinuerliga analyser av S-testosteron, S-LH och S-FSH. Koriongonadotropin (hCG) ges subkutant 2–3 gånger per vecka, och testosteron i gelform ges dagligen. Gelformen är att föredra framför långverkande injektioner, eftersom den har en snabb omsättning och underlättar utvärdering av effekten.
Vid kvarstående hypogonadism med infertilitetsproblem görs utredning vid fertilitetsenhet om patienten har en stabil social situation och avslutat steroidbruk.
Vid besvärande gynekomasti kan medikamentell terapi försökas under en period av 2–3 månader för att motverka ytterligare bröstkörteltillväxt. Härvidlag används antiöstrogenpreparat såsom tamoxifen eller aromatashämmare. Om effekten uteblir, bör patienten remitteras till plastikkirurgisk korrektion.
Vid uttalade aknebesvär bör patienten remitteras till hudklinik. Det är viktigt att framhålla att pågående missbruk i samband med isotretinointerapi kan ge ökad risk för leverpåverkan.
Lipidstörningar, särskilt i form av höjda S-LDL-nivåer och sänkta HDL-nivåer, förekommer hos drygt hälften av patienterna och brukar normaliseras inom några månader efter seponering av steroidmissbruket. Behandlingskrävande hypertoni är tämligen ovanligt. Ekokardiografiverifierad vänsterkammarhypertrofi brukar spontanrestitueras efter seponering av anabola androgena steroider. Kvarstående tecken på hjärtsvikt och hjärtischemi kräver remiss till kardiolog.
Behandlingskrävande depression vanligt efter missbruk
Dopningsmissbrukarens problematik beror på omfattning och varaktighet av missbruket, men också på grad och omfattning av annat missbruk samt psykiatrisk samsjuklighet.
Graden av samsjuklighet varierar men är mer framträdande bland dem som har blandmissbruk och ett kriminellt beteende.
I problematiken ingår ofta psykologisk fixering vid den egna kroppen med en stark önskan om att bli stor, muskulös och attraktiv. Patienterna får en förändrad självbild med en upplevelse av att den egna kroppen är påfallande spenslig och utan muskulatur – dysmorfofobi. Dessa vanföreställningar är erfarenhetsmässigt icke-korrigerbara och kan leda till ätstörningar – megarexi eller adoniskomplex.
Behandling av missbruk och beroende är en viktig del av omhändertagandet och ska skötas av ett team med läkare, sjuksköterska, psykolog, kurator och sjukgymnast. Dessa lägger upp en behandlingsplan i samråd med patienten. I den psykiatriska bedömningen är det viktigt att klarlägga graden av samsjuklighet och uppmärksamma depressivitet och ångest, framför allt dödstankar som har särskilt tung innebörd hos denna grupp och inte får förbises. Man finner ofta paranoid misstänksamhet och svartsjuka. Efter 6 månaders drogfrihet kan psykiatrisk utredning påbörjas och eventuellt följas av psykologutredning.
Det är mycket vanligt med behandlingskrävande depression efter avslutat missbruk. Åtgärderna innefattar både samtalsterapi och medicinering. Otillräcklig behandling leder lätt till att patienten söker egna lösningar, vilket innebär »självmedicinering« och därmed återfall i missbruk.
I värderingen av lämplig medicinsk behandling av psykiatrisk samsjuklighet får man väga in dessa patienters särskilda ovilja att ta mediciner som ger viktuppgång och som påverkar libido negativt. Ett preparat som olanzapin är därför oftast mindre lämpligt, medan t ex quetiapin kan fungera bättre. Bland antidepressiva är mirtazapin negativt för vissa, eftersom det kan ge viktuppgång; å andra sidan ger det god effekt på sömnen för de flesta och har ingen negativ effekt på libido eller sexuell förmåga.
För detaljerat behandlingsförslag vid psykiska besvär se det nationella vårdprogrammet (kan rekvireras från dopingjouren.se).
Vård och forskning behöver utvecklas och etableras
Kunskap i sjukvården om dopning och dess diagnostik och behandling är fragmentarisk och spridd på olika specialitetsområden. Missbruk av alkohol, läkemedel, tobak och narkotika är betydligt mer välkänt och har därför med tiden fått mycket uppmärksamhet och stora resurser.
Missbruk av anabola androgena steroider och andra hormonsubstanser är ett tämligen nytt problemområde. Just därför är det viktigt att problemet blir uppmärksammat och får utrymme i sjukvårdsbudget och att forskningsresurser fördelas på relevanta områden som berörs av dopningsproblemet i samhället.
En del av dessa satsningar kan behöva göras i samråd och samarbete med statliga myndigheter (Socialstyrelsen, Läkemedelsverket, Folkhälsoinstitutet, Kriminalvården m fl), socialtjänsten, polis, tull, brukarorganisationer etc. Den statliga missbruksutredningen har gett uttryck för denna uppfattning genom olika förslag om centralisering av vård och forskningskompetens.
Sådana centra bör omfatta engagemang av olika specialiteter som på ort och ställe, eller på distans, kan bidra till att hantera detta växande missbruksproblem.
I nuläget är det angeläget att erfarenheterna hos nuvarande behandlingscentra utnyttjas som kunskapskälla i utbyggnaden av nya lokala behandlingscentrum runt om i landet.
Fakta 1. Symtom och biverkningar
- Gynekomasti
- Akne
- Nedsatt sexuell funktion, fertilitetsproblem
- Sen- och muskelbristningar
- Sömnstörningar
- Depressiva besvär
- Bröstsmärta, hjärtklappning
- Ångest, oro
- Aggressivitet, nedsatt impulskontroll
- Hudinfektioner, abscesser
- Oro för vad missbruket kan ha orsakat kroppsligt
Fakta 2. Fysiska tecken
- Uttalad muskulär fysionomi (särskilt pectoralis, deltoideus och biceps–triceps)
- Viktuppgång (10–15 kg på 1–2 månader)
- Gynekomasti
- Akne
- Testisatrofi
- Hudbristningar–striae (axillärt)
- Ödemtendens
- Ökad kroppsbehåring, prematur skallighet
- Påverkan av levertransaminaser
- Hyperlipidemi, kardiomyopati
Fakta 3. Tecken och biverkningar specifikt hos kvinnor
- Mörk röst
- Ökad kroppsbehåring (inkluderande skäggväxt och tinningflikar)
- Klitorishypertrofi
- Menstruationsrubbningar
Fakta 4. Psykiska biverkningar
- Depressiva besvär
- Ångest
- Oro
- Sömnstörningar
- Nedsatt impulskontroll
- Panikångest
- Affektinstabilitet
- Psykos
- Megarexi
- Empatistörning
- Sänkt mentaliseringsförmåga
- Svartsjuka
- Aggressivitet
- Paranoid misstänksamhet
- Våldsamhet
Fakta 5. Basprov vid misstanke om missbruk
- Hb, EVF (erytrocytvolymfraktion)
- Na, K, Ca, kreatinin
- P-glukos
- CRP
- GT, ASAT, ALAT, ALP, bilirubin
- Totalkolesterol, LDL-kolesterol, HDL-kolesterol, triglycerider
- S-testosteron, S-SHBG (könshormonbindande globulin), S-LH (luteiniseringshormon), S-FSH (follikelstimulerande hormon), S-IGF-1 (insulinliknande tillväxtfaktor 1)
- S-fritt T4; S-TSH (tyreoideastimulerande hormon)
- P-PSA (prostataspecifikt antigen) (män över 45 år)
- Urinprov för analys av anabola androgena steroider
Potentiella bindningar eller jävsförhållanden: Thord Rosén har uppburit föreläsningsarvode från Pfizer, Novo Nordisk och Bayer Schering Comp samt har forskningsstöd från Pfizer och Länsförsäkringar.