Ateroskleros och dess konsekvens hjärt–kärlsjukdom är dominerande dödsorsaker.
Ateroskleros är en kronisk inflammation med närvaro av aktiverade immunkompetenta celler som T-celler, monocyter/makrofager och dendritiska celler.
Orsaken till inflammation och immunaktivering är inte säkert klarlagd, men kandidater som diskuteras är oxiderat och enzymatiskt modifierat LDL (oxLDL), döda celler, s k heat shock-proteiner, infektioner samt ett bristande protektivt immunsvar med låga nivåer av antikroppar mot lipidepitoper i oxLDL.
Mycket talar för att ateroskleros kan vara en del av ett normalt mänskligt åldrande, men att man kan skjuta upp dess konsekvenser avsevärt.
Ateroskleros (åderförkalkning) är den dominerande orsaken till hjärt–kärlsjukdom, som innefattar akuta koronara syndrom och deras konsekvenser, stroke och perifer artärsjukdom. Ateroskleros är en inflammatorisk process i vissa medelstora och stora artärer [1]. Denna artikel har en utgångspunkt i en nyligen publicerad, längre och mindre kliniskt orienterad översiktsartikel [1].
Ofta uppträder den inflammatoriska processen och immunaktivering där artärer delar sig, vilket troligen hänger samman med lokal påverkan av blodtryck och blodflödets egenskaper [2]. Det innersta lagret i artärerna, intiman, täcks av ett lager endotelceller och infiltreras på ett tidigt stadium av immunkompetenta celler som T-celler och monocyter/makrofager, samt av LDL som modifierats enzymatiskt och/eller genom oxidation lokalt. Även andra immunologiskt och inflammatoriskt aktiva celltyper som dendritiska celler och mastceller samt glatta muskelceller som vandrar in från median finns i intiman vid ateroskleros och spelar sannolikt en viktig roll för plackets utveckling. Även median, som framför allt består av glatta muskelceller, kan engageras, framför allt vid mer avancerad ateroskleros [1]. På senare år har gamla rön om adventitian fått förnyad aktualitet. Även denna del av artären, som är längst från lumen, visar påtagliga förändringar med nybildning av kärl och inflammatoriska celler, och det är möjligt att adventitians roll har underskattats [1, 3].
En intressant fråga är vilken roll immunsystemet spelar vid ateroskleros, om man fokuserar på T-celler och B-celler. En spännande möjlighet är att immunsystemet kan modulera aterosklerosutvecklingen, vilket visats i djurförsök, i både kanin och mus [4-8]. Kronisk inflammation och immunreaktioner hänger förstås ihop, och man bör behandla dessa i ett sammanhang, denna översikt är fokuserad på immunreaktioner vid ateroskleros.
Intressant nog upptäcktes inflammation och immunkompetenta celler redan under första halvan av 1800-talet. Carl von Rokitansky var förmodligen först, ca 1830–40, även om ännu tidigare forskares rön diskuterats. Rudolf Virchow påvisade tecken på inflammation vid ateroskleros i mitten på 1800-talet [9]. Bägge är kulturhistoriskt intressanta, och Virchow är en av den moderna medicinens allra viktigaste pionjärer, som spelade en viktig roll i medicinens vetenskapliga utveckling, lösgjord från äldre tiders humoralpatologi, med dess purgeringar i form av åderlåtning, laxering och emetika.
De två pionjärernas åsikter skilde sig något: Carl von Rokitansky menade att ateroskleros var ett sekundärt fenomen med inflammation orsakad av andra faktorer. Rudolf Virchow vidhöll, i en debatt mellan dem, att inflammation vid ateroskleros var ett primärt fenomen. Bägge kan ha haft rätt. Reumatiska inflammatoriska sjukdomar, där risken för ateroskleros och hjärt–kärlsjukdom är hög [10], är ett exempel på hur åderförkalkning kan vara ett sekundärt fenomen, i det här fallet till reumatisk sjukdom. Samtidigt är det numera klarlagt att inflammation är ett mycket tidigt fenomen vid ateroskleros, vilket ger stöd åt Virchow [9]. Det tog 150 år innan inflammatoriska och immunologiska faktorer började uppmärksammas igen, bl a genom insatser av svenska forskare [1, 11].
De viktigaste etablerade riskfaktorerna för hjärt–kärlsjukdom som kan modifieras är högt blodtryck, rökning, diabetes (framför allt typ 2) och dyslipidemi. Ålder och manligt kön är också viktiga, men åtminstone i detta sammanhang inte möjliga att modifiera. Inflammation är en riskmarkör, ett exempel är lätt förhöjt CRP, men kan knappast betecknas som riskfaktor eftersom det, såvitt känt, inte har publicerats studier på människa där man framgångsrikt modifierat inflammation i detta sammanhang. Även genetiska och epigenetiska markörer är av stort intresse, men berörs inte här av utrymmesskäl [7]. Ett otal riskfaktorer och riskmarkörer har diskuterats; bland de mera etablerade finns psykosociala faktorer, låg fysisk aktivitet och bukfetma. Det finns trots detta ett tydligt behov av nya riskmarkörer, inte minst sådana som ger information om inflammation och immunaktivering i kärlen [12].
Orsaker till inflammation och immunaktivering
Döda celler. Celldöd i intiman är alltså ett typiskt fenomen vid ateroskleros, och liksom adventitians roll möjligen något underskattad. Normalt sköter kroppen renhållningsfunktionen vad gäller döda celler genom apoptos, kontrollerad celldöd, samt upptag och borttransport via bland annat makrofager. Vid ateroskleros fungerar uppenbarligen inte detta. Döda celler är i sig inflammatoriska och skulle kunna bidra till inflammationen vid ateroskleros [13]. Bakomliggande mekanismer inkluderar s k damage-associated molecular patterns, t ex high-mobility group protein B1 (HMGB-1), dubbelsträngat DNA, amyloid-β-peptid (med stor relevans vid Alzheimers sjukdom) och s k heat shock-proteiner [14].
Oxiderat LDL. LDL finns på ett mycket tidigt stadium i aterosklerosutvecklingen i intiman. Där binder det till proteoglykaner, undergår oxidation och/eller enzymatisk modifiering av bl a fosfolipaser och får den sammanfattande beteckningen oxLDL [15, 16]. OxLDL finns närvarande i stora mängder i aterosklerotiska plack i olika stadium av utveckling. OxLDL är i motsats till LDL immunaktiverande och inflammatoriskt aktivt hos människa, genom aktivering av T-celler, monocyter/makrofager och endotelceller, och är även toxiskt i högre koncentrationer, vilket kan leda till lokal celldöd [17-19]. Andra former av modifiering, med t ex fosfolipaser, är också av stort intresse. Sådan modifiering leder bl a till exponering av den inflammatoriska fosfolipiden lysofosfatidylkolin (LPC), vilket är fallet också med ren oxidation. Även om flera ämnen i oxLDL kan spela en roll förefaller just inflammatoriska fosfolipider, som LPC och platelet-activating factor (PAF)-liknande lipider, viktiga och har många av oxLDL:s immunologiska och inflammatoriska egenskaper [20, 21].
Ett exempel på ett intressant enzym i detta sammanhang är lipoprotein-associated phospholipase A2 (LP-PLA2), även kallat PAF-acetylhydrolas. LP-PLA2 uttrycks i plack [22], är associerat med ökad risk för ateroskleros och hjärt–kärlsjukdom och genererar inflammatoriska fosfolipider som LPC. Å andra sidan bryter det ner PAF, och från början tänkte man sig att enzymet även kunde ha antiinflammatoriska egenskaper [22, 23].
En aktiv substans hos inflammatoriska fosfolipider är fosforylkolin (PC), som binder till olika receptorer, bl a PAF-receptorn, vilket ger en direkt (men ofta låggradig) inflammatorisk effekt. I ett helt annat forskningsfält diskuteras om fosforylkolin, som uttrycks av mikroorganismer som maskar och parasiter, kan öka sin egen möjlighet till överlevnad genom att lokalt modulera immunsvaret mot sig självt till sin egen fördel så att inflammationen persisterar [24]. Huruvida detta skulle kunna vara en mekanism vid ateroskleros är inte känt. En annan liten intressant epitop är malondialdehyd (MDA) [1]. Det är också tänkbart att proteinet i LDL, apoB, efter modifiering kan spela en aktiv roll [25]. Även LDL i sig självt har beskrivits som en T-cellsaktiverande faktor i musmodell [26].
Rökning är en väl etablerad riskfaktor. Det är därför märkligt att mekanismer genom vilka rökning kan orsaka inflammation i artärer är ofullständigt kända. Det är dock tänkbart att lipidoxidation är inblandad [27]. OxLDL, med ökad exponering av fosforylkolin på LDL, är associerat med både SLE (systemisk lupus erythematosus) och hypertoni, där risken för hjärt–kärlsjukdom är hög. Även vid diabetes är oxidativ stress en faktor som diskuteras [1, 10].
Låga nivåer av antikroppar mot fosfolipidepitoper. På 1970- och 1980-talet upptäcktes antikroppar mot fosforylkolin (anti-PC). Man fann även att anti-PC har intressanta egenskaper när det gäller sjukdomar där infektiösa agens, som pneumokocker, spelar en roll. Anti-PC hämmar nämligen dödlig pneumokockinfektion i musmodeller, vilket beskrevs redan i början av 1980-talet [28, 29]. Anti-PC finns i höga koncentrationer hos friska människor, där så mycket som 10 procent av cirkulerande IgM har beräknats bestå av anti-PC [30].
Immunisering med pneumokocker i musmodell ledde till ökade nivåer av bl a anti-PC och minskad ateroskleros [31]. Både aktiv och passiv immunisering med fosforylkolin respektive anti-PC har visats ha en sådan skyddande effekt [32, 33]. Negativa samband mellan anti-PC-IgM och aterosklerosutveckling och uppkomst av hjärt–kärlsjukdom har visats, och hypotesen att låga nivåer av anti-PC är en bidragande orsak till hjärt–kärlsjukdom har föreslagits. Mekanismer hos människa som påvisats är antiinflammatorisk effekt samt minskat upptag av oxLDL i kärlväggens makrofager [1, 29, 34]. Sådana negativa samband har även visats vid SLE, uremi och Alzheimers sjukdom [29] samt vid komplikationer inklusive mortalitet efter akuta koronara syndrom [35].
En bidragande orsak till låga anti-PC-nivåer skulle kunna vara att en exponering för infektioner, orsakade av t ex maskar, parasiter och andra patogener, inte förekommer på samma vis som tidigare under människans evolution. Individer från ön Kitava i Papua Nya Guinea, där hjärt–kärlsjukdom (och även andra sjukdomar som reumatism och demens) förefaller vara mycket ovanligt, har högre anti-PC-nivåer än svenskar [29, 36, 37]. Även andra livsstilsfaktorer som gluten kan spela en roll. Här finns också en ärftlig komponent: heritabiliteten för anti-PC är 37 procent [29].
Heat shock-proteiner. Heat shock-proteiner som en viktig faktor vid ateroskleros och hjärt–kärlsjukdom föreslogs först av Georg Wick och medarbetare, som i början av 1990-talet visade att immunisering med heat shock-protein 60/65 påverkar aterosklerosutvecklingen negativt. Det är såvitt känt första gången någon visat att immunsystemet kan påverka ateroskleros. Antikroppar mot heat shock-protein 60/65 var associerade med både ateroskleros och hjärt–kärlsjukdom. Det finns dock också musförsök som inte ger stöd åt att heat shock-proteiner har dessa effekter [38, 39]. Det är tänkbart att det sätt på vilket heat shock-proteiner presenteras för immunsystemet vid vaccination har stor betydelse. Intressant nog uttrycks heat shock-protein som är snarlikt det mänskliga även hos många mikroorganismer. Korsreaktivitet har därför föreslagits som en orsak till immunaktivering orsakad av heat shock-proteiner [5, 40]. En koppling till oxLDL är tänkbar, eftersom oxLDL inducerar heat shock-protein 60/65 [41]. Heat shock-proteiner, eller stressproteiner, uttrycks vid stress, t ex hypertoni. De skyddar celler och fungerar som »förkläden«. Heat shock-proteiner är inflammatoriska och läcker ut från döda celler. De kan alltså orsaka lokala immunologiska effekter, eftersom de (främst heat shock-protein 60/65) också medierar T-cellsaktivering [42].
Infektioner. Tidigt tänkte sig forskare att infektioner var involverade vid ateroskleros; man såg uppenbara likheter mellan aterosklerotiska plack och de kroniska inflammatoriska förändringar som finns vid flera infektionssjukdomar, inte minst tuberkulos [1, 9]. Infektionshypotesen tog fart igen när Pekka Saikku på 1980-talet rapporterade samband mellan Chlamydia pneumoniae och hjärt–kärlsjukdom [43, 44]. Andra kandidater som studerats och diskuterats intensivt är Porphyromonas gingivalis, Aggregatibacter actinomycetemcomitans, Helicobacter pylori och cytomegalovirus [45]. Intressant nog har dessa agens, utom Helicobacter pylori, påvisats i plack [45, 46].
Efter initiala positiva studier, där kliniska samband med Chlamydia pneumoniae påvisades, följde negativa. Detta är intressant även ur en mer vetenskapsteoretisk synvinkel: forskning har som bekant en positiv bias (skevhet) i den mening att framför allt positiva samband rapporteras, inte avsaknad av sådana. Se där en anledning att ta vetenskapliga studier med en nypa salt. Det är inte alltid en studie är bättre än ingen studie – om denna enda studie sedan följs av negativa studier, som ju inte kan publiceras förrän de har något att ta spjärn emot i form av en uppmärksammad och spännande ny hypotes med positiva samband.
Ett problem med infektionshypotesen är också att studier med antibiotika hittills, när de upprepats i större skala, inte visat positiva resultat. Detta gäller inte minst för infektioner med Chlamydia pneumoniae [47-49]. Man kan förklara detta med att Chlamydia pneumoniae är svårbehandlad och att man behandlat i ett alltför sent stadium, men inte desto mindre talar dessa fynd emot att sådana infektioner är en orsak till hjärt–kärlsjukdom, även om nya studier kan kullkasta detta. Man får naturligtvis inte glömma bort att infektiösa agens kan finnas i plack helt enkelt för att de trivs med fettet där. Trots allt finns dock intressanta tänkbara bakomliggande mekanismer genom vilka infektioner, t ex cytomegalovirus som påverkar glatta muskelceller [50], kan orsaka ateroskleros och hjärt–kärlsjukdom, och man kan troligen se fram emot en spännande utveckling. LDL kan också tänkas ha en roll när det gäller interaktion och neutralisering av mikroorganismer.
Av speciellt intresse är mikroorganismer som spelar en roll vid periodontit, som Porphyromonas gingivalis och Aggregatibacter actinomycetemcomitans. Dessa har diskuterats mycket och ett flertal rapporter om statistiska samband har publicerats. Ett problem är att det är svårt att kontrollera för samvarierande faktorer eftersom dålig munhälsa har många implikationer. Nyligen har dock American Heart Association publicerat ett dokument enligt vilket det finns ett oberoende samband mellan dessa infektioner och hjärt–kärlsjukdom [51].
Även andra infektioner, t ex HIV, Epstein–Barr-virus, influensa och Borrelia har diskuterats i sammanhanget.
En annan möjlighet är att tarmbakterier spelar en roll, dels direkt genom närvaro i placken, dels indirekt genom samband med fetma och dyslipidemi [52, 53]. Ytterligare ett exempel på ett sådant samband, som även kan kasta ljus över rapporterade samband mellan rött kött och hjärt–kärlsjukdom, är att L-karnitin från rött kött genom tarmbakteriers metabolism (alltså inte pga mättat fett) producerar trimetylamin-N-oxid, som i musmodell är aterogen [54].
Inflammation. Det är också möjligt att infektioner genom en kumulativ effekt, mätt som total infektionsbörda, är en riskfaktor för ateroskleros och hjärt–kärlsjukdom, där systemisk inflammation kan vara en mekanism [45, 55]. Som beskrivits är cytokiner i sig själva en tänkbar direkt orsak till plackruptur (och ateroskleros); detta gäller även andra inflammatoriska mediatorer som leukotriener [56, 57].
Ett exempel på mer indirekta effekter av inflammation är samband mellan kroniskt inflammatoriska och autoimmuna sjukdomar, som SLE och reumatoid artrit, och ateroskleros och hjärt–kärlsjukdom [10]. När det gäller SLE är sambanden starka [10, 58]. Vid SLE är inte bara aterosklerosgraden, mätt som antal plack, ökad enligt flera studier [10] utan även frekvensen av ekolucenta plack, mätt med ultraljud, vilket har knutits samman med vulnerabla plack där alltså risken för plackruptur kan vara stor [59]. Ett flertal studier har beskrivit en ökad risk för hjärt–kärlsjukdom vid reumatoid artrit, medan situationen vad gäller ateroskleros vid reumatoid artrit varit mera oklar, med både negativa och positiva studier. En nyligen publicerad metastudie talar dock för att även ateroskleros är ökad vid reumatoid artrit [60]. En kombination av traditionella och icke-traditionella riskfaktorer, som systemisk inflammation, antikroppar mot kardiolipin vid SLE samt anti-PC vid SLE och reumatoid artrit, förefaller kunna förklara denna ökade risk [1].
Som nämnts har adventitians roll diskuterats mer och mer, även om man tidigare mest haft fokus enbart på intiman vid ateroskleros. Här har komplexa immunologiska processer påvisats, och musförsök talar för en roll. I avancerade plack kan även blödningar i plackens kärlförsörjning spela roll för att öka risken för plackruptur [1].
Ateroskleros och åldrande
En intressant fråga är huruvida ateroskleros är att betrakta som en sjukdom eller som en del av ett normalt mänskligt åldrande. Detta har inte bara teoretiska och rentav filosofiska implikationer utan kan även ha betydelse för hur vi ser på potentiell terapi vid ateroskleros. Ett sätt att närma sig frågan är att studera människor som lever ett liv som liknar det som mänskligheten levt tidigare under evolutionens långa tidsperspektiv. Studier på djur, inte minst vilda djur, kan också ge intressant information.
Ateroskleros hos egyptiska mumier beskrevs för över 100 år sedan. Dessa var relativt unga när de dog, sannolikt i 40–50-årsåldern [61]. Man kan dock argumentera för att livsstilen i det gamla Egypten knappast var i överensstämmelse med det jägar- och samlarliv som präglat mänskligheten evolutionärt. Därför är det intressant att även mumier från människor som levt som jägare och samlare nyligen studerats. Ateroskleros påvisades hos åtminstone 3 av 5 sådana individer [62].
Ett annat fynd, som dock har sina begränsningar eftersom det bara handlar om en person, är den s k ismannen, kallad Ötzi, som man fann i Sydtyrolen på den italienska sidan av gränsen mot Österrike. Ötzi dog av allt att döma av inre blödningar efter ett pilskott för 5 300 år sedan. Hans sista måltid bestod av kött från vilda djur samt spannmålsprodukter. Ötzi hade klara tecken på ateroskleros, trots att han bara var i medelåldern (sett från vår horisont). Fördjupade studier visar att han hade en genetisk benägenhet för ateroskleros och hjärt–kärlsjukdom. Dessutom hade han tecken på Borreliainfektion [63-65].
Även om bevisläget är något skralt så är fynden hos dessa relativt unga individer förenliga med att ateroskleros kan betecknas som en del av ett normalt mänskligt åldrande. Hur är det då med dess komplikation hjärt–kärlsjukdom? Även här saknas säkra belägg, man får resonera sig fram en del. Staffan Lindebergs studier av människor från Kitava i Papua Nya Guinea talar för att hjärt–kärlsjukdom inte förekommer hos dessa hortikulturalister (jämte fiske och jakt lever de på visst småskaligt jordbruk). Många från Kitava blev gamla, så det är knappast så enkelt som att människorna där inte hann uppnå en ålder när hjärt–kärlsjukdom börjar bli ett problem hos oss i den utvecklade delen av världen. Inte heller demens och reumatiska sjukdomar tycks ha förekommit i nämnvärd skala. Förutom en mycket fördelaktig riskfaktorprofil, med rökning som ett märkligt undantag, har det även beskrivits att de hade höga nivåer av anti-PC, som förefaller ha ateroprotektiva egenskaper. Dessutom fanns det inget negativt samband mellan anti-PC och ålder, vilket är fallet i Sverige [36, 37, 66]. De högre anti-PC-nivåerna kan hänga samman med infektioner, t ex med Treponema [67].
En ny studie på jägare och samlare, pygméer från Kamerun, visade på låg kärlstelhet i aorta [68], vilket talar för att den evolutionärt ursprungliga livsstilen kan ha ateroprotektiva egenskaper. Dödligheten är dock hög i dessa stammar under hela livet: olyckor, våld och infektioner är de viktigaste orsakerna, och det är tänkbart att detta trots allt i viss mån maskerar hjärt–kärlsjukdom [69].
Det är välkänt att många djur i fångenskap utvecklar ateroskleros och hjärt–kärlsjukdom, men ateroskleros finns beskrivet även hos vilda djur. I en mycket märklig studie, som rimligen aldrig kommer att kunna upprepas, studerades i slutet av 1960-talet knappt 500 elefanter som skjutits för att minska elefantpopulationen och bereda plats för jordbruk. Djuren obducerades och det visade sig att ateroskleros, ganska avancerad sådan, var vanligt förekommande med typiska tecken på inflammation [70]. Elefanter äter inte mättat fett, utan enbart växter, och har mycket låga kolesterolnivåer [1, 70] – detta senare i likhet med jägare–samlare, men i motsats till björnar som i en svensk studie visade sig ha mycket höga blodfetter men inga som helst tecken på ateroskleros. [71].
Sammantaget talar mycket alltså för att ateroskleros hos människa kan vara en del av ett normalt åldrande och inte i sig måste vara så farligt, och att dess komplikation hjärt–kärlsjukdom inte behöver vara det förrän högt upp i åren. Men mer forskning för att påvisa om hjärt–kärlsjukdom trots allt är normalt i mycket hög ålder behövs. Det finns fog för optimism när det gäller möjligheterna att ytterligare förbättra prevention och även behandling av hjärt–kärlsjukdom.
Antiinflammatorisk och immunmodulerande behandling
Även om det varit känt länge att ateroskleros har karaktär av kronisk inflammation så finns det hittills inte någon publicerad studie där antiinflammatorisk eller immunmodulerande behandling visats ha positiv effekt hos människa. Det finns dock intressanta pågående projekt som syftar till sådan behandling.
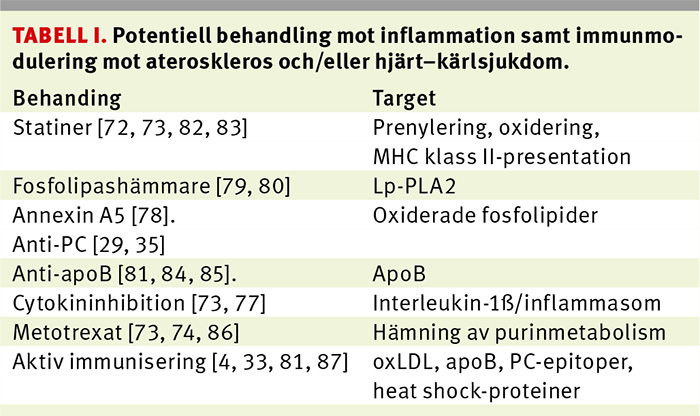
Statiner. Statiner är en av medicinhistoriens största succéer betraktade ur kommersiell synvinkel. Även kliniskt har statinerna mycket väl dokumenterade positiva effekter. Det är därför märkligt att det är tänkbart att de fungerar delvis, eller enligt vissa forskare till stor del, genom en annan mekanism än lipidsänkning. Statiner har nämligen antiinflammatoriska och även immunmodulerande egenskaper [72], och en ledande forskare inom hjärt–kärlfältet har till och med skrivit att det är omöjligt att från befintliga statinstudier slå fast om den positiva effekten beror på lipidsänkning, antiinflammatoriska egenskaper eller en kombination av dessa [73].
Olika typer av försök att utveckla antiinflammatoriska och/eller immunmodulerande terapier pågår. Ett intressant exempel är metotrexat som ju med framgång används vid reumatoid artrit och i djurförsök haft positiva effekter på ateroskleros [74]. I Cardiovascular inflammation reduction trial (CIRT) prövas lågdosmetotrexat (måldos 20 mg/vecka) som sekundärprevention hos hjärtinfarktpatienter med diabetes eller metabola syndromet [73].
TNF-hämmare och andra typer av biologiska läkemedel används som bekant med framgång vid reumatoid artrit. Det är dock oklart om TNF-hämmare har god effekt på hjärt–kärlsjukdom hos patienter med reumatoid artrit, även om nyare studier talar för att så kan vara fallet [75, 76]. I Canakinumab anti-inflammatory thrombosis outcomes study (CANTOS) undersöks för närvarande om hämning av ett annat inflammatoriskt cytokin, interleukin-1β, minskar risken för hjärtinfarkt, stroke och död hos patienter med koronarsjukdom och förhöjt CRP (≥ 2 mg/l) [73, 77].
Andra intressanta möjligheter är hämning av inflammatoriska fosfolipider. Ett exempel är annexin A5, som visats ha förmånliga effekter i djur- och in vitro-studier [78].
Både fas II och fas III-studier pågår där syftet är att hämma fosfolipaser, som lipoprotein-associerat fosfolipas A2 (Lp-PLA2), med darapladib hos patienter som haft akuta koronara syndrom [79, 80].
En annan möjlighet är immunmodulering riktad mot proteindelen apoB-100 och dess komponenter i oxLDL. Kliniska studier med monoklonala antikroppar har dock hittills inte varit framgångsrika.
Ytterligare en möjlighet är att rikta behandlingen mot fosforylkolin, alltså fosfolipiddelen i oxLDL. Både djurstudier, kohortstudier och tänkbara mekanismer (antiinflammatorisk effekt, hämning av celldöd och minskat upptag av lipider i kärlväggens makrofager) ger stöd åt detta koncept [1]. En möjlighet är att behandla med monoklonala antikroppar mot PC.
Aktiv immunisering, alltså vaccination, med oxLDL eller komponenter av oxLDL är av stort intresse och stöds av experimentella studier [4], även beträffande både fosforylkolin [32] och apoB-antigen [81]. Även andra typer av vaccination diskuteras, bl a sådana som syftar till att modulera dendritiska cellers antigenpresenterande aktivitet eller som modulerar heat shock-proteiners immunologiska effekter [1].
Om man ska vara strikt, så är inte hypotesen att inflammation och immunreaktioner är en orsak till ateroskleros och hjärt–kärlsjukdom bevisad förrän kliniska studier som de diskuterade visar positiva effekter.
Potentiella bindningar eller jävsförhållanden: Författaren är även uppfinnare med patent och patentansökningar relaterade till fosfolipider och immunitet.