Demenssjukdomarna tillhör folksjukdomarna, ca 150 000 personer är drabbade i Sverige.
En korrekt demensdiagnos är en förutsättning för medicinsk behandling, stödåtgärder och omvårdnadsinsatser.
Enligt de nationella riktlinjerna bör alla patienter med kognitiva sviktsymtom erbjudas bedömning, men en utredning ska styras utifrån den enskilde patientens tillstånd och behov.
Demensspecifik läkemedelsbehandling bör erbjudas patienter med Alzheimers sjukdom, Lewykroppsdemens och Parkinsons sjukdom med demens.
Beteendemässiga och psykiska symtom vid demens (BPSD) är vanligt och innebär nedsatt livskvalitet. I första hand bör BPSD behandlas med omvårdnadsmässiga insatser.
Via de två nationella kvalitetsregistren Svenska demensregistret och Svenskt BPSD-register kan demensvården utvärderas och förbättras nationellt.
I Sverige beräknar man att det finns 140 000–150 000 personer med demenssjukdom [1-2]. Det är mindre vanligt med demenssjukdom före 65 års ålder, men sjukdomen förekommer hos ca 10 000 personer under 65 år [1]. Förekomsten efter 65 år är 8 procent, och andelen ökar med ökande ålder [1]. Demenssjukdom innebär en stadigvarande nedsättning och försämring av kognitiva funktioner såsom minne, orienteringsförmåga, språklig förmåga och tankeförmåga, vilket innebär nedsatt funktionsförmåga. Den vanligaste formen av demenssjukdom är Alzheimers sjukdom och därefter kommer vaskulär demens. Så kallad blanddemens, dvs en kombination av Alzheimers sjukdom och vaskulär demens, är också vanligt förekommande. Utöver detta förekommer de primärdegenerativa tillstånden Lewykroppsdemens och frontotemporal degeneration, men det finns flera andra mera ovanliga demenssjukdomar.
Kostnaderna för demensvården beräknades år 2007 till ca 50 miljarder kronor totalt. Majoriteten av kostnaderna (85 procent) har beräknats belasta kommunerna, 5 procent belastar landstingen och 10 procent närstående [3].
De nationella riktlinjer för vård och omsorg vid demenssjukdom [1] som publicerades 2010 blev startskottet för ett omfattande förbättringsarbete av svensk demensvård. Efter många år av lokala förbättringsprojekt gav riktlinjerna ett nationellt verktyg, där det blev tydligt att det behöver satsas mer resurser för att nå en förbättring av den svenska demensvården. Vi vill nu lämna den gamla demensvården bakom oss och inrikta oss på ett mer konstruktivt arbete med en modern demensvård där patientens behov är i fokus, vilket innebär samverkan mellan primärvård och specialistvård och mellan landsting och kommun/privata vårdgivare. I en tid med bristande ekonomiska resurser är det också av största vikt att vi väljer »rätt behandling« till »rätt patient« vid »rätt tillfälle«. Även i detta ger riktlinjerna stöd.
För att kunna följa upp och utvärdera demensvården behövs tydliga och mätbara mål. Definierade kvalitetsindikatorer för vård och omsorg vid demenssjukdom togs fram för detta ändamål i anslutning till riktlinjerna [1].
Vikten av diagnostik
Diagnosen är grundläggande för fortsatt omhändertagande. Förutom den rätt patienten har till utredning, korrekt diagnos och behandling, krävs en demensdiagnos innan olika interventioner, stödåtgärder och omvårdnadsinsatser kan erbjudas. Av Svenska demensregistret framgår t ex att andelen patienter som fått tillgång till dagverksamhet ökade från 3 procent till 18 procent efter det att en demensdiagnos ställts [4].
Demenssjukdomarna utgör kroniska sjukdomstillstånd med dödlig utgång. En ny svensk studie visade att odiagnostiserad kognitiv svikt är vanligt hos äldre inneliggande patienter och att tillståndet är förknippat med ökad mortalitet [5]. I en amerikansk studie fann man att 21–40 procent av äldre patienter på en akutmottagning hade kognitiv nedsättning [6]. Ytterligare en amerikansk studie visade nyligen att patienter med oupptäckt demenssjukdom söker akutmottagning i högre utsträckning än de utan demenssjukdom. Detta gällde särskilt för diagnoserna bakteriell pneumoni, hjärtsvikt och urinvägsinfektion, där man sannolikt hade kunnat undvika inläggning om mer aktiv behandling utanför sjukhuset hade tillämpats [7].
Det finns alltså indikationer på att behovet av sjukvård är större hos individer med odiagnostiserad demens, och här finns troligen direkta vinster att göra vad gäller vårdkonsumtion. Patienten söker för olika symtom och tillstånd när det egentligen handlar om demensrelaterad problematik [8]. Adekvat behandling, vård och regelbunden uppföljning av demenssjukdomen »sparar« besök och tid för såväl personal som patient. Med trygghet i det medicinska och omvårdnadsmässiga omhändertagandet söker patienten mindre vård.
För att kunna fungera normalt i vardagslivet krävs intakta kognitiva funktioner. Det finns olika behandlingsbara tillstånd som kan ge kognitiva sviktsymtom. Det är därför också av stor vikt att göra en noggrann utredning vid debut av kognitiva sviktsymtom för att identifiera behandlingsbara orsaker till de aktuella symtomen.
Tidig diagnostik
En utredning redan vid tidiga kognitiva sviktsymtom kan innebära identifiering av en orsak till den aktuella symtomatologin som i sig bör behandlas eller åtgärdas. Exempel på sådana tillstånd är hypotyreos, hyperkalcemi och depression men också stressrelaterade symtom, som blir allt vanligare. En annan omständighet som bör tas i beaktande är den relativt höga förekomsten av multisjukdom hos äldre och därmed följande polyfarmaci. En rad olika läkemedel kan ge kognitiva biverkningar. Exempel på sådana läkemedel är bl a preparat med antikolinerga effekter, bensodiazepiner och andra lugnande, steroider, opioider, antiepileptika, tricyklika, antipsykosläkemedel m fl [1].
Att ställa diagnos tidigt i sjukdomsförloppet innebär att man tidigare kan erbjuda behandling och stödåtgärder till patienten. Detta medför att han/hon kan befinna sig längre på en högre funktionsnivå och därmed t ex kan fungera en längre tid i arbetslivet eller att man kan skjuta upp flytt till särskilt boende. Vid Alzheimers sjukdom kan förlorade funktioner inte hämtas igen, varför det är än mer viktigt med insatser som syftar till att stärka kvarvarande kognitiva funktioner tidigt i sjukdomsförloppet innan funktionerna hinner gå förlorade [9-12].
Det finns ingen enskild metod som kan fastställa om en person har en demenssjukdom. I första hand görs en basal demensutredning (Fakta 1) [1].
I de fall där en diagnos är oklar efter den basala utredningen bör utredningen kompletteras (Fakta 2) [1].
I Sverige finns många lokala vårdprogram för demensutredning. I majoriteten av dessa placeras basutredningen i primärvården. Den klara fördelen är att patienten får hjälp på rätt nivå och att remiss till specialistmottagning blir aktuell i de fall där behov av mer resurskrävande åtgärder finns. I realiteten innebär det att en utvidgad demensutredning oftast sker på specialistmottagningarna. Det kan handla om t ex mer ovanliga demenstillstånd, differentialdiagnostiska svårigheter, demens hos yngre individer och fall där lätta kognitiva sviktsymtom förekommer utan identifierbar orsak. Alla patienter med misstänkt demenssjukdom ska bedömas, men utredningens innehåll ska styras utifrån den enskilde patientens tillstånd och behov.
Demensspecifik behandling
Trots intensiv forskning inom läkemedelsområdet finns i dagsläget ingen bot för demenssjukdom, utan behandling inriktar sig mot att minska symtom och att kompensera för olika nedsättningar i funktionsförmågorna. Den demensspecifika läkemedelsbehandling som finns gäller framför allt Alzheimers sjukdom och är av två typer; acetylkolinesterashämmare (donepezil, galantamin och rivastigmin) och memantin.
I klinisk praxis får även patienter med Lewykroppsdemens och Parkinsons sjukdom med demens tillgång till demensspecifik behandling. Behandlingen syftar till att upprätthålla den kognitiva förmågan och funktionsförmågan under en period. I riktlinjerna fastslås att behandling med acetylkolinesterashämmare bör erbjudas vid lindrig till måttlig Alzheimers sjukdom och behandling med memantin vid måttlig till svår Alzheimers sjukdom. Här betonas att behandlingen bör följas upp och utvärderas minst en gång per år, och förslag på uppföljningsparametrar finns beskrivna [1].
Man beräknade att läkemedelskostnaden skulle öka med ca 170 miljoner kronor årligen om behandlingsrekommendationerna följdes. Dock beräknades de totala samhällskostnaderna vara oförändrade eller till och med minskade [1]. Eftersom patentskyddet för en del läkemedel i gruppen nu har upphört, kan man dock förutse en kraftigt minskad kostnad för läkemedlen.
Behandling av andra symtom vid demenssjukdom
Förutom kognitiv nedsättning, som kännetecknar demenssjukdom, är beteendemässiga och psykiska symtom vid demens (BPSD) vanligt förekommande. Med begreppet BPSD avses symtom som depressivitet, hallucinos, vanföreställningar, aggressivitet, rastlöshet och vandringsbeteende. Mer allvarliga beteendesymtom är svår rastlöshet, agitation och ropbeteende. Svårare BPSD är förknippat med mer avancerad demensgrad. BPSD innebär ett stort lidande för individen och är en vanlig orsak till behov av flytt till särskilt boende. Det är också ett vanligt skäl till läkemedelsbehandling och polyfarmaci.
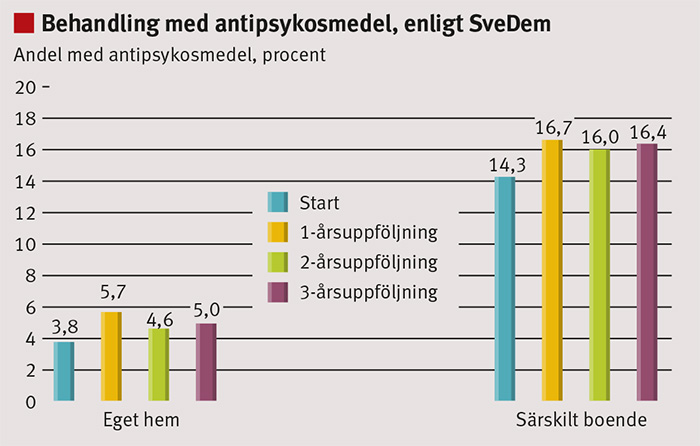
I dagsläget sker alltför sällan en effektutvärdering av insatt läkemedelsbehandling, och ofta ses negativa behandlingseffekter och biverkningar, som ställer patienten i ett än mer utsatt läge. En brittisk rapport från 2009 fastställer att endast 20 procent av personer med demenssjukdom som behandlas med neuroleptika förväntas ha någon positiv effekt av behandlingen samtidigt som man ser ökad förekomst av stroke med ca 1 procent och ökad risk för död hos 1 procent [13]. Data från Svenska demensregistret visar att 8 procent i en population på ca 16 000 personer med demenssjukdom där majoriteten är i ett tidigt skede av sjukdomen behandlas med neuroleptika, medan andelen behandlade på särskilda boenden är ca 20 procent [4].
BPSD innebär också stor belastning för vårdgivare och närstående och medför stora omvårdnadsmässiga problem. De nationella riktlinjerna liksom Läkemedelsverket fastställer att läkemedel bör tillgripas först när olika omvårdnadsinsatser har testats och befunnits otillräckliga. Här ges tydliga riktlinjer att behandling med antipsykosmedel och även med bensodiazepiner bör ske under en kortare period och att effekten ska utvärderas efter 2 veckor, därefter regelbundet, med ställningstagande till dosminskning eller utsättning [1, 14].
Kvalitetsregistrens roll i demensvården
Inom demensområdet finns två nationella kvalitetsregister: Svenska demensregistret och Svenskt register för beteendemässiga och psykiska symtom vid demens. Med hjälp av dessa kan demensvården följas upp och utvärderas nationellt. När det handlar om vård av individer med nedsatt autonomi, som alltså inte kan företräda sig själva, är det än mer viktigt att vården utvärderas och kvalitetsutvecklas kontinuerligt.
Svenska demensregistret
Svenska demensregistret (SveDem) www.svedem.se har som syfte att förbättra kvaliteten i demensvården, och målet är en likvärdig, optimerad behandling av patienter med demenssjukdom, där patienten följs årligen. SveDem startade 2007 och hade i september 2013 1 005 anslutna enheter (58 minnesmottagningar, 788 vårdcentraler och 159 särskilda boenden och kommunala hemsjukvårdsenheter). Majoriteten av minnesmottagningarna (98 procent) rapporterar i dag till SveDem.
Regeringens satsning på de mest sjuka äldre med prestationsersättning till primärvården för registrering i SveDem har bidragit till att över 50 procent av landets primärvårdsenheter har anslutit sig under 2012. Täckningsgraden har ökat från 25 till 40 procent av beräknade 20 000–24 000 incidenta fall per år.
I SveDem registreras patienter med nydebuterad demenssjukdom av olika typ (Figur 1), och patienten följs sedan årligen genom hela vårdkedjan. De fakta som omfattas av registret förutom kön, ålder och diagnos är bl a utredningstid, boendeform, resultat av kognitiva screeningstest, läkemedelsbehandling, stödinsatser, uppföljning och omvårdnadsindikatorer i särskilt boende. Via SveDem har man kunnat visa bl a att män utreds med flera tekniska undersökningar än kvinnor [15].
Genom att undersöka över 7 000 personer med Alzheimers sjukdom registrerade i SveDem och samköra våra data med Patientregistret och Läkemedelsregistret har vi kunnat visa att risken att drabbas av hjärtinfarkt är klart lägre för patienter med Alzheimers sjukdom som behandlas med acetylkolinesterashämmare än för dem som inte behandlas. Dessutom hade patienterna som behandlades med acetylkolinesterashämmare ökad överlevnad [16].
SveDem kan användas för att följa upp flera av de framtagna kvalitetsindikatorerna, där andelen patienter som genomgår basal demensutredning kan följas över tid per län. Likaså kan andelen patienter på särskilt boende som behandlas med antipsykosmedel följas (Figur 2) liksom andelen patienter med Alzheimers sjukdom som behandlas med demensläkemedel. 85 procent av patienterna med Alzheimers sjukdom på specialistenheterna behandlas i dag med demensläkemedel [4].
Hittills utgör majoriteten av data patienter från specialistenheterna, men under 2012 finns tillräckligt stort underlag för att kunna undersöka handläggningen i primärvården. Fördelen med SveDem på lokal nivå är att enheten får god kunskap om sina demenspatienter och att enhetens data kan jämföras med länets och rikets online i varje givet ögonblick.
SveDem är ett utmärkt verktyg för att mäta kvaliteten pådemensvården i Sverige och är unikt såtillvida att vården på specialistnivå, primärvårdsnivå och kommunal nivå kan utvärderas i samma register för de olika demensdiagnoserna, eftersom SveDem följer patientens väg genom hela vårdkedjan.
BPSD-registret
Svenskt register för beteendemässiga och psykiska symtom vid demens (BPSD-registret) www.bpsd.se startade november 2010 och riktar sig framför allt till den kommunala vården. Registrets syfte är att kvalitetssäkra och förbättra vården av personer med demenssjukdom. Det unika med registret är att observation, analys, behandling och utvärdering finns inbyggda, dvs registret i sig är ett arbetsverktyg. Först genomförs en skattning av BPSD med ett validerat instrument, sedan följer genomgång av de vanligaste orsakerna till BPSD, aktuell läkemedelsbehandling registreras, en vårdplan för individen utarbetas och slutligen sker kontinuerliga utvärderingar av genomförda insatser genom förnyade skattningar.
Innan en enhet kan anslutas till registret krävs att personalen genomgår en webbutbildning som omfattar basal kunskap om demens och BPSD samt genomgång av hur man använder skattningsskalan för BPSD. Skattningsskalan som används är Neuropsychiatric inventory (NPI) [17], där frekvens och allvarlighetsgrad av BPSD inom 12 domäner skattas. Skattningen omfattar vanföreställningar, hallucinationer, agitation/aggression, depression/dysfori, ångest, eufori/upprymdhet, apati/likgiltighet, disinhibition, irritabilitet/labilitet, motoriskt avvikande beteende, sömn och aptit-/ätstörningar [17].
Behandlingsåtgärder är i första hand olika omvårdnadsåtgärder som följer de nationella riktlinjerna [1].
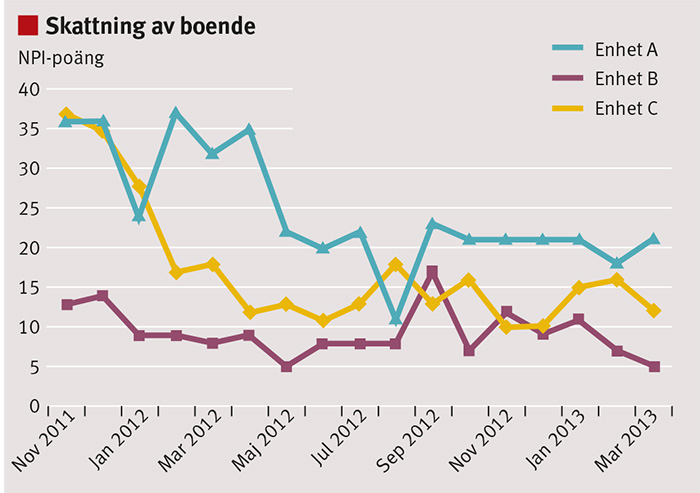
Utvärdering av åtgärderna sker genom förnyad NPI-skattning, där man kan följa utvecklingen genom en förändring i poäng på individnivå men även på enhetsnivå (Figur 3). Man kan också följa ändringar i förskrivna läkemedel. Genom införandet av BPSD-registrets systematiska struktur på särskilda boenden har man sett en minskning av förekomst och allvarlighetsgrad av BPSD. Samtidigt med ökade individanpassade omvårdnadsmässiga insatser har användningen av bl a antipsykosmedel kunnat minskas [opubl data]. Personal som arbetar med BPSD-registret uppfattar att de får ett arbetsverktyg för att bättre kunna tillgodose den enskilde demenssjuke individens behov och också att man lätt kan se effekten av en insats.
BPSD-registret omfattas av regeringens satsning på de mest sjuka äldre. Den prestationsbaserade ersättningen för registrering i BPSD-registret har lett till en kraftig ökning av anslutningar till registret framför allt under 2012–2013. I maj 2013 var 2 200 enheter från 250 olika kommuner anslutna. Data från 7 545 individer (35 procent män, 65 procent kvinnor) i BPSD-registret visar, i samstämmighet med SveDem, att ca 20 procent av personer med demenssjukdom på särskilt boende behandlas med neuroleptika och att ca 40 procent får behandling med lugnande läkemedel.
Under 2013 kommer data att analyseras för att för första gången kunna beskriva situationen på särskilda boenden för dementa i Sverige, utifrån de aspekter som belyses via BPSD-registret.
Fakta 1. Basal utredning av misstänkt demens
Basal utredning enligt de nationella riktlinjerna grundar sig på en sammanvägning av
- strukturerad anamnes, intervjuer med närstående
- bedömning av fysiskt och psykiskt tillstånd
- resultat på kognitiva test (MMT tillsammans med klocktest)
- strukturerad bedömning av funktions- och aktivitetsförmåga
- provtagning för att utesluta andra tillstånd som kan orsaka kognitiv svikt
- strukturell hjärnavbildning med datortomografi som kan bidra till att identifiera kognitiv svikt och utesluta andra tillstånd i hjärnan som kan orsaka kognitiv svikt.
Fakta 2. Utvidgad utredning av misstänkt demens
Utvidgad demensutredning enligt de nationella riktlinjerna innehåller en eller flera av följande:
- neuropsykologiska test
- strukturell hjärnavbildning med magnetkamera
- lumbalpunktion för analys av biomarkörer
- funktionell hjärnavbildning med SPECT.
Potentiella bindningar eller jävsförhållanden: Författarna har föreläsnings- och konsultuppdrag mot ersättning från olika läkemedelsföretag, dock förekommer inga aktuella uppdrag.
Maria Eriksdotter är registerhållare för SveDem, Lennart Minthon för BPSD-registret, och Katarina Nägga är styrgruppsmedlem i bägge registren.
SveDem och BPSD-registret har erhållit medel under åren 2011–2013 via Sveriges Kommuner och landsting genom satsningen på de mest sjuka äldre.