Ledskada orsakas av mindre repetitiva eller större kraftfulla trauman mot ledens skelett, brosk, ligament eller menisker.
Behandling av den akuta skadan minskar inte nödvändigtvis risken för framtida artros i den drabbade leden.
Behovet av högkvalitativa studier med lång uppföljningstid är stort.
Relativt enkla förebyggande träningsprogram har visats ha mycket god effekt för att förhindra skada och därmed även risken för artros.
Ledskada innebär att strukturer innanför ledkapseln (så kallade intraartikulära strukturer) går sönder, ibland på grund av upprepade mindre krafter under lång tid och ibland på grund av hastigt uppkomna starka och riktade krafter.
En akut allvarlig ledskada innefattar som regel kontusionsvåld (ibland så kraftigt att fraktur uppstår), distraktionsvåld (det vill säga att leden glappar upp och berörda ligament skadas eller går av) samt intraartikulär blödning (hemartros). Större frakturer syns oftast på konventionell röntgen och behandlas i syfte att återställa ledens anatomi. Ofta krävs operation för att skapa förutsättningar för god läkning och tidig mobilisering. Skador som enbart drabbar ledens mjukdelar, till exempel brosk, ligament och/eller menisk, är vanliga och framträder inte på konventionell röntgen. Dessa skador diagnostiseras därför ofta kliniskt, ibland understött av magnetisk resonanstomografi (MRT) eller diagnostisk titthålsoperation (artroskopi). De missas ofta i akutskedet eftersom den kliniska undersökningen kräver specialistkompetens och erfarenhet samt försvåras av smärta [1]. Missad diagnos kan påverka utfallet efter skada negativt, både på kort och på lång sikt. Tydliga tecken på allvarlig akut ledskada är en anamnes på trauma (i knäleden ofta i samband med vridning under belastning) kombinerat med hastigt uppkommen intraartikulär svullnad. Patienter som söker med denna anamnes bör remitteras till ortopedklinik för specialistbedömning. Röntgen behöver som regel enbart göras vid direkt misstanke om fraktur.
Konsekvenser av ledskada
På kort sikt upplever den drabbade individen ofta smärta, svullnad och inskränkt rörlighet; vid ligamentskada upplevs ofta även instabilitet. Behandlingen innefattar i princip alltid rehabilitering, ibland med tillägg av kirurgi. På längre sikt är ledskada en välkänd och stark riskfaktor för artros, speciellt i de leder som bär upp vår kroppsvikt, som höft- och knäleder. Eftersom knäleden är den led som är bäst kartlagd vad gäller sambandet mellan artros och skada kommer resten av denna artikel att fokusera på denna led.
Skada på det främre korsbandet (anterior cruciate ligament, ACL) drabbar främst unga aktiva individer. Skadan orsakar på kort sikt instabilitet, vilket leder till nedsatt aktivitetsnivå och försämrad knärelaterad livskvalitet. Dessutom riskerar så många som 50 procent av dessa patienter att drabbas av artros i den skadade knäleden redan 10–15 år efter sin skada, så kallad posttraumatisk artros [2]. Risken är sannolikt högst för dem med kombinationsskada innefattande både främre korsband och menisk [3]. Ett stort problem för individer med främre korsbandsskada är att kortsiktig behandlingsframgång, det vill säga återgång i idrott, möjligen ökar risken för långsiktiga konsekvenser som artros. För patienter med främre korsbandsskada är således följderna allvarliga, och för samhället innebär det att ca 3 000 individer i åldern 30–45 år i vårt land årligen insjuknar i artros på grund av ledskada. Detta innebär att så många som 70 000 svenskar i arbetsför ålder kan begränsas i sin knäfunktion på grund av artros orsakad av tidigare ledskada – posttraumatisk artros är således inte en sjukdom för äldre utan snarare ett växande bekymmer även för relativt unga individer.
Incidens och diagnoser
I en svensk studie har den årliga incidensen av allvarlig mjukdelsskada i knäleden förseslagits vara 139/100 000 invånare i åldern 10–65 år [opubl data; 2014]. Motsvarande årlig incidens för den allvarligaste och vanligaste knäskadan, främre korsbandsskada, är ca 80/100 000, vilket innebär att mer än 50 procent av alla allvarliga knäskador involverar ett skadat främre korsband [1, 4]. Via MR-undersökning av 1 145 akut skadade knän visades att majoriteten av alla knäskador är kombinationsskador; t ex är 80 procent av alla främre korsbandsskador kombinerade med skada på menisk och/eller kollateralligament [opubl data; 2014] (Figur 1).
Varför får man artros efter ledskada?
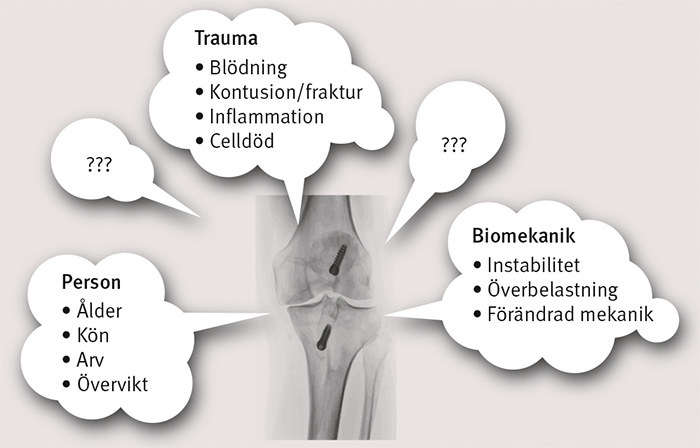
Orsakssambandet mellan artros och knäskada är inte klarlagt och vi saknar i dag kunskap om vilka mekanismer som styr sjukdomsförloppet. Detta beror sannolikt på att det inte finns några enkla förklaringsmodeller utan snarare är artros resultatet av en komplex samverkan mellan olika faktorer (Figur 2). Vissa av dessa faktorer känner vi till; dock är deras inbördes betydelse fortfarande oklar.
Individuella faktorer. Förekomsten av artros ökar med stigande ålder, och kvinnor drabbas i högre utsträckning än män. Ärftlighet har visat sig ha betydelse för risken att utveckla artros, och möjligen påverkar vår arvsmassa även risken att drabbas av en knäskada. Övervikt är en annan känd individuell riskfaktor för artros [5]. Kroppsmassan har sannolikt ett nära samspel med biomekaniska faktorer men övervikt har den uppenbara fördelen att den går att behandla med förändrad kost och ökad motion.
Biomekaniska faktorer. Leder som bär upp vår kroppsvikt har en klart ökad risk att drabbas av artros, vilket stödjer teorin om att en förändrad biomekanik kan vara en viktig del i utvecklingen av artros [6]. Ett skadat eller trasigt ligament skapar instabilitet och därmed förändrad mekanisk belastning. Instabiliteten orsakar troligen inte bara förändringar i krafternas riktning utan medför även att delar som normalt inte belastas utsätts för daglig påfrestning. Menisken är en stötdämpare och belastningsfördelare i knäleden, och skador på denna struktur förändrar således även biomekaniken.
Vid främre korsbandsskada görs ofta en kirurgisk rekonstruktion av det trasiga ligamentet i syfte att förbättra den mekaniska stabiliteten och därmed reducera patientens problem. Förhoppningen har varit att även artrosrisken skulle reduceras med stabiliserande kirurgi, men tyvärr har detta inte kunnat visas i longitudinella studier. Artrosrisken förefaller vara oförändrat hög för dem som rekonstrueras jämfört dem som genomomgår enbart sjukgymnastisk rehabilitering [2, 7, 8]. Sannolikt beror detta åtminstone delvis på att operationen inte återställer ledens belastningsmönster även om den mekaniska instabiliteten minskar. En symtomgivande akut meniskskada behandlas ofta med kirurgiskt borttagande av skadad vävnad i syfte att skapa förutsättningar för återställd knäfunktion på kort sikt. Även detta ingrepp påverkar ledens mekaniska belastning och medför därför en ökad artrosrisk på längre sikt.
Traumatiska faktorer. Kontusion ger upphov till ett hastigt och riktat axiellt våld mot ledbrosk och subkondralt ben. Ett avtryck av dessa krafter kan ses vid MR-undersökning av den drabbade leden i form av benmärgslesioner; kraftigt våld resulterar i kompressionsfrakturer [9]. Vid främre korsbandsskada uppvisar i princip alla knän (98 procent) benmärgslesioner, och knappt 2/3 har en kompressionsfraktur (Figur 3) [10]. Dessa skador har inte rönt mycket uppmärksamhet, sannolikt för att de inte påkallar akut behandling, och deras betydelse för framtida artrosutveckling är inte ordentligt undersökt. De posttraumatiska benmärgslesionerna försvinner efter ca 6–8 månader, men de kvarstår längre hos vissa individer. I en del fall återkommer nya benmärgslesioner under en tvåårsperiod, men anledningen till dessa recidiv är hittills okänd [11, 12]. Biopsier av kontusionsskadat ledbrosk har visat döda broskceller och minskad mängd proteoglykaner; dock känner vi inte till vad som händer med dessa biologiska förändringar över längre tid [13]. Möjligen påverkar de ledens biokemiska miljö och minskar broskets förmåga att hantera belastning.
Blödning i en led (hemartros) har visats påverka broskets uppbyggnad samt, i djurmodeller, leda till artros även utan trauma [14]. Inflammatoriska processer initieras av såväl trauma som blödning och kan vara en orsak till att ledmiljöns delikata balans mellan nysyntes och nedbrytning störs. I ledvätska från akut skadade knäleder har man funnit högre koncentrationer av frisatta brosk- och benmarkörer (som tecken på ökad metabolism av dessa vävnader) samt en stegrad inflammatorisk aktivitet; inflammationen verkar också vara mer uttalad i knän som drabbats av en allvarligare form av kompressionsfraktur [15].
Sammanfattningsvis finns det en del forskning som talar för att biologiska och inflammatoriska processer, initierade av det ursprungliga traumat, bidrar till artrosutveckling på längre sikt. En förändrad mekanisk belastning är sannolikt en mycket stark riskfaktor, men kan inte förklara hela problemet eftersom endast hälften av alla patienter med liknande belastningsförändringar i till exempel knäleden utvecklar sjukdomen. Biologiskt arv, återgång till hög aktivitetsnivå samt övervikt är troligen viktiga parametrar som ytterligare påverkar risken för artros efter ledskada. Intensiv forskning pågår på flera platser runt om i världen, men ingen kan i dag presentera fynd som enskilt, eller i kombination, förklarar den höga artrosförekomsten hos patienter med ledskada.
Effekten av behandling för ledskada
Utvärdering av behandling efter ledskada är sällan inriktad mot långsiktiga konsekvenser utan snarare mot kortsiktiga resultat. Sannolikt förklaras detta av att ledskada drabbar antingen den yngre åldersgruppen, ofta i samband med idrottsutövning (mjukdelsskada i knäleden), eller äldre individer, ofta efter fallolycka (höft-, knä-, fotleds- eller handledsfraktur). Hos yngre individer prioriteras återgång till arbete eller idrott medan förmågan att klara sig själv i hemmet är en viktig utfallsparameter hos äldre. Uppföljning med avseende på artros tar dessutom mycket lång tid och är ekonomiskt kostsam; t ex dröjer det minst 10 år innan de för sjukdomen typiska strukturella förändringarna syns på konventionell röntgen. Smärta, det för patienten viktigaste problemet med artros, kan ha flera orsaker vilket gör denna parameter svår att relatera till artros över längre tid. Trots det starka sambandet mellan ledskada och artrosförekomst i unga år finns endast ett fåtal prospektiva longitudinella studier av hög kvalitet publicerade. Vi vet därför väldigt lite om olika behandlingars generella inverkan på just artrosutveckling.
Främre korsbandsskada och meniskskada är välkända diagnoser för de flesta av oss, och båda har en stark koppling till artros.
Främre korsbandsskada ger instabilitet och betraktas som allvarlig eftersom den endast i ett fåtal fall uppvisar tecken till läkning. Eftersom främre korsbandsskada är svår att upptäcka i akutskedet, speciellt för den oerfarne klinikern, missas denna diagnos ofta [1]. Rimligen återvänder endast de med tydliga symtom till sjukvården för behandling. Många vetenskapliga studier på området är således behäftade med selektionsbias, där endast patienter med allvarliga symtom inkluderats och där utebliven diagnos kan ha medfört upprepade skador mot ledens strukturer på grund av obehandlad instabilitet.
Behandling efter främre korsbandsskada innefattar alltid riktad och långvarig rehabilitering, ofta med föregående kirurgisk rekonstruktion (främre korsbandsrekonstruktion) av det skadade ledbandet. Främre korsbandsrekonstruktion plus rehabilitering har dock inte kunnat visas ge bättre resultat än enbart rehabilitering efter 2 och 5 år, och heller inte kunnat visas reducera risken för artros efter 5 eller 10 år [7, 8, 16]. Det är dock tydligt visat att många patienter behöver kirurgisk stabilisering för att fungera väl på kortare sikt, och den framtida utmaningen ligger i att identifiera dem som behöver, och de som inte behöver, kirurgi. Dagens kunskap stödjer en strategi där man säkerställer en tidig diagnos samt påbörjar rehabilitering som första behandling [7, 16]. De som efter en tids adekvat rehabilitering fortfarande lider av instabilitet i knäleden är sannolikt kandidater för kirurgisk rekonstruktion. Aktuell forskning visar att ca 50 procent av alla idrottsaktiva individer med akut främre korsbandsskada, undantaget professionella idrottare, kan behöva opereras för att uppnå en tillfredsställande knäfunktion på kortare sikt [7, 16].
Meniskskada är ett olyckligt samlingsnamn för olika typer av skador på menisken, skador som sannolikt har helt olika genes (Figur 4). Traumatiska meniskskador drabbar oftast unga individer med frisk menisk- och ledvävnad och uppkommer ofta i samband med vridrörelser vid idrottsutövning. Degenerativa meniskskador uppkommer sannolikt som en del av artrosprocessen där menisken spricker på grund av ogynnsam repetitiv belastning och långsam nedbrytning av meniskvävnaden. Långtidsresultatet av själva meniskskadan är inte känt eftersom många studier har fokuserat på de skador som behandlats med kirurgi. Sexton år efter kirurgisk partiell meniskresektion var risken att utveckla artros sju gånger högre för dem med degenerativ skada och tre gånger högre för dem med traumatisk skada, jämfört med matchade kontroller [17]. Vi vet att degenerativa meniskskador som inte behandlas med kirurgi är förenade med hög risk för artros [18]; däremot är det okänt om obehandlade traumatiska meniskskador leder till ökad artrosrisk. Sannolikt är det själva bortfallet av meniskvävnad, oavsett om det orsakats av kirurgi eller inte, som leder till ändrad funktion och ogynnsam utveckling.
Traumatiska meniskskador har sannolikt goda förutsättningar till läkning då de uppkommer nära ledkapseln i en blodförsörjd del av menisken (Figur 4). Ibland lagar man denna typ av skador med sutur via artroskopi men förutsättningarna för läkning kan vara goda även utan sutur, speciellt vid mindre uttalade skador. Traumatiska meniskskador i icke-blodförsörjd vävnad kan behandlas med artroskopisk partiell resektion, främst i de fall då de orsakar mekaniska problem som låsningar eller upphakningar.
Degenerativa meniskskador har mycket begränsade förutsättningar för läkning. De har visats vara mycket vanligt förkommande i populationen, framför allt hos individer över 50 år, och orsakar i de flesta fall inte smärta eller obehag [19]. Dessa meniskskador är således utmanande att handlägga eftersom de ofta ses vid MR-undersökning av knän hos medelålders och äldre patienter med artrosrelaterad smärta. Det faktum att dessa meniskskador ofta inte är relaterade till patientens problem bör poängteras tydligt. Som stöd för detta finns flera högkvalitativa randomiserade studier som jämfört utfallet efter kirurgisk och icke-kirurgisk behandling av denna typ av meniskskador. Ingen ytterligare effekt av kirurgi, utöver den som uppnås med icke-kirurgisk behandling eller placebokirurgi, har kunnat påvisas upp till fem år efter behandlingsstart i dessa studier [20-24]. I dag rekommenderas därför träning som primär behandling för degenerativa meniskskador.
Kopplingen artros – meniskskada, en utmaning
Det faktum att ledskada ökar risken för framtida artrosutveckling är ställt utom allt tvivel, däremot är mekanismerna fortfarande oklara. Den största utmaningen är den långa tid som går mellan skadan och de kliniska (smärta, stelhet, svullnad) samt strukturella (osteofyter och sänkt ledspringa på konventionell röntgen) tecken som påvisar sjukdomen. Dessutom blir denna utmaning ännu större av det faktum att korrelationen mellan kliniska symtom och strukturella förändringar är svag. Mot denna bakgrund är ledskada en synnerligen väl lämpad human modell för att studera utvecklingen från frisk till sjuk led. Behovet av en markör som med god träffsäkerhet kan prediktera framtida artrosutveckling, helst flera år innan sjukdomen ger sig till känna, är stort oavsett om vi avser att behandla den förändrade biomekaniken genom nya operationstekniker och/eller förbättrad rehabilitering eller om vi söker farmakologiska behandlingsalternativ. Liknande genombrott har varit nödvändiga för förståelsen och behandlingen av många andra skador och sjukdomar, t ex hjärtinfarkt (hypertoni, hyperlipidemi) och osteoporos (bentäthetsmätningar).
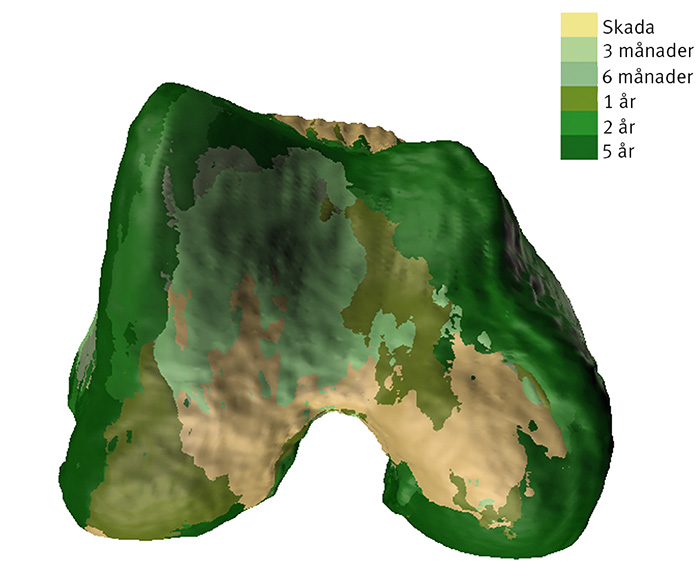
MR-undersökning ger förutsättningar att se strukturella förändringar i ledens mjukdelar på ett tidigt stadium och i tre dimensioner; med kontrast eller specifika sekvenser kan man även få en uppfattning om vävnadens kvalitet. Via MR-undersökning vet vi t ex att specifika delar av ledbrosket förändras hastigt i tjocklek och kvalitet under ett tidigt skede efter knäskada och att processen fortsätter i långsammare tempo efter längre tid [11, 12]. Egna data, som nyligen presenterats, påvisar dramatiska formförändringar av knäledens ben redan under det första året efter främre korsbandsskada, och dessa är närmast identiska med dem som ses i knän med etablerad artrossjukdom. Formförändringarna verkar inte förekomma i knän utan artros (Figur 5). Bildmässiga och, jämfört med konventionell röntgen, snabba förändringar i ledens vävnader kan även jämföras med resultatet av biokemiska laboratorieanalyser, något som är nödvändigt för att förstå hela sjukdomsprocessen. Förhoppningsvis kommer MR-undersökning inom kort att ge oss en tidig markör för strukturella förändringar vid artrossjukdom men i dagsläget gäller fortfarande konventionell röntgen som standardmetod.
Förändringar i ledens biokemi mäts bäst lokalt (det vill säga via analys av ledvätska från den skadade leden) men kan även mätas i systemiska vätskor som blod och urin. Vi förstår i dag inte till fullo det friska broskets komplexa uppbyggnad, och denna kunskap är förstås nödvändig för att sedan kunna förstå dess sjukdomar. Biokemiska processer, utlösta av själva skadan, har framförts som en tänkbar anledning till framtida artrosutveckling men longitudinella studier på området saknas i princip helt [14]. Det har visats att akut ledskada är förenad med en kraftig inflammatorisk reaktion som, åtminstone i knäleden, initieras redan samma dag som skadan [15]. Dessutom finns data som visar på en ökad koncentration av patologiskt kluvna fragment av den för brosket viktiga aggrekanmolekylen samt en ökad koncentration av proteoglykaner i ledvätska insamlad redan ett par dagar efter allvarlig knäskada [15].
Skadeprevention – den bästa vägen?
När artrossjukdomen har etablerats kan vi i dag inte göra annat än att behandla dess symtom; därmed är den enda framgångsrika behandlingen att förhindra själva ledskadan att inträffa. Det talas väldigt lite om de skador som inte inträffar trots att få interventioner har demonstrerat lika god effekt som just skadeprevention. I en norsk studie på kvinnliga elithandbollsspelare uppmätte man en hög incidens främre korsbandsskador säsongen före en preventionsstudie. Under studiens gång reducerade man denna incidens kraftigt med ett relativt enkelt träningsprogram som genomfördes inom ramen för den vanliga idrottsträningen. När studien sedan avslutades kontrollerades incidensen främre korsbandsskador åter och var då lika hög som före studiens start [25]. En stor svensk studie visade nyligen att andelen främre korsbandsskador i fotboll kan reduceras genom införandet av ett liknande enkelt träningsprogram [26].
Det finns alltså en bra behandling mot artros efter knäskada, nämligen att förhindra skadans uppkomst. Behandlingen är relativt billig och kräver inga större resurser eftersom träningsprogrammet finns tillgängligt på DVD och som applikation till telefonen [27]. Utmaningen ligger således inte i att finna vägar för hur vi ska reducera antalet skador, det vet vi redan. Vi måste däremot se till att denna kunskap omsätts i praktiken och att den implementeras som en självklar del av all idrottslig träning. Kanske bör vi som är engagerade i den »sexigare« nischen av artrosforskningen (där avancerad magnetresonanstomografi, molekyler och operationer figurerar) lyfta fram de för dagen riktiga hjältarna i väntan på att sjukdomens gåta ska lösas. Hur många idrottare har egentligen övervägt tanken att tacka för utebliven artros eftersom en skada inte inträffade?
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Ledskada och artros
- Varannan person som drabbas av en ledskada riskerar att drabbas av artros.
- Artrosrisken är högst hos patienter med kombinerad främre korsbandsskada och meniskskada, men tidig behandling av dessa skador har inte visats reducera denna risk.
- Blod i leden (hemartros) har negativ effekt på ledbrosket, vilket kan motivera evakuering (tappning) av den skadade leden i tidigt skede.
Fakta 2. Skador i knäleden
- Diagnosen främre korsbandsskada missas ofta i akutskedet, särskilt i de fall då den kliniska undersökaren är oerfaren. MR-undersökning eller remiss till specialist rekommenderas därför efter vridtrauma och hemartros.
- Trasig menisk är vanligt förekommande i knän hos medelålders och äldre individer men är ofta inte orsak till symtom.
- Artroskopisk kirurgi som behandling av degenerativa meniskskador hos medelålders och äldre ger ingen ytterligare förbättring utöver den som uppnås med icke-kirurgisk behandling eller placebokirurgi.




![Figur 1. Associerade skador vid främre korsbandsruptur sett med magnetkameraundersökning inom åtta dagar (median) efter vridtrauma och hemartros (n = 599) [opubl data; 2014].
ACL = främre korsbandet, MCL = mediala kollateralligamentet, PCL = bakre korsbandet.](https://lakartidningen.se/wp-content/uploads/EditorialFiles/WE/%5bCSWE%5d/wFig%201.jpg)


![Figur 4. De vanligaste typerna av meniskskada. Longitudinell skada är oftast associerad med trauma medan de andra skadorna oftare är av degenerativ natur. Bilden hämtad med tillstånd från upphovsmannen [Englund M. Meniscal tear – a feature of osteoarthritis. Acta Orthop Scand. 2004;75(suppl):1-45].](https://lakartidningen.se/wp-content/uploads/EditorialFiles/WE/%5bCSWE%5d/Fig%204.jpg)