En akut hälseneruptur drabbar vanligen medelålders manliga motionsidrottare.
Diagnosen ställs alltid kliniskt, och det är av stor vikt att den inte missas eller fördröjs.
Konvalescenstiden är lång, och ofta kvarstår en betydande funktionsnedsättning.
Endast hälften av patienterna återgår till tidigare fysisk aktivitetsnivå.
Konsensus saknas om optimal behandling både på gruppnivå och för den enskilde patienten vid akuta skador i senans mittsubstans.
Både kirurgisk och icke-kirurgisk behandling med moderna rehabiliteringsprotokoll bör finnas tillgänglig.
Nya studier behövs för att förbättra behandlingen och identifiera vilka faktorer som kan prediktera utfallet för att därmed individualisera behandlingen.
Hälsenan är kroppens starkaste sena, men är trots detta en av de som oftast rupturerar [1, 2]. Mer än 70 procent av alla rupturer uppkommer vid idrott, framför allt racketsporter [3]. Att drabbas av en akut hälseneruptur innebär lång konvalescens, och hälften av de som behandlats återgår inte till tidigare idrottsaktivitet, delvis på grund av rädsla att skada sig på nytt men också på grund av otillräcklig funktion.
Debatten om hur akuta hälsenerupturer ska behandlas (dvs kirurgisk eller icke-kirurgisk behandling) pågår alltjämt. Resultat från ett flertal randomiserade studier och meta-analyser har inte skapat konsensus om vilken behandling som leder till bäst resultat. I Norden finns stora variationer av hur akuta hälsenerupturer behandlas [4]. I Norge är kirurgi vanligast, behandlingen i Finland är övervägande icke-kirurgisk och i Sverige utgör andelen kirurgi cirka 68 procent. Skillnader föreligger också mellan sjukhus och regioner inom respektive land. Dessutom finns det stora variationer inom respektive behandlingsgrupp avseende immobilisering (gips/ortos samt tidslängd) och rehabilitering (belastning/rörelseträning).
Anatomi och biomekanik
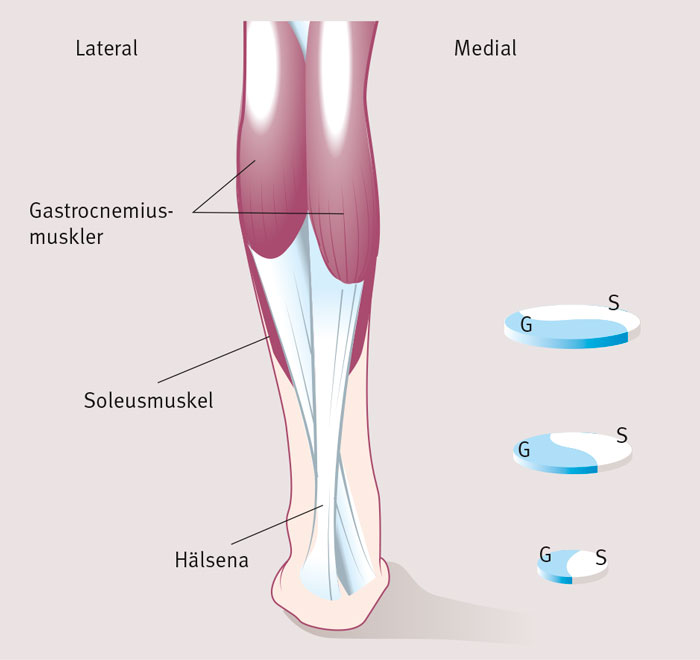
Gastrocnemius båda muskelbukar och soleusmuskeln övergår i senfibrer som bildar hälsenan (Figur 1). Soleus har sitt ursprung nedom knäleden och verkar därför enbart över fotleden. Gastrocnemius har sitt ursprung ovan knäleden och medverkar till både flexion i knäled och plantarflexion i fotled. Hälsenan är en platt aponeuros vid sitt proximala ursprung och blir successivt mer rund längre distalt. Samtidigt roterar fibrerna i hälsenan 90 grader på vägen ner mot infästningen på kalkaneus. Rotationen påverkar hälsenans biomekaniska egenskaper.
Stora krafter verkar över senan vid normal aktivitet. Vid gång utsätts senan för en belastning som motsvarar cirka 3–4 gånger kroppsvikten, och vid löpning cirka 12 gånger kroppsvikten [5]. För att motstå dessa krafter är senan huvudsakligen uppbyggd av kollagen typ 1. Senan innehåller också elastin, vatten och proteoglykaner.
Fibroblaster syntetiserar kollagenfibrer som kan uppgå till hela senans längd. Kollagenfibrer ligger i buntar och täcks av ett så kallat endotenon. Hälsenan omges av ett epitenon och paratenon, som fungerar som en glidyta vid rörelser. Den huvudsakliga vaskulariseringen av hälsenan sker antagligen via paratenon. Senan är sämst vaskulariserad i sin mittsubstans, dvs 2–6 cm proximalt om infästningen. Detta är också det anatomiska område där flest skador uppstår.
Metabolism och syreförbrukning i senor är långsam och motsvarar cirka 1/8 av metabolism i skelettmuskulatur. Detta leder till motsvarande långsam förmåga till läkning, men bidrar också till att senor klarar belastning under lång tid utan att skadas [6]. För att muskel–senkomplexet ska fungera effektivt lagrar senan energi genom sin elasticitet då den sträcks ut. Energin frigörs sedan under förkortningsfasen. Detta sker kontinuerligt under aktiviteter såsom gång, löpning och hopp. Senan kan under normala fysiologiska förhållanden förlängas upp till 4 procent. Vid ytterligare förlängning uppstår partiell skada i senan, och vid en förlängning på cirka 8 procent går hela senan av.
Senläkningens tre faser
Senläkningen innefattar tre faser: inflammatoriska fasen, proliferativa fasen och remodelleringsfasen. Den akuta inflammatoriska fasen startar vid skadan och varar i upp till en vecka. Därefter börjar den proliferativa fasen när fibroblasterna producerar bland annat kollagen typ-3 och ger senan en temporär stabilitet. Remodelleringsfasen eller mognadsfasen fortgår i över ett år efter den ursprungliga skadan. Under denna fas återgår senan till mer eller mindre sin ursprungliga sammansättning med framför allt kollagen typ 1, och därigenom förbättras draghållfasthet, elasticitet och struktur [7]. Flera human- och djurstudier talar för att mekanisk belastning är positiv för senläkningen [8]. Optimal belastning i syfte att gynna senläkning, men samtidigt inte orsaka reruptur eller senförlängning, är ännu okänd.
Tio gånger vanligare hos män
Incidensen av akuta hälsenerupturer ökar och bedöms för närvarande till cirka 20/100 000 invånare och år [2]. Orsak till detta anses vara ett ökat intresse för motionsidrotter allt högre upp i åldrarna. Det är cirka 10 gånger vanligare att män skadas än kvinnor, och fördelningen är bimodal med första toppen vid 35–45 års ålder och den andra vid över 65 års ålder [3, 9].
Etiologin anses vara multifaktoriell. Degenerativa förändringar har påvisats vid histopatologiska undersökningar [10]. En annan orsak kan vara överbelastning som initialt leder till mikrobristningar, vilket gör att senan blir svagare och så småningom går av. Kortisoninjektioner i området runt hälsenan anses utgöra en risk för ruptur, vilket även andra läkemedel såsom fluorokinoloner kan medföra.
Olika typer av hälsenerupturer
Akut/kronisk. Enligt litteraturen blir skadan kronisk efter fyra veckor, även om begreppet kronisk ruptur kan tyckas missvisande.
Proximal, mittsubstans, distal. Det är viktigt att särskilja de olika rupturnivåerna eftersom behandlingen skiljer sig åt. Den vanligaste rupturen är lokaliserad i senans mittsubstans, 2–6 cm ovan infästningen på kalkaneus. Proximala rupturer lokaliseras till muskel–senövergång, vilket innebär bra förutsättningar för läkning utan operation. Distala rupturer sitter vid senans infästning i kalkaneus med/utan avlöst benfragment och bör behandlas kirurgiskt så snart som möjligt.
Total/partiell. Partiella rupturer är mycket ovanliga när ett distinkt trauma föreligger. Felaktig diagnostik av en total ruptur är tyvärr inte ovanlig, och därigenom sker en underbehandling. Följden av detta blir ofta betydligt mer omfattande kirurgi och rehabilitering när diagnosen ställs i ett sent skede. Partiella rupturer ses däremot vid tendinopatier, men då saknas den akuta anamnesen.
Plötslig smärta som ofta avtar snabbt
Akut hälseneruptur är en klinisk diagnos. En typisk anamnes är att patienten beskriver plötslig smärta, som vid en spark mot vaden; ibland hörs också ett ljud beskrivet som en pisksnärt. Smärtan avtar ofta ganska direkt, men varierar stort mellan individer. Skademekanismen är vanligtvis ett avstamp från belastad framfot samtidigt som knät är utsträckt, som till exempel vid ett hopp eller hastig förflyttning framåt. En annan risk att skada hälsenan är en hastig dorsalflexion, till exempel vid ett missat steg i en trappa eller ett fall ner i en grop. Efter traumat är den skadade oförmögen att avveckla steget.
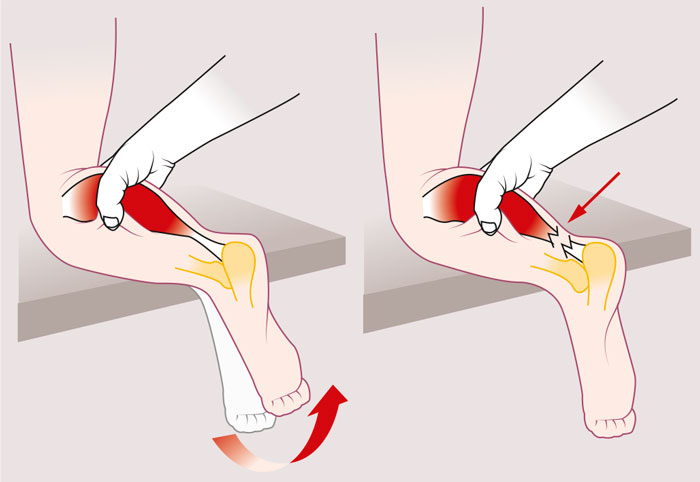
Vid undersökning av akuta skador palperas en substansdefekt (grop) i senan. Undersökningen kan vara svårare redan efter några dagar på grund av svullnad, och särskilt efter 1–2 veckor då substansdefekten kan vara utfylld. Förmågan till plantarflexion är utslagen eller svag; dock bör påpekas att en viss plantarflexionsförmåga kan kvarstå, men att det inte utesluter total ruptur. Det vanligaste kliniska testet är Thompsons test som innebär att plantarflexion uteblir när vaden komprimeras om senan har gått av – testet är då positivt (Figur 2).
Radiologisk utredning med ultraljud och magnetkamera bör undvikas vid akuta skador eftersom dessa undersökningar ofta undervärderar skadan, vilket kan medföra att patienten inte får adekvat behandling. Detta skiljer handläggningen från kroniska rupturer där både magnetkamera och ultraljud har sin plats inför planering av kirurgisk intervention. Kronisk ruptur kännetecknas av att patienten inte kan avveckla steget på grund av minskad kraft. Patienten är oförmögen att stå på tå. Kompensatoriskt används andra muskelgrupper och efter en tid utvecklas gång med klotåställning. Dessa patienter klagar, till skillnad från de akuta, ofta på smärta.
Kliniskt kan Thompsons test vara negativt, och det föreligger ofta avsaknad av det palpabla gapet på grund av ärrvävnad mellan rupturändar. För att återfå funktion bör kroniska rupturer, men även rerupturer, behandlas med kirurgi. Enbart adaptation av senändarna är ofta inte tillräckligt; någon form av förstärkning krävs. I de fall då kontraindikationer (t ex rökning eller diabetes) för kirurgi föreligger kan patienten vara hjälpt av en dorsalextensionsskena samt träning.
Behandlingsalternativ vid akut hälseneruptur
Flera olika behandlingsalternativ förekommer efter en akut hälseneruptur, se Figur 3.
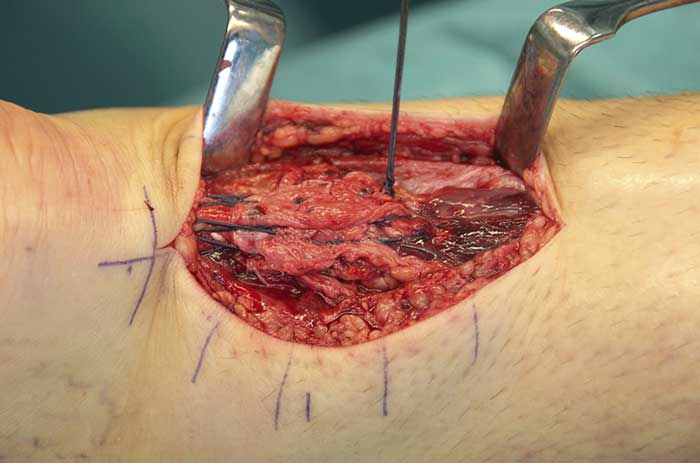
Kirurgisk behandling. Kirurgisk behandling syftar till att adaptera senändar och därmed återskapa tension och längd i senan. Detta kan åstadkommas via öppen eller minimalinvasiv (perkutan) teknik. Den i dag vanligaste kirurgiska interventionen utförs öppet med direktsutur med eller utan förstärkning (Figur 4) [11]. Suturtekniken varierar stort mellan olika studier och i klinisk praxis. Perkutan teknik är relativt vanlig i övriga Europa och USA, men har hittintills inte fått något större genomslag i Sverige. Efter operation immobiliseras fotleden med gips och/eller ortos i 6–8 veckor. Användandet av ortos har blivit allt vanligare, vilket möjliggör både belastning och tidig rörelseträning och därmed mekanisk stimulering av senläkning.
Icke-kirurgisk behandling. När icke-kirurgisk behandling väljs vid akut skada bör denna påbörjas så snart som möjligt, förslagsvis inom 3 dagar. Icke-kirurgisk behandling har de senaste fem åren fått en renässans sedan moderniserad ortosbehandling med tidig rörelseträning och belastning införts. Behandlingen påbörjas ofta med spetsfotgips (ca 2 veckor) för att därefter bytas till en ledad/fast ortos med kilar. Beroende på val av ortos och spetsfotställning uppmuntras partiell eller full belastning. Immobiliseringstiden är vanligtvis cirka 8 veckor, och under denna tidsperiod minskas spetsfotställningen och rörligheten ökas successivt.
Komplikationerna kan bli många
Reruptur är den mest omdiskuterade komplikationen efter en hälseneruptur, vilket också de flesta jämförande studier har som primär utfallsvariabel. Andra komplikationer efter kirurgi är infektion/sårproblem, adherenser, nervpåverkan (n suralis), kosmetiskt störande ärr och smärta [12]. Djup ventrombos är vanligt förekommande, och därför bör trombosprofylax övervägas även om resultaten av behandlingsstudier inte är entydiga [13, 14]. Den skadade senan läker ofta med en viss förlängning, vilket har noterats både vid kirurgisk och icke-kirurgisk behandling, och detta kan innebära ett försämrat funktionellt resultat.
Behandlingen bör individualiseras
Fördelen med kirurgisk behandling är att risken för reruptur är 2–4 gånger lägre jämfört med icke-kirurgisk behandling. Frekvensen av reruptur varierar dock stort mellan studier. I en nyligen publicerad studie av stabil kirurgisk teknik med accelererat rehabiliteringsprogram påvisades inga rerupturer eller avgörande mjukdelsproblematik [11]. Dessa fördelar bör dock vägas mot de komplikationer som tidigare nämnts, som kan förekomma vid kirurgisk behandling [12, 15]. Flera tidigare studier har visat funktionsnedsättning på 10–30 procent jämfört med den oskadade sidan oavsett behandling [11, 16-19].
Det finns inga säkra vetenskapliga belägg för att kirurgisk behandling ger ett bättre funktionellt slutresultat, även om flera studier visar en trend i den riktningen. Patientrapporterade utfallsmått som avser subjektiva besvär har dock visats ge likvärdigt resultat oavsett vilket alternativ som väljs. Man bör därför rimligen komma ifrån den polariserade debatten om kirurgi kontra icke-kirurgi och att alla ska behandlas på ett och samma sätt på respektive klinik. Sannolikt bör behandlingen individualiseras, men vad som bäst förutsäger ett slutresultat är ännu okänt. I litteraturen saknas starka data för en säker individualiserad behandling, dock bör faktorer såsom ålder, BMI, övriga sjukdomar, aktivitetsnivå, yrke och patientens egna preferenser beaktas vid val av behandling. Det innebär att båda alternativen i dagsläget har sin givna plats.
Lång rehabilitering
Behandlingen av en akut hälseneruptur kräver en intakt vårdkedja för optimalt resultat med tydliga rehabiliteringsprotokoll och uppföljning av kompetenta sjukgymnaster. Rehabiliteringsperioden pågår under lång tid. Successiva förbättringar avseende styrka och uthållighet ses främst under det första året efter skadan.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.