De flesta nedsvalda batterier hos barn passerar obehindrat och utan symtom genom mag–tarmkanalen.
Risken för komplikation är störst om batteriet fastnat i matstrupen eller om barnet är yngre än 6 år och batteriets storlek överstiger 15 mm.
Batterier i matstrupen ska plockas bort akut medan batterier på andra lokalisationer hanteras enligt föreslaget behandlingsschema.
Det är inte helt ovanligt att barn kommer till akutmottagningen efter att ha svalt ett batteri. Konsekvenserna av detta kan variera alltifrån ingen eller obetydlig påverkan på allmäntillståndet till livshotande perforationsskador. Barnen är vanligen mellan 6 månader och fyra år gamla [1-3]. Batterierna är oftast av typen »knappbatteri« avsedda för leksaker, klockor, fjärrkontroller, hörapparater och dylikt. Det saknas i dag evidensbaserade riktlinjer för hur dessa patienter ska handläggas. Nedan följer ett försök att sammanfatta de senaste 25 årens publikationer i ämnet samt ett förslag på handläggning som till väsentliga delar sammanfaller med rekommendationerna från National Capital Poison Center i USA [4, 5].
Utredning på akutmottagningen viktig
Ett nedsvalt batteri kan orsaka skada via olika mekanismer (Fakta 1). På akutmottagningen är det därför viktigt att tidigt kartlägga batterityp, lokalisation och exponering. Följande utredningssteg rekommenderas:
Efterfråga tidpunkten för förmodat intag. Ju längre tid som förflutit, desto större risk för vävnadsskada.
Undersök om barnet visar några symtom på vävnadsskada. Eventuella symtom kan ge en indikation på var batteriet sitter. Påverkat allmäntillstånd, feber, buksmärta, dysfagi, hosta, kräkningar och/eller diarré kan alla vara effekter av vävnadsskada och/eller perforation på grund av nedsvalt batteri.
Försök om möjligt klargöra vilken typ av batteri det gäller (storlek och innehåll). Knappbatterier är oftast små (<15 mm) men med ökad storlek följer ökad risk att fastna vid exempelvis förträngningar i mag–tarmkanalen. Äldre batterier innehåller oftast kvicksilver, nyare batterier litium.
Håll barnet fastande tills batteriposition och storlek har fastställts. Inducera ej kräkning (ett batteri som fastnat i esofagus eller ventrikeln kan kräkas upp och aspireras).
Gör en akut röntgenundersökning (»sväljöversikt«) för att bekräfta misstanken och lokalisera batteriet. Om misstänkt batteri påträffas ska även en sidobild tas. Ett knappbatteri ger till skillnad från ett nedsvalt mynt oftast en tydlig yttre »dubbelkontur« eller »halo« (se Figur 1). Lokalisationen är avgörande för fortsatt handläggning (se nedan).
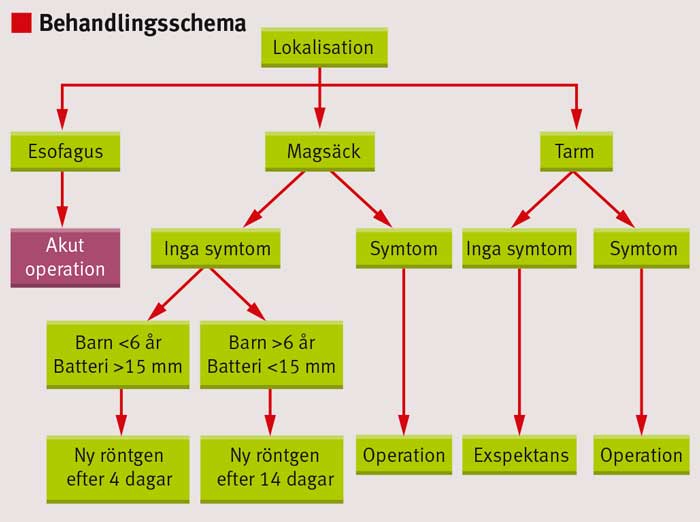
Behandlingsschema för att minimera komplikationer
Behandlingsschemat i Figur 2 syftar till att minimera komplikationerna av ett nedsvalt batteri och samtidigt undvika onödiga narkoser och kirurgiska ingrepp.
Om batteriet sitter i esofagus ska barnet opereras akut (endoskopiskt borttagande) eftersom risk för frätskador och perforationer finns beskrivna redan efter några enstaka timmars exponering [4-8].
Om batteriet ligger i ventrikeln och barnet är opåverkat och äldre än 12 år (och batteriet mindre än 12 mm) kan man avvakta i hemmet. Föräldrarna bör uppmanas att undersöka barnets avföring. Om inte batteriet kommit ut inom 14 dagar bör en ny röntgenundersökning utföras, och om batteriet ligger kvar i ventrikeln bör det plockas bort. Det är viktigt att vårdnadshavaren noggrant observerar barnet – i händelse av feber, buksmärta, dysfagi, kräkningar, diarré eller blod i avföringen ska barnet uppsöka sjukhus och undersökas på nytt [4, 6, 8, 9].
Om batteriet är större än 15 mm och barnet är yngre än 6 år bör barnet genomgå kontrollröntgen redan efter 4 dagar även vid avsaknad av symtom. Om batteriet då ligger kvar i ventrikeln bör det plockas bort [4, 5]. Vid batterier större än 20 mm i diameter minskar sannolikheten för passage över pylorus och man rekommenderar då borttagande redan efter 48 timmar [10-12].
Batterier som passerat pylorus och således ligger i tarmen behöver vanligtvis inte kontrolleras men om tarmblödning, buksmärta eller oklar feber uppstår med kvarvarande batteri i tarmen förordas laparotomi [4, 8, 9, 13].
Borttagande av batterier i esofagus sker enklast med rakt endoskop medan batterier i magsäcken lättast fångas med korg eller tång i samband med flexibel endoskopi. I nödfall måste batteriet plockas bort via minilaparotomi. Det är viktigt att inspektera slemhinnan där batteriet suttit för att bedöma risken för eventuella ulcerationer och framtida ärrbildningar.
Få beskrivna fall i litteraturen
Det vetenskapliga underlaget för ovan föreslagna utrednings- och behandlingsgång är klent. Vid litteratursökningen användes termerna »battery«, »complications«, »child«, »stomach«, »ingestion« och MeSH-termen »foreign bodies/complications« med sökfilter »humans« och »English«. Via databaserna BMJ Clinical Evidence och Cochrane-biblioteket påträffades 261 artiklar, men inga relevanta för frågeställningen. Via SUMSeach2 hittades 45 artiklar (varav 9 relevanta), via EBM Guidelines 7 artiklar (3 relevanta) och via PubMed 3 657 artiklar utan avancerad sökning men endast 30 artiklar (varav 5 relevanta) vid sökning med filter. Detta gav slutligen 15 användbara källor där resultatet av relevanta artiklar möjligen kunde varit mer omfattande om till exempel fler språk kunde ha inkluderats. Av de använda artiklarna var samtliga antingen litteraturstudier eller kliniska fallstudier med låg evidensgrad.
Studierna visade genomgående att akut intervention inte krävs när ett batteri svalts och hamnat nedom esofagus eftersom det då är ovanligt med svåra komplikationer. Men om batteriet fastnat i esofagus är risken för perforation stor (sannolikt på grund av en mer uttalad frätning till följd av kombinationen tryckskada och frånvaro av renspolande magsaft och skyddande cylinderepitel), och aktiv åtgärd förordas i dessa fall [4-8].
Inte i någon sökning har vi kunnat påträffa någon fallbeskrivning av barn med ventrikelperforation trots att man vid endoskopin hos de barn som trots allt fick sina batterier borttagna ur ventrikeln många gånger noterade erosion med eller utan pågående blödning i ventrikelslemhinnan [4-9, 13]. Även på de barn som opererades på grund av symtomgivande batterier i tarmen noterades erosiva förändringar i slemhinnan, men dessa var inte alls lika uttalade som hos barnen med batterier i ventrikeln [8, 9].
Det råder samstämmighet om att batterier i esofagus måste tas bort akut. Esofagusperforationer (varav några dödliga) finns beskrivna redan efter 2 timmar [4] men perforationen kan även uppstå senare (upp till fyra veckor efter olyckan finns beskrivet), och strikturer uppkommer ännu senare (oftast symtomatiska först efter flera månader) [4]. Vidare är de flesta överens om att batterier i tarmen vanligtvis inte ställer till några problem. Största frågetecknet gäller batterier som ligger i ventrikeln. Allmänna riskfaktorer för skada på denna lokalisation anses vara patientålder understigande 6 år samt batteristorlek överstigande 15 mm [4].
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Skademekanismer i samband med nedsvalt batteri.
Ett nedsvalt batteri kan orsaka skada på flera sätt:
Elektronisk urladdning (utan läckage) från negativa polen genom omgivande vävnad till positiva polen. Denna urladdning orsakar hydrolys samt bildning av hydroxid på negativa polen med åtföljande korrosionsskada i vävnaden [4].
Läckage av innehåll i batteriet till följd av att magsäckens saltsyra bryter ner batteriets tätskikt. Detta kan ge frätskador samt mätbara serumnivåer av kvicksilver och/eller litium (men ännu finns inga fall med toxiska serumnivåer av kvicksilver eller litium beskrivna) [4, 8, 9, 14]. Kvicksilverbatterier är i princip helt borta från konsumentmarknaden sedan 1996 [10].
Trycknekros i vävnaden om batteriet ligger inkilat på samma ställe under längre tid [4].
Mekanisk obstruktion om batteriet helt eller delvis täpper för tarmlumen.




![Figur 1. Jämförelse mellan radiologiskt utseende av nedsvalt batteri (vänster) respektive mynt (höger) [15].](https://lakartidningen.se/wp-content/uploads/EditorialFiles/3U/%5bCZ3U%5d/Figur1_Webb.jpg)