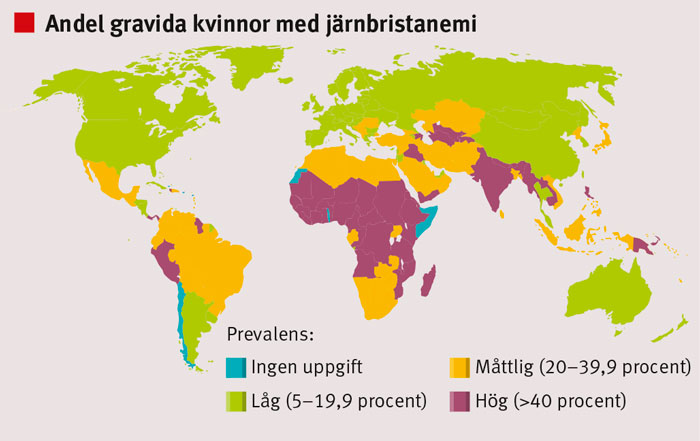
Förekomsten av järnbristanemi skattas till 30 procent hos icke-gravida kvinnor i världen och ungefär 40 procent hos gravida. I västvärlden beräknas prevalensen hos gravida till 5–20 procent.
Patienter med anemi på grund av riklig menstruationsblödning ska utredas och behandlas för sin primära åkomma.
Järnbrist och järnbristanemi under graviditet ökar risken för allvarliga graviditetskomplikationer, postpartumdepression inkluderad. Även den neuropsykiatriska utvecklingen hos barnet kan påverkas.
Peroralt järn är förstahandsalternativ då järnbrist och järnbristanemi ska behandlas. Intravenöst järn ska övervägas då peroral behandling inte är effektiv, ger biverkningar eller då snabb effekt behövs.
Intravenöst järn kan ges även under graviditet.
Järnbrist är den vanligaste orsaken till nutritionsproblem i världen. Järnbrist och järnbristanemi drabbar proportionellt sett fler kvinnor och barn än män. Ungefär en tredjedel av världens kvinnor är anemiska, och järnbrist är den dominerade orsaken. I västvärlden har, enligt WHO, 2–5 procent av befolkningen blodbrist (Figur 1) [1]. I en dansk studie såg man att så mycket som 40 procent av kvinnorna i Danmark hade låga järndepåer (S-ferritin <32 μg/l), och 3–4 procent hade den allvarligare formen av järnbrist, anemi [2]. I en norsk studie från 2005 fann man tömda järndepåer (S-ferritin <12 μg/l) hos 15,1 procent av icke-gravida kvinnor [3].
Blodbrist är vanligare hos kvinnor som menstruerar, är gravida (Figur 1) eller ammar. Anemi anses föreligga hos den icke-gravida kvinnan om Hb-värdet är <120 g/l. I början och slutet av graviditeten är Hb >110 g/l normalt, i mitten av graviditeten är gränsen 105 g/l. Efter partus kan Hb >100 g/l accepteras, men efter 4–6 veckor ska Hb-värdet ha nått 120 g/l [4].
Blödningsgenes bör misstänkas hos icke-gravida kvinnor
I alla fall av järnbristanemi ska blödningsgenes misstänkas. Blödningen minskar antalet röda blodkroppar samt minskar mängden och ökar behovet av tillgängligt järn för erytropoes. Kronisk blodförlust orsakas ofta av riklig menstruationsblödning. Förlängd menstruationsblödning föreligger om den pågår >7 dagar. Genomsnittlig blodförlust per menstruation är 35–40 ml, men spridningen är stor. Riklig menstruationsblödning anses föreligga om blödningsmängden överstiger 80 ml. Prevalensen av detta skattas till 10–35 procent [5], och av dessa kvinnor utvecklar 21–67 procent järnbristanemi [2].
Blödningsbekymmer påverkar livskvaliteten, leder ofta till återkommande korttidsfrånvaro från arbete och skola och stör samlivet. Vid utredning, som oftast kan ske polikliniskt, hittas ingen orsak i 40–60 procent av fallen. Riklig menstruationsblödning förekommer oftare i perioden kring menarke, i adolescens och före menopaus.
Orsaker till riklig menstruationsblödning kan vara anovulation, myom och polyper i livmodern, blödningsrubbningar/koagulopatier (t ex von Willebrands sjukdom) och hormonrubbningar såsom hypotyreos. Blödningen kan också bero på intrauterin kopparspiral eller vara läkemedelsorsakad (t ex warfarin och acetylsalicylsyra) [6].
Riklig eller förlängd menstruationsblödning ska utredas
I basal utredning av riklig eller förlängd menstruationsblödning ska ingå gynekologisk undersökning för att bekräfta att blödningen verkligen har uterint ursprung, graviditetstest och kontroll av blodstatus och S-ferritin (eventuellt också S-folat och S-kobalamin). Vid misstanke om koagulationsrubbning (t ex anamnestiskt lättblödande, blåmärken och riklig menstruationsblödning redan från ung ålder samt hereditet) tas koagulationsparametrar. Vaginalt ultraljud avslöjar t ex myom och polyper, och det kan vara lämpligt att ta endometriebiopsi. Det senare ska göras om kvinnan är över 45 år men också på yngre kvinnor med långdragen och/eller terapiresistent blödning, kvinnor med östrogenstimulerat endometrium (t ex obesitas, långdragen anovulation) och om kvinnan behandlas med tamoxifen. Vaginalt ultraljud och endometriebiopsi kan föranleda remiss till gynekolog.
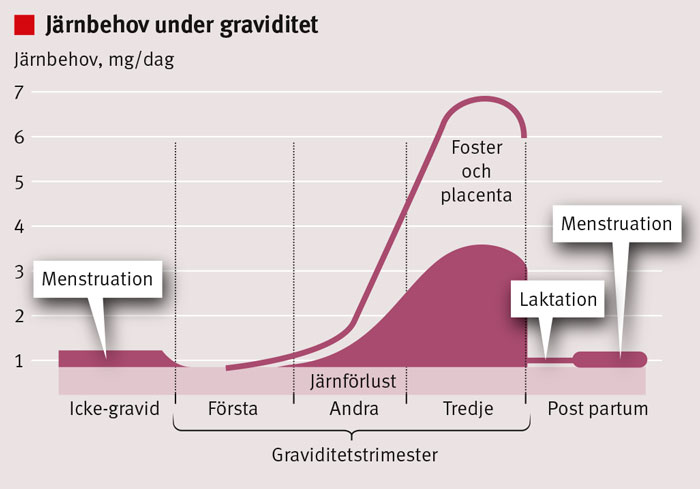
Järnbehovet ökar under graviditet
Under graviditet behövs extra järntillskott under de senare två tredjedelarna av graviditeten, och störst är järnbehovet just före partus (Figur 2). Det beräknas att ca 1 200 mg behövs från konception till förlossning [7]. Anledningar till det ökade järnbehovet under graviditet är att plasmavolym och antalet erytrocyter ökar (450 mg järn), foster- och placentatillväxt (360 mg järn) och förväntad blodförlust vid partus (200 mg järn). Bara knappt hälften av kvinnor har järndepåer tillräckliga för att täcka det ökade behovet av järn under graviditet.
Förutom de direkta symtom som kommer av blodbristen (trötthet, fatigue, yrsel, hjärtklappning m m), ger järn- och blodbrist ökad risk för kronisk placentainsufficiens, preeklampsi, ökad hjärtsvikt och till och med hjärtdöd, infektionskänslighet och sämre förutsättningar att tolerera blödning under och efter förlossningen. Lågt blodvärde hos modern ökar också prevalensen av missfall, tillväxthämning, låg födelsevikt, »liten för tiden«, prematuritet, intrauterin fosterdöd och även morbiditet hos det födda barnet [8].
Järnbrist och anemi under graviditet påverkar barnet
Obehandlad järnbrist under graviditeten överförs också till barnet. Järn behövs för tillväxt och utveckling av alla vävnader hos foster och barn [9]. Järnbrist och anemi påverkar t ex utmognaden av barnets hjärna och kognitiva funktioner [10]. Påverkan på neuropsykiatriska parametrar har setts hos vid födseln järnbristiga barn vid över 10 års ålder [11]. Järnbrist fortsätter under barn- och ungdomsår att ligga på topp 3-listan över orsaker till sjukdom [12]. Det är också visat att barn som föds av mammor med järnbrist har ökad risk att utveckla schizofreni senare i livet [13].
Fatigue är starkt associerat med järnbrist
Fatigue är den medicinska termen för ett tillstånd associerat med stor trötthet eller utmattning som personer i olika svårighetsgrad upplever efter ansträngning, vid stress, sömnproblem eller sjukdom. Vid fatigue sänks prestationsförmågan och uppmärksamheten. Den kan uppträda fysiskt såsom muskelsvaghet eller mentalt som trötthet. I ett primärvårdsmaterial beräknas prevalensen så hög som 14–32 procent. Ofta förbises tillståndet, ibland används antidepressiva läkemedel (serotoninåterupptagshämmare).
Fatigue är dock starkt associerat till järnbrist, och på senare år har flera studier publicerats som visar att patienter, särskilt kvinnor med tomma järnförråd, på gruppnivå uppvisar mer fatigue och andra anemisymtom än jämförelsegrupper och att symtomen förbättras av järnterapi [14]. Det förefaller som om järnet har en specifik effekt oberoende av Hb i dessa studier. En förklaring är att järn behövs i syntesen av neurotransmittorer (GABA, dopamin och serotonin) [15].
Behandling av riklig eller förlängd menstruationsblödning
Om riklig eller förlängd menstruationsblödning diagnostiseras hos kvinnan, ska orsaken utredas. Om möjligt ska den primära orsaken behandlas så att järnbrist och järnbristanemi förhoppningsvis kan undvikas. Avgörande när man väljer terapimetod är förstås orsaken till blödningen och kvinnans ålder men också om det finns preventivmedelsbehov eller barnönskan. Till premenopausala kvinnor med riklig eller förlängd menstruationsblödning rekommenderas i första hand medicinsk behandling. Kombinerade p-piller eller hormonspiral är bra alternativ. P-piller kan tas kontinuerligt utan hormonfria intervall, och hormonspiral är en mycket bra blödningshämmande metod även om behov av antikonception saknas.
NSAID-preparat minskar också blödningsmängden och kan vara ett alternativ om hormonella alternativ inte fungerar eller accepteras och vid samtidig dysmenorré. Tranexamsyra vid behov är mer effektivt än NSAID men inte lika effektivt som hormonspiral vad gäller blödningshämmande effekt. Om medicinsk behandling inte är effektiv eller lämplig, finns olika kirurgiska behandlingsalternativ, t ex endometrieresektion, värmedestruktion av endometriet, polypexstirpation, myomresektion och hysterektomi.
Vid dessa behandlingar kan det ta tid innan effekt uppnås, och vid anemi är det oftast lämpligt att parallellt höja blodvärdet, och till det behövs järn som byggsten. Till icke-gravida kvinnor med järnbrist och järnbristanemi rekommenderas oralt järn [16]. I Sverige används vanligen tvåvärt järn (järnsulfatheptahydrat eller ferroglycinheptat) 100–200 mg/dag. Det finns också peroralt trevärt järn (järn(III)hydroxidpolymaltoskomplex). Det sistnämnda finns dock ännu inte tillgängligt på svenska apotek.
Absorptionsmekanismen för Fe2+ och F3+ är olika. Det senare har en aktiv, kontrollerad mekanism. Det gör att biverkningsprofilerna kan skilja sig åt. S-ferritin kontrolleras 3 månader efter behandlingsstart. Till patienter som inte svarar på järn oralt, vid besvärlig uppkommen biverkan (oftast från mag–tarmkanalen) eller till patienter med svår anemi ges järn intravenöst. Det ökar snabbt blodvärdet, järndepåerna och livskvaliteten [17]. För- och nackdelar med respektive beredningsform sammanfattas i Fakta 1 och 2.
Screening och profylax av järnbristanemi under graviditet
Rekommendationer för profylax av järnbrist och järnbristanemi under graviditet har sett olika ut över tid och skiljer sig också åt mellan olika länder. Det är visat att daglig peroral järnsubstitution till gravida kvinnor minskar risken för anemi hos mor och barn samt också risken för låg födelsevikt [18]. I Sverige rekommenderar vissa landsting ferritinscreening i samband med Hb-kontrollen i tidig graviditet. Andra rekommenderar generellt att profylax med järn påbörjas från ca 20 veckors graviditet med dosering 100 mg dagligen [19].
Exempelvis i Landstinget Dalarna kontrolleras järnstatus vid första besöket på mödravårdscentral. Om S-ferritinvärdet är <20 μg/l rekommenderas kvinnan att börja med järn direkt. Vid värden på 20–60 μg/l råds kvinnan att börja med järn i mitten av graviditeten. Om S-ferritin är >60 μg/l anses det att inget järntillskott alls behövs under graviditeten.
Intravenöst järn kan behövas under graviditet
Om järnbrist och järnbristanemi ändå föreligger, trots profylax, är behandling aktuell. Det finns ett flertal olika behandlingsrekommendationer vad gäller järnbrist och järnbristanemi under graviditet.
Om otillfredsställande järndepåer förelegat redan före graviditeten, vilket ofta är fallet hos kvinnor som tidigare fött barn, kan en mer aktiv hållning vad gäller handläggning av järnbristanemi krävas. Om lindrig anemi föreligger och det finns gott om tid kvar till partus, räcker det oftast med peroral järnbehandling. Vid mer uttalad symtombild och/eller anemi eller om tiden är knapp fram till beräknad förlossning, bör modern intravenös järnterapi användas. Ingen passage sker av läkemedlet över placentabarriären [20].
Det finns ett begränsat men växande antal studier rörande god säkerhetsprofil för nyare intravenösa järnpreparat [21-23]. Databasen Janusinfo skriver att dessa kan användas utan risk även under tidig graviditet (http://www.janusinfo.se). Benigna, snabbt övergående reaktioner som smärta i den arm där järninfusionen ges och flush/värmekänsla är väl kända och ses ibland. Efter några minuters administrationsuppehåll och därefter några minuters långsammare infusionstakt har besvären försvunnit i samtliga fall som jag känner till.
Det förefaller finnas en omotiverad rädsla hos kollegor och vårdpersonal för att ge även moderna järnpreparat intravenöst till gravida kvinnor. Bland andra har läkemedelskommittén i Dalarna diskuterat detta. Man anser att om administrerande enhet har beredskap att kunna ta hand om möjliga akuta reaktioner av givet vaccin, har man också möjlighet att ge intravenöst järn. Det är således väl lämpat att ge polikliniskt och i primärvården.
Järnbrist och järnbristanemi under postpartumperioden
Graden av anemi under postpartumperioden är beroende av järnstatus före förlossningen och hur stor blodförlusten var vid partus. Behandling av järnbrist eller järnbristanemi är vanligen indicerad vid blodvärden <100–120 g/l [1]. Peroralt järn rekommenderas till patienter med lindrig anemi och intravenöst järn till kvinnor med mer uttalad anemi.
Järnbrist är associerad med klart ökad risk för postpartumdepression. Postpartumdepression är ett av de vanligaste sjukdomstillstånden efter barnafödande och drabbar 7–10 procent. Det medför stort lidande för den drabbade kvinnan men påverkar också det nyfödda barnet och övrig familj [24].
Det är vanligt att kvinnor under en period i den fertila perioden har tätt mellan sina graviditeter och förlossningar. Har de dessutom då och då stora järnförluster beroende av rikliga menstruationsblödningar och till det dålig följsamhet till peroral järnsubstitution/-behandling uppstår lätt en nedåtgående spiral vad gäller järndepåerna. Att fylla järndepåer peroralt tar lång tid, halvår till år [16].
Blodtransfusion endast i fall av svår, oftast akut anemi
Blodtransfusion har flera negativa konsekvenser och ska användas endast i fall av svår och oftast akut anemi, med mycket lågt hemoglobinvärde (<60–70 g/l) och cirkulatorisk påverkan.
Enligt en beräkning publicerad i Läkartidningen 2006 är samhällskostnaden för insamling, testning, preparation, lagring och transfusion av en enhet blod till kirurgipatienter 3 142 svenska kronor [25]. Detta ifrågasattes i en debattartikel i Läkartidningen 2007. Här angav man att landstingen ger stora rabatter och att en enhet erytrocytkoncentrat kostade 459–724 kr; den totala kostnaden beräknades här till i genomsnitt 1 177 kronor per enhet [26]. En enhet erytrocytkoncentrat innehåller 200 mg järn.
Järnbehandling av Willis–Ekboms sjukdom under graviditet
Willis–Ekboms sjukdom, tidigare kallad restless legs, är vanlig under graviditet. Prevalens upp mot 25 procent har rapporterats. I en studie från år 2013 angavs prevalensen (med symtom minst 2–3 gånger per vecka) till mellan 6,6 och 12,3 procent i Sverige. Tillgänglig effektiv behandling med dopaminerga läkemedel avråds under graviditet, och eftersom låga järndepåer spelar en central roll i patofysiologin vid Willis–Ekboms sjukdom är järnbehandling ett alternativ [27].
Vid Willis–Ekboms sjukdom ses S-ferritinnivåer <50 μg/l som behandlingsgräns, och om den gravida kvinnan har uttalade symtom har jag även här gett intravenöst järn (1 000 mg som engångsdos). God symtomlindrande (om än efter några veckor ibland övergående) effekt utan allvarligare biverkan har setts i de flesta fall. Ingen akut eller senare påverkan på fostret eller hos det nyfödda barnet har registrerats.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Peroralt järn – fördelar och nackdelar
Fördelar:
- Lätt att administrera
- Låg kostnad
Nackdelar:
- Absorberas dåligt av tarmen (10–20 procent)
- Långsam och begränsad effekt
- Intag krävs dagligen, ibland flera gånger dagligen
- Minskat upptag vid samtidig inflammation
- Biverkningar från mag–tarmkanalen är vanliga
- Dålig följsamhet
- Överdosering möjlig
Fakta 2. Intravenöst järn – fördelar och nackdelar
Fördelar:
- Snabb effekt
- Ökar snabbt järndepåerna och blodvärdet
- Bra effekt även vid samtidig inflammation
- Få biverkningar från mag–tarmkanalen
- Ett eller få administrationstillfällen
- Bra följsamhet
Nackdelar:
- Medicinsk expertis behövs för administration
- Potentiell risk för hypersensitivitet finns
- Anafylaktoida reaktioner måste kunna åtgärdas på plats
- Lokala reaktioner kan uppkomma
- Dyrare än peroralt järn