Uveit definieras som inflammation i ögats druvhinna och representerar en rad olika tillstånd med olika svårighetsgrad.
Etiologin kan vara infektiös, autoimmun eller idiopatisk.
Om uveit orsakas av systemsjukdom krävs specialistövergränsande samarbete för att ge patienten den bästa behandlingen.
Terapin styrs av etiologi, lokalisation och grad av synhotande inflammation. Om infektion och maskeradsyndrom (såsom malignitet) uteslutits, ges behandling med glukokortikoid följd av immunsuppression vid allvarligare former av uveit.
Prognosen är ofta god, men vid de allvarligare formerna kan synhotande komplikationer uppstå, t ex skador i ögats gula fläck eller synnerv.
Uveit beräknas orsaka 5–20 procent av blindhet i västvärlden och diagnostiseras ofta vid landets ögonkliniker. Tillståndet innebär inflammation i ögats druvhinna, som består av regnbågshinna (iris), strålkropp och åderhinna och är vanligtvis godartat. Omkring 40 procent av fallen är idiopatiska, men i sällsynta fall kan uveit vara första tecknet på allvarlig systemsjukdom. Det kan därför vara av avgörande betydelse att tidigt initiera riktad utredning och bestämma bakomliggande orsak.
Exempel på etiologi är infektioner samt reumatologiska, neurologiska och lungmedicinska sjukdomar. Ett gott samarbete över specialistgränser kan bidra till att rädda patientens syn och adekvat behandla en svår systemsjukdom.
Anatomi och klassifikation
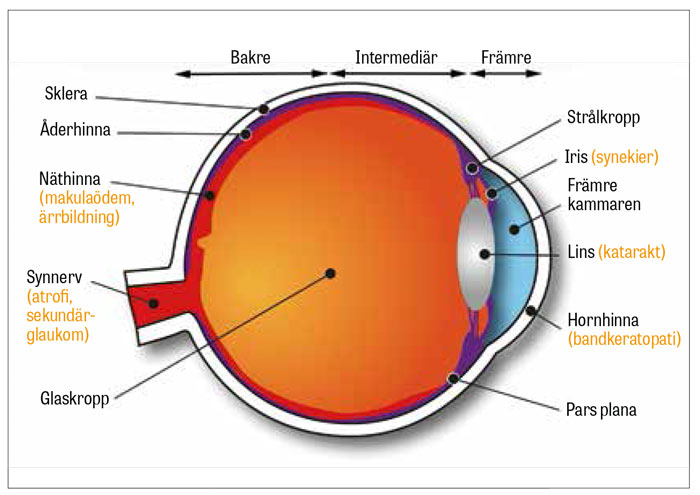
Druvhinnan är ögats mellersta lager, mellan sklera och pigmentepitelet, och utgörs av regnbågshinnan (iris), strålkroppen och åderhinnan (Figur 1). Dessa strukturer står för många av ögats funktioner, såsom anpassning av ögat till rådande ljusförhållanden, produktion av kammarvatten och reglering av linsens brytkraft samt omhändertagande av slaggprodukter och blodförsörjning av pigmenthinnan och näthinnans yttersta skikt.
Uveiter indelas beroende på anatomisk lokalisation och utgör olika typer av inflammation i ögat där allvarlighetsgraden varierar. Främre uveit, iridocyklit, är ofta lindrig och brukar svara bra på lokal behandling, medan bakre uveit är en allvarligare diagnos med större risk för permanent synnedsättning.
Den anatomiska lokalisationen är också vägledande vid utredning, eftersom etiologin varierar beroende på varifrån i druvhinnan inflammationen utgår. Iridocyklit engagerar regnbågshinna och strålkropp, intermediär uveit pars plana och bakre uveit åderhinnan, medan panuveit engagerar samtliga delar (Figur 1) [1].
Huruvida inflammationen är akut eller kronisk påverkar också utredning och handläggning. Akut uveit definieras som duration <3 månader och kronisk >3 månader.
Epidemiologi och demografi
Uveit förekommer oftast i åldern 20–50 år men kan drabba alla åldersgrupper och engagera det ena eller båda ögonen. Incidensen i världen varierar mellan 17 och 52/100 000 invånare/år. Övervägande delen av uveiter, upp till 60 procent, är främre, 10–15 procent är intermediära, 10–30 procent är bakre och 15–40 procent är panuveiter [2].
Demografi är intressant vid utredningen, eftersom ålder, livsstilsfaktorer, ärftlighet, ursprung och omgivande miljö påverkar vilken typ av uveit patienten kan drabbas av. Hos barn med kronisk främre uveit är juvenil idiopatisk artrit en vanlig diagnos. I 20–40 års ålder ses ofta intermediär uveit, med idiopatiskt ursprung eller orsakad av sarkoidos eller MS. Även toxoplasmos påträffas oftare i denna åldersgrupp. Äldre patienter kan drabbas av olika typer av uveit; viktigt att utesluta är sarkoidos och även lymfom. Syfilis och tuberkulos är viktiga differentialdiagnoser som ses allt oftare i Sverige med ökad turism och invandring.
Även etnicitet är av intresse, eftersom uveit i vissa fall har stark koppling till patientens geografiska ursprung, med BehÇets sjukdom i medelhavsområdet som ett exempel. Ärftligt orsakad uveit kan vara inflammation kopplad till HLAB27-associerad sjukdom, inflammatorisk tarmsjukdom och psoriasis.
Symtom och etiologi
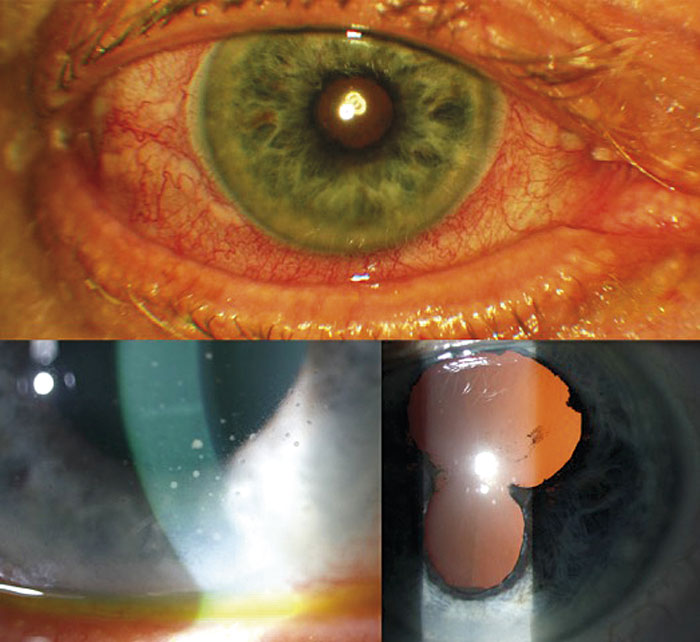
Akut iridocyklit. Akut iridocyklit är den vanligaste formen av främre uveit, och den yttrar sig med plötslig värk och ljuskänslighet, rött tårande öga och diskret synnedsättning samt ibland med smärtsam ackommodation. Tecknen är uttalad rodnad runt hornhinnan (ciliär injektion), ljusväg med celler i främre kammaren och precipitat på hornhinnans endotel (Figur 2). En typisk form är HLAB27-associerad iridocyklit, som ofta är ensidig och recidiverar, den kan drabba växelvis höger och vänster öga och ingår i Bechterews syndrom tillsammans med ankyloserande spondylit.
En viktig etiologi i Norden är sarkoidos, som kan drabba alla delar av ögat. Symtom och tecken är som ovan men med kladdiga precipitat (granulomatös iridocyklit) och tendens till synekier (adherenser mellan regnbågshinna och linsen).
Vanligtvis är akut iridocyklit autoimmun, men kan också orsakas av olika infektioner, t ex herpes.
Kronisk iridocyklit. Kronisk iridocyklit har ett smygande förlopp och symtombilden domineras av dimsyn och irritationskänsla, medan ögat är blekt och värken och ljuskänsligheten uteblir. De lindriga symtomen tillsammans med risken för synhotande komplikationer (glaukom och katarakt) förklarar vikten av ögonscreening hos barn med juvenil idiopatisk artrit, som har hög risk att få kronisk iridocyklit. En betydande del av kroniska iridocykliter är idiopatiska; andra etiologier är herpes och sarkoidos.
En speciell form är Fuchs uveitsyndrom, där inflammationen är lindrig men i många fall kompliceras av katarakt och glaukom.
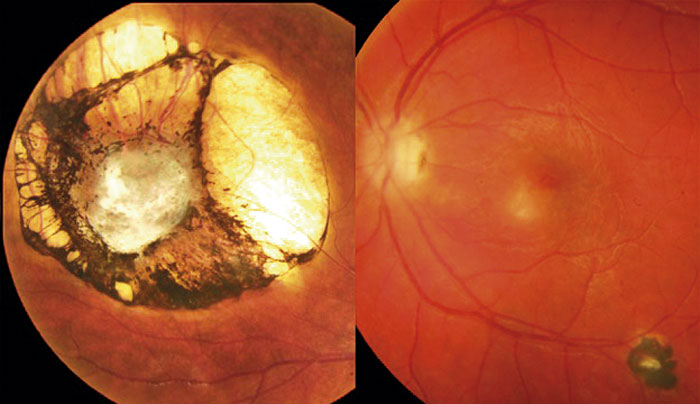
Intermediär uveit. Inflammation av den intermediära druvhinnan leder till inflammatoriska celler och kondensationer i glaskroppen (Figur 3). Patienterna besväras av rörliga skuggor i synfältet på grund av glaskroppsgrumlingar och lätt synnedsättning. Inflammationen kan vara lindrig och icke-behandlingskrävande alternativt uttalad med makulaödem och kärlnybildning som komplikationer.
Intermediär uveit kan vara idiopatisk, t ex den typiska formen som främst drabbar unga män (pars planit). Underliggande systemiska sjukdomar kan vara sarkoidos, MS och borrelios. Maskeradsyndrom, såsom malignitet, kan förekomma.
Bakre uveit. Vid bakre uveit utgår inflammationen från åderhinnan, men den nära förbindelsen med näthinnan gör att denna ofta drabbas (korioretinit), och risken för ärrbildning och synskada är hög. En del infektioner som herpes- och cytomegalovirusinfektion samt toxoplasmos har stark tropism för näthinnan (retinokoroiditer) (Figur 4). Mer sällsynta men ökande infektioner är syfilis och tuberkulos. Dock är etiologin oftare autoimmun.
Många systemsjukdomar kan orsaka koroidit/retinit, såsom sarkoidos och vaskuliter som BehÇets sjukdom, systemisk lupus erythematosus (SLE) och granulomatös polyangit. Den sistnämnda kan även orsaka sklerit (smärtsam inflammation av ögats senhinna).
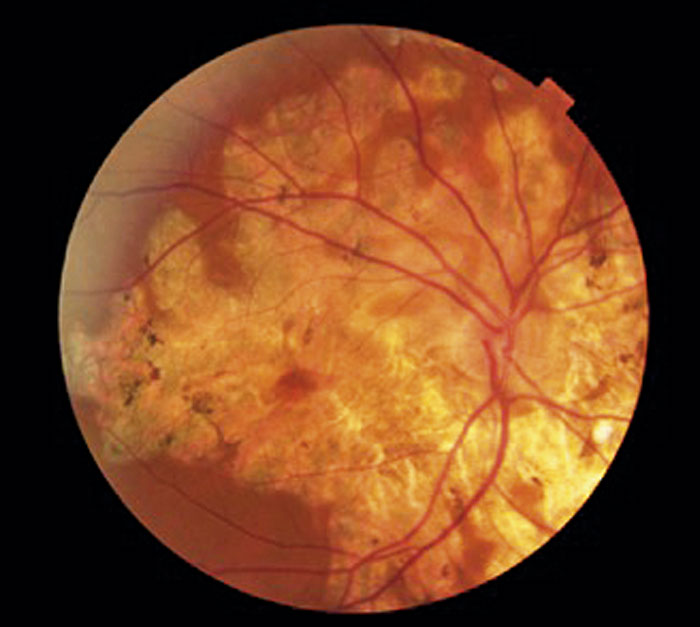
En del former av bakre uveit drabbar endast ögonen, utan associerad systemsjukdom. Exempel på dessa är de s k fläcksjukorna, såsom multifokal koroidit med vitrit. Andra exempel är »birdshot«-korioretinit och serpiginös koroidit (Figur 5). Symtomen består av synnedsättning eller synfältsbortfall, ibland tillsammans med flimmer i synfältet. Skuggor kan förekomma på grund av varierande engagemang av glaskroppen.
Panuveit. Panuveit engagerar hela druvhinnan och kan ge symtom på såväl främre och intermediär som bakre uveit. Inflammationen kan vara allvarlig, och etiologin varierar men liknar den man ser vid intermediär och bakre uveit.
Diagnostik och utredning
Uveit utgör ca 70 olika sjukdomar med gemensamt uttryck, där var och en av dem kan yttra sig på olika sätt. En okomplicerad förstagångsiridocyklit behöver inte utredas, det är först när uveiten engagerar bakre delar, är bilateral eller recidiverande som bakomliggande orsak bör undersökas. Utgångspunkten är en grundlig sjukhistoria syftande till att identifiera riskfaktorer för eller symtom på systemsjukdomar.
Anamnes och klinisk bild vägleder sedan utredningen, som ska vara riktad mot den mest sannolika etiologin. I utredningen ingår ofta allmänna blodprov, inflammationsparametrar, blodserologi, autoantikroppar, HLA, eventuell datortomografiundersökning (DT) av lungor, magnetkameraundersökning (MR) av hjärna samt analys av likvor. Ibland tillkommer oktreotidskintigrafi, PET eller andra specifika undersökningar såväl som remiss till andra specialister som reumatolog, neurolog, infektionsläkare, hudläkare eller barnläkare.
Trots utredning kommer man inte alltid fram till en säker diagnos, och tillståndet benämns då idiopatiskt.
Differentialdiagnoser
Vanliga differentialdiagnoser till främre uveit är andra orsaker till det röda ögat som konjunktivit, främmande kropp, keratit och episklerit/sklerit. Viktigt att tänka på är de karakteristiska fynden vid iridocyklit som ljuskänslighet, perikorneal ciliär injektion, precipitat på hornhinnans endotel och ljusväg (Figur 2).
Vid intermediär och bakre uveit samt panuveit finns »maskeradtillstånd« som utgörs av malignitet, hypoxi eller trauma. Av maligniteter är det bl a retinoblastom (barn) och lymfom (äldre) som kan ge den utredande doktorn en besvärlig utmaning. Vid svår hypoxi i ögat kan inflammatoriska fynd uppstå med ljusväg och utfällning av inflammatoriska celler. Trauma mot ögat framkallar ofta en inflammation, och framför allt intraokulär främmande kropp utgör ett synhotande tillstånd och är viktigt att utesluta vid utredning av uveit.
Prognos och komplikationer
Prognosen för okomplicerad iridocyklit är god, och flertalet fall läker efter några veckors lokal behandling. För de allvarligare intermediära/bakre typerna är prognosen sämre med större risk för permanent synnedsättning.
Komplikationer till uveit redovisas i Figur 1 och utgörs av bl a bandkeratopati (förkalkning i hornhinnan), katarakt och synekier (sammanväxningar) mot linsen. Högt tryck kan vara en följd av pupillblock (på grund av synekier) eller sekundär till lokal och systemisk glukokortikoidbehandling. Permanent synnedsättning orsakas vanligen av långvarig svullnad eller ärrbildning i gula fläcken. Synnervsskada som en följd av högt tryck eller inflammation kan också ge allvarlig synnedsättning. En ovanlig komplikation till uveit är näthinneavlossning.
Behandling
För framgångsrik behandling av uveit är det viktigt att etiologin fastställs. Eventuell bakomliggande infektion måste först behandlas, ibland i samråd med infektionsläkare. Om infektion eller maskeradsyndrom uteslutits, initieras behandling med glukokortikoider. Val av administrationssätt styrs av typ av uveit och allvarlighetsgrad. Även vid infektioner krävs tillägg med glukokortikoid till antiinfektiös terapi för att kontrollera den sekundära inflammation som uppstår.
Iridocyklit behandlas primärt lokalt med glukokortikoid i varierande dos beroende på inflammationens intensitet. Pupillvidgande droppar rekommenderas för att smärtlindra och minska risk för synekier.
Vid intermediär och bakre uveit rekommenderas behandling om synhotande inflammation föreligger, såsom papillödem, makulaödem, kraftiga glaskroppsgrumlingar, vaskulit eller synhotande lesioner nära synnerv eller makula. Som initial behandling ges peroral glukokortikoid med hög initial dos, 0,5–1 mg prednisolon/kg/dag. Som tilläggsterapi, eller vid strikt ensidig inflammation, kan lokala glukokortikoider ges, antingen som injektion runt ögat eller som intraokulär injektion. Vid otillräcklig effekt av glukokortikoid, underhållsdos >7,5 mg prednisolon/dag, eller om behandlingen överstiger 3 månader rekommenderas immunsuppressiv terapi.
Eftersom det saknas prospektiva, randomiserade studier med hög evidensgrad i den begränsade populationen med svårare uveit, sker behandling med immunsuppression utanför godkänd indikation (off-label) baserat på erfarenhet och studier med lägre evidensgrad. Förstahandsval är antimetaboliter som metotrexat eller mykofenolatmofetil. Andra exempel på behandling är ciklosporin, azatioprin och takrolimus.
Vid otillräcklig effekt ges biologiska läkemedel, vanligen blockad av tumörnekrosfaktor (TNF). Framför allt hos barn med svår uveit relaterad till juvenil idiopatisk artrit har detta uppvisat god effekt. En metaanalys har redovisat att ca 80 procent av refraktära uveiter hos vuxna svarar på behandling med TNF-blockad [3].
Konklusion
Uveit definieras som inflammation i ögats druvhinna och representerar en rad olika tillstånd med varierande svårighetsgrad. Följande punkter är viktiga att observera:
- Inflammationens anatomiska lokalisation är avgörande vid utredning, där etiologin kan vara infektiös, autoimmun eller idiopatisk.
- Om uveit orsakas av systemsjukdom krävs specialistövergripande samarbete för att ge patienten den bästa utredningen och behandlingen.
- Behandlingen styrs av etiologi, lokalisation och grad av synhotande inflammation. Om infektion och maskeradsyndrom uteslutits, ges behandling med glukokortikoid följd av immunsuppression vid allvarligare former av uveit.
- Prognosen är ofta god, men vid de allvarligare formerna kan synhotande komplikationer uppstå, t ex skador i ögats gula fläck eller synnerv.
Potentiella bindningar eller jävsförhållanden: Beatrice Bourghardt Peebo har fått föreläsararvode från Novartis AB och Allergan AB samt forskningsbidrag från Bayer AB och Théa Laboratoires. Pierfrancesco Mirabelli har fått föreläsararvode från Novartis AB, Allergan AB och Bayer AB.