Ett nytt nationellt vårdprogram för utredning av adrenala incidentalom har utarbetats. Värdet av adekvat initial radiologisk, klinisk och biokemisk utvärdering poängteras.
Enligt vårdprogrammet förenklas den biokemiska screeningen och kan göras utan urinsamlingar; samtidigt utgår biokemisk 2-årsuppföljning liksom beräkning av kontrastmedelsursköljning (s k washout).
För malignitetsvärdering poängteras värdet av jämförelse med tidigare radiologiska undersökningar.
Adrenala incidentalom <1 cm kräver ingen radiologisk karakteristik eller uppföljning.
För lipidrika adenom (≤10 Hounsfield-enheter) 1–4 cm utgår radiologisk uppföljning.
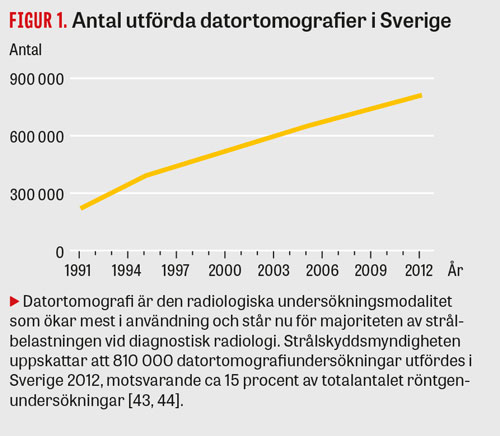
Med ökande användning av datortomografi (DT) (Figur 1) upptäcks allt fler binjuretumörer accidentellt. Begreppet adrenalt incidentalom myntades redan 1982 avseende en förändring i binjuren som upptäcks vid radiologisk undersökning för andra tillstånd utan misstanke om binjurerelaterade sjukdomar [1, 2]. Adrenalt incidentalom är således inte en diagnos utan beskriver endast hur en binjurelesion upptäckts, och den säger ingenting om binjurelesionens karaktär (benign eller malign) eller dess funktion (överproduktion av hormon eller ej). För den enskilde patienten kan bifyndet vara oväntat, men med modern radiologisk diagnostik är bifynd inte ovanliga. Sjukvården bör därför planera för att hantera dessa bifynd på ett säkert och kostnadseffektivt sätt [3].
Det har nu förflutit 20 år sedan Medicinska forskningsrådets (MFR) planeringsgrupp för endokrina buktumörer publicerade de första riktlinjerna på nationell nivå för handläggning av adrenala incidentalom [4]. Sedan dess har mycket ny kunskap tillkommit, varför en uppdatering av riktlinjerna varit angelägen. Många publicerade uppföljningsrekommendationer är mycket omfattande [5], samtidigt som vi vet att många patienter över huvud taget inte får adekvat uppföljning [6, 7].
Nyligen publicerade European Society of Endocrinology (ESE) tillsammans med European Network for the Study of Adrenal Tumors (ENSAT) sina riktlinjer [8]. Det vårdprogram som presenteras här utgår från den svenska Planeringsgruppen för endokrina buktumörer. I arbetet med vårdprogrammet har målet varit att harmonisera detta med de europeiska riktlinjerna samt förenkla utredning och uppföljning och minimera strålbelastning och risk för kontrastmedelsbiverkningar.
Prevalens av adrenala incidentalom
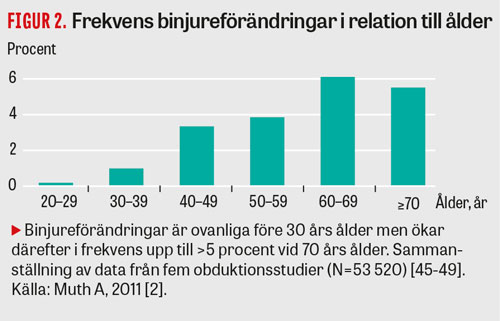
Adrenala incidentalom rapporteras i 0,4 procent till 5 procent i DT-undersökta populationer [7, 9-11]. I den kartläggning som gjordes i Västsverige under 2000-talet beskrevs adrenala incidentalom i 0,9 procent av originalutlåtanden från gjorda DT-undersökningar. Systematisk eftergranskning av DT utförda i klinisk rutin i samma population visade dock binjureförändringar hos 4,5 procent, och variationen mellan sjukhus var 0–7 procent [6]. I obduktionsstudier är binjuretumörer ovanliga före 30 års ålder och ökar därefter i frekvens upp till 6–7 procent vid 70 års ålder (Figur 2).
Den stora variationen i rapporterad frekvens adrenala incidentalom kan bero på skillnader i sammansättning av undersökta grupper, varierande definition av vad som radiologiskt betraktas som normal respektive patologisk binjure och den enskilde radiologens bedömning av fyndets kliniska relevans.
Låg frekvens operationskrävande tumörer
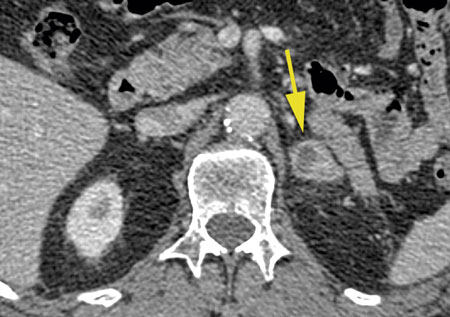
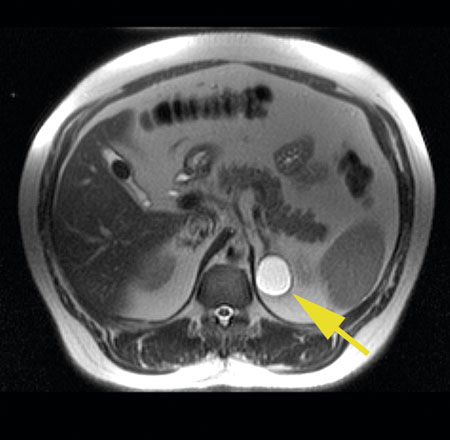
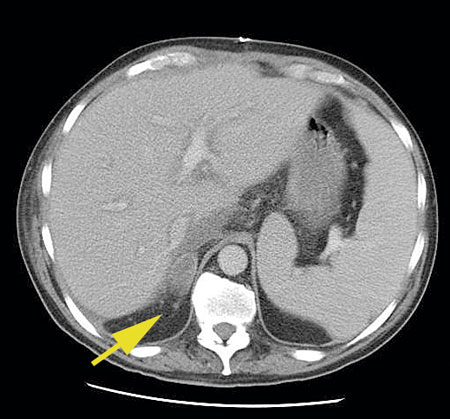
I publicerade studier av adrenala incidentalom finner man i 71–97 procent av fallen godartade, icke-hormonproducerande binjurebarksadenom, cystor och myelolipom. Därutöver finns en rad olika differentialdiagnoser rapporterade där de viktigaste är aldosteron- eller kortisolproducerande adenom, feokromocytom, binjureblödning, metastaser till binjuren och primär binjurebarkscancer (Figur 3–8) [9, 12-15].
I en tidig svensk studie som drevs av dåvarande Medicinska forskningsrådets planeringsgrupp för endokrina buktumörer (MFR-studien) inkluderades 381 patienter mellan 1996 och 2001. Av dessa patienter opererades 24 procent vid detektion eller under första årens uppföljning; 3,4 procent hade elakartade och 5,4 procent hormonproducerande tumörer [13, 16].
Senare svenska studier talar dock för låg frekvens av operationskrävande tumörer hos patienter med adrenala incidentalom. I den prospektiva Västsvenska binjureincidentalomstudien skedde inklusionen direkt vid detektion på röntgenavdelningen, och 226 patienter med adrenalt incidentalom följdes upp. Av dessa blev 15 (6,6 procent) opererade pågrund av misstanke om hormonproducerande (n = 7) eller elakartad (n = 8) tumör [17]. I en studie från Södra sjukvårdsregionen undersöktes 228 patienter med adrenalt incidentalom utan känd malignitet, varav 16 patienter (7,0 procent) opererades på misstanke om hormonproducerande eller elakartad tumör [18].
Risk för malignitet över tid vid adrenalt incidentalom
Uppföljning av patienter med adrenalt incidentalom har setts som en möjlighet att finna och behandla isolerad binjurebarkscancer eller isolerad binjuremetastas. Malign utveckling av ett adrenalt incidentalom över tid är mycket ovanlig, och endast enstaka fall av elakartade tumörer som upptäckts under uppföljning har rapporterats [14, 19, 20]. Inte i någon av de två svenska prospektiva studierna [17, 18] fann man någon primär binjuremalignitet, vilket står i tydlig kontrast till litteraturen där binjurebarkscancer (i selekterade material) anges i upp till 4,7 procent av adrenala incidentalom [12].
Binjurebarkscancer är en ovanlig cancerform med en incidens i Sverige på 1–2 fall/miljon invånare/år. Binjurebarkscancer är ofta spridd vid diagnos och har då en mycket dålig prognos. Möjlighet till bot finns om cancern upptäcks då den fortfarande är lokaliserad och kan avlägsnas kirurgiskt. Om uppföljning av adrenalt incidentalom vore effektiv för att förbättra prognosen för binjurebarkscancer skulle man, med ökad användning av DT, förvänta sig 1) ökad upptäckt (stigande incidens) och/eller 2) tidigare upptäckt (vid lägre stadium) och därmed 3) förbättrad prognos. Incidensen binjurebarkscancer i Sverige har dock varit konstant sedan 1970-talet [21].
I en analys av 4 275 patienter med binjurebarkscancer från den amerikanska SEER-databasen 1985–2007 sågs ingen tendens till minskad tumörstorlek, förändring av tumörstadium eller förbättrad prognos över tid [22]. I MFR-studien [13, 16] diagnostiserades 2,6 procent av patienterna med binjurebarkscancer vid inklusion. Inget ytterligare fall har diagnostiserats under 10–16 års uppföljning (till och med 2011) [opubl data]. Det finns således ingen evidens för att ökad användning av radiologisk diagnostik och uppföljning av adrenala incidentalom upptäcker behandlingsbar binjurebarkscancer. Det har uppskattats att risken för binjurebarkscancer i själva verket är <1 på 10 000 för en accidentellt upptäckt expansivitet <6 cm i diameter [23].
Isolerad binjuremetastas som orsak till adrenala incidentalom hos patienter utan känd primärtumör har i fyra stora studier omfattande 3 066 patienter rapporterats i 0–0,2 procent, samtliga >6 cm i storlek [11, 17, 18, 24]. Prevalensen av maligna förändringar vid isolerat adrenalt incidentalom hos patienter utan känd cancer och som dessutom genomgått DT-undersökning utan påvisad extraadrenal malignitet torde alltså vara mycket låg.
Risk för hormonöverproduktion i binjuren över tid
I två prospektiva [17, 18] samt två retrospektiva [25, 26] svenska studier kunde samtliga patienter med behandlingskrävande binjuretumörer upptäckas vid första undersökningen, och uppföljning ökade inte sensitiviteten. Flera uppföljningstudier av adrenala incidentalom har också visat att patienter som fick sin diagnos under uppföljning hade avvikande hormonprofil redan vid inklusionsbesöket [26]. Detta understryker vikten av en noggrann primär hormonell utvärdering.
Utredning av patienter med adrenalt incidentalom
När ett adrenalt incidentalom upptäcks bör radiologen rekommendera utredning enligt nationellt eller lokalt vårdprogram. Utredningen syftar till att identifiera och behandla patienter med elakartade eller hormonproducerande tumörer. Utöver klinisk bild används radiologisk karakteristik för att värdera malignitetsrisk och biokemisk screening för att värdera hormonöverproduktion. Handläggningen bör individualiseras med beaktande bl a av patientens önskemål, ålder, allmäntillstånd och förekomst av andra komplicerande sjukdomar (Figur 9) (http://sfek.se/documents/Adrenala_incidentalom_%20Nationella_%20rekommendationer_for_kliniker.pdf).
Utifrån lokala förutsättningar kan basal utredning av patienter med adrenalt incidentalom bedrivas inom primärvård med stöd av lokal internmedicinsk/endokrinologisk klinik vid avvikande utredningsresultat, alternativt direkt av endokrinolog/internmedicinare.
Malignitetsvärdering med radiologisk karakteristik
Radiologisk karakterisering av binjureförändringen syftar i första hand till att detektera/utesluta binjurebarkscancer eller metastas från en tidigare inte känd malignitet. Parametrar som ska bedömas är storlek, avgränsning mot omgivande vävnader och tumörens inre struktur.
Storlek är en etablerad riskfaktor för malignitet vid adrenalt incidentalom, med ökad risk vid större tumörer [27, 28]. Om binjureförändringen är >4 cm i största diameter på ett transaxialt tvärsnitt är kirurgisk excision grundregeln, såvida förändringen inte har ett utseende typiskt för godartade lesioner som lipidrikt adenom, myelolipom eller tunnväggiga cystor.
Oskarp avgränsning mot omgivningen eller heterogen intern struktur som tecken på nekros, blödning eller cystisk degeneration är också fynd som talar för malignitet eller feokromocytom.
Binjuretumörens karakteristik över tid är också vägledande, eftersom elakartade binjuretumörer växer snabbare än adenom. Inte sällan kan man hos patienter med adrenalt incidentalom återfinna binjureförändringen på tidigare radiologiska undersökningar. Om den då är oförändrad över tid (>6 månader) talar det starkt för att den är godartad, oavsett karakteristika i övrigt (Figur 9). Biopsi av binjureförändringen tillför sällan något [29] och har ingen plats i primärutredningen av adrenalt incidentalom.
Majoriteten av binjurebarksadenom skiljer sig från andra tumörer i binjurarna genom ett högt intracellulärt lipidinnehåll. Halten lipider i tumören är omvänt proportionell till attenueringen vid DT [30], och attenuering (mätt i Hounsfield-enheter, HU) <10 HU vid DT, oavsett om intravenöst kontrastmedel givits eller ej, har en sensitivitet och specificitet på 65–71 procent respektive 98–99 procent för att detektera ett lipidrikt barkadenom [31, 32].
I en nyligen publicerad systematisk översikt av radiologiska metoder accepterades endast två studier på patienter med adrenalt incidentalom utan känd malignitet för värdering av tröskelvärdet 10 HU [33]. Man fann att ett värde >10 HU hade hög sensitivitet för att upptäcka maligna förändringar (100 procent; 95 procents konfidensintervall 91–100 procent). Baserat på detta blev den europeiska rekommendationen [8] att ≤10 HU hos en binjureförändring med hög säkerhet utesluter malign genes, varför ingen ytterligare radiologisk kontroll behövs. I gruppen adrenala incidentalom ≤10 HU kan man även återfinna cystor, myelolipom (innehåller makroskopiskt fett) och gamla hematom (Figur 3–8). Attenueringsmätning baserad på extraktion av virtuella icke-kontrastbilder från en DT-undersökning utförd med intravenös kontrastförstärkning och dubbelenergiteknik har begränsad evidens [34].
Magnetresonanstomografi (MRT) med utnyttjande av signalförändringen i och ur fas vid s k kemisk skiftteknik för bedömning av lipidinnehållet har ansetts ge jämförbara resultat med DT utan kontrastmedel för att skilja lipidrika adenom från andra binjureförändringar [35], men detta har ifrågasatts [8, 33]. I motsats till DT kan lipidinnehållet inte bestämmas med absoluta mätvärden vid MRT, vilket ger utrymme för mer subjektiv tolkning.
Cirka 30 procent av barkadenomen är lipidfattiga [35] och kan inte skiljas från elakartade lesioner. För att differentiera mellan benign och malign förändring har DT med intravenöst kontrastmedel och analys av kontrastmedelsursköljning (s k washout) använts [35], men evidensen för detta är mycket begränsad och baserad på studier av låg kvalitet [33]. Det rekommenderas därför att en homogen välavgränsad binjureförändring som mäter >10 HU vid DT utan intravenöst kontrastmedel enbart storlekskontrolleras med DT (utan kontrast) eller MRT efter 6–12 månader [8]. Om primärundersökningen är en DT med intravenöst kontrastmedel där nativ serie saknas, rekommenderas förnyad undersökning utan intravenöst kontrastmedel. Den kan göras tidigt (<1 månad) eller efter 6 månader, beroende på klinisk situation och lokala förutsättningar (Figur 9).
Radiologiska rekommendationer
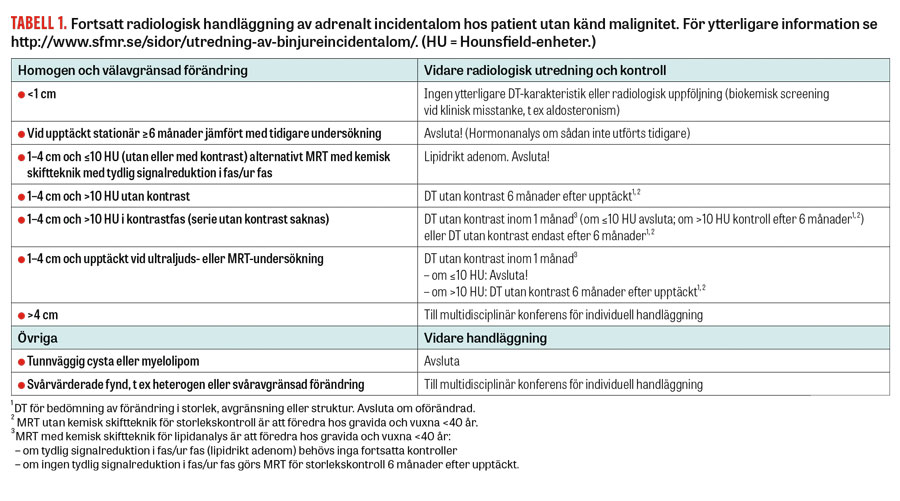
Mot bakgrund av ovanstående resonemang och de nya europeiska riktlinjerna har de svenska rekommendationerna nu reviderats och sammanfattas i Tabell 1. För detaljerade radiologiska anvisningar se http://www.sfmr.se/sidor/utredning-av-binjureincidentalom/.
Hormonproducerande? Klinisk och biokemisk värdering
Vid fynd av adrenalt incidentalom ingår förutom radiologisk karakteristik även klinisk och biokemisk analys. Anamnes och status tas med avseende på förekomst av hypertoni och tidigare malignitet samt på symtom tydande på överproduktion av bark- och märghormoner. Blodtrycksmätning görs alltid, och en biokemisk screening genomförs (Figur 9). Om denna utfaller normalt är sannolikheten för hormonöverproduktion mycket låg, och patienten behöver inte följas upp med ytterligare biokemisk testning. Om screeningtesten indikerar misstanke om hormonöverproduktion ska patienten handläggas vidare enligt vård-/utredningsprogram för aktuell diagnos för konfirmering eller avslut.
Förekomst av autonom kortisolproduktion undersöks med dexametasonhämningstest över natt, då 1 mg dexametason ges klockan 23–24 och S-/P-kortisol tas på morgonen klockan 8. Ett morgonprov visande kortisol <50 nmol/l efter hämning utesluter hyperkortisolism. Ofullständig hämning är dock vanlig (ca 30–40 procent) utan att hyperkortisolism föreligger. Hög ålder, fetma, snabb metabolisering av dexametason [36] genom induktion av leverenzymer av andra läkemedel, stress och depression är några orsaker.
Subkliniskt Cushingsyndrom är en låggradig autonom kortisolproduktion från binjuretumören eller från flera binjuretumörer utan klara Cushingstigmata. Prevalensen har angetts till 5–30 procent vid adrenalt incidentalom. Subkliniskt Cushingsyndrom är associerat med hypertoni, obesitas, försämrad glukostolerans och ökad förekomst av osteoporosfrakturer [37]. Konsensus saknas om diagnoskriterierna för subkliniskt Cushingsyndrom, och den kliniska betydelsen är omdebatterad. Diagnosen har vanligen baserats på ofullständig hämning efter tillförsel av 1 mg dexametason och 1–2 andra abnormiteter i hypotalamus–hypofys–binjure (HPA)-axeln, såsom låga ACTH-nivåer på morgonen eller stel dygnskurva med relativt förhöjda kortisolnivåer vid midnatt.
Det är rimligt att tänka sig att excision av ett kortisolproducerande adenom vid subkliniskt Cushing-syndrom skulle förbättra metabola parametrar och kardiovaskulär riskprofil, men det har varit svårt att övertygande visa detta [38]. Evidensläget tillåter för närvarande inte generella rekommendationer för handläggning av subkliniskt Cushingsyndrom, utan omhändertagandet får individualiseras.
Feokromocytom är ofta associerade med (paroxysmal) hypertoni, hjärtklappning, huvudvärk, svettningar och blekhet (vasokonstriktion), men asymtomatiska tumörer förekommer. Patienter med obehandlat feokromocytom har ökad kardiovaskulär sjuklighet [39] och dödlighet [40]. Screening för feokromocytom görs med kontroll av nedbrytningsprodukter av katekolaminer (metoxikatekolaminer) i plasma (stickprov) eller urin (dygnsmängd) beroende på vad som finns tillgängligt. Normala värden utesluter sjukdomen. Lätt förhöjda värden är inte ovanligt och motiverar i första hand förnyad provtagning under standardiserade förhållanden samt specialistbedömning.
Aldosteronproducerande barktumörer är i regel <2 cm i diameter och vid adrenalt incidentalom associerade med hypertoni och/eller hypokalemi. Om hypertoni och/eller hypokalemi föreligger rekommenderas screening med aldosteron/reninkvot. Denna kan utföras som ett stickprov efter korrektion av hypokalemi. Observera att de flesta antihypertensiva läkemedel kan påverka kvoten uppåt och nedåt, varför detta måste vägas in vid tolkningen [41]. Aldosteronantagonister och kaliumsparande diuretika som amilorid bör vara utsatta minst 4–6 veckor före testning. Eftersom gränserna för aldosteron/reninkvot är metodberoende bör varje sjukvårdsregion ange egna referensområden.
Binjureexpansivitet hos patienter med känd malignitet
Binjureexpansivitet hos patienter med känd malignitet inkluderas inte i definitionen av adrenalt incidentalom, men upptäcks inte sällan vid utredning av cancerpatienter och förtjänar därför en kort kommentar. Godartade barkadenom är inte ovanliga hos patienter med extraadrenal cancer. Noggrann utredning av binjureförändringen kan för dessa patienter vara viktig, speciellt om den är det enda tecknet på möjlig spridd sjukdom. I den Västsvenska binjureincidentalomstudien utgjordes 74 procent av binjuretumörer hos patienter med tidigare behandlad malignitet av godartade barkadenom. Motsvarande siffra för patienter som var under utredning eller behandling för lokaliserad malignitet var 53 procent, och vid disseminerad malignitet var binjuretumören benign hos 25 procent av patienterna [42]. Fynd av binjuretumör hos en cancerpatient ska således inte med automatik betraktas som metastas.
Hos patienter med anamnes på extraadrenal malignitet fann man i en systematisk översikt inkluderande fem studier att 7 procent av adrenala metastaser hade en attenuering ≤10 HU [33]. Storleken hos dessa förändringar framgår inte, och inte heller om det var välavgränsade expansiviteter med homogen intern struktur eller om den låga tätheten var ett resultat av nekros. Baserat på denna systematiska översikt rekommenderar ändå ESE/ENSAT att en homogen välavgränsad binjureförändring som är <4 cm och mäter ≤10 HU hos en patient med extraadrenal malignitet inte behöver följas upp, dvs är liktydig med att det rör sig om ett lipidrikt adenom. De föreslår också att positronemissionstomografi med 18F-fluorodeoxiglukos kombinerat med DT 18F-FDG-PET/DT) bör ersätta all annan radiologisk diagnostik vid utredning av patienter med extraadrenal malignitet och oklar binjureexpansivitet för att bedöma spridning.
Sammanfattning
Adrenala incidentalom är ett vanligt bifynd som kan ses vid ca 5 procent av DT-undersökningar av buken. Majoriteten adrenala incidentalom är icke-hormonproducerande barkadenom, men hormonproducerande tumörer förekommer. Elakartade tumörer är mycket ovanliga hos patienter utan tidigare känd malignitet. Föreliggande rekommendationer för handläggning av patienter med adrenalt incidentalom innebär en avsevärd förenkling jämfört med tidigare [13] och harmonierar med europeiska riktlinjer. Rekommendationerna poängterar värdet av en adekvat initial utredning, där de flesta fynd kan avskrivas och patienter med behandlingskrävande elakartade eller hormonproducerande tumörer identifieras. Vid icke-konklusiva fynd vid DT (vanligtvis attenuering >10 HU) rekommenderas observation i 6 månader för storlekskontroll. I de fall där hormonöverproduktion verifieras eller malignitetsmisstanke föreligger övervägs adrenalektomi.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.