Rosacea är en välstuderad sjukdom som kan medföra svår psykosocial belastning.
De flesta patienter kan skötas i primärvård.
Utvärtes behandling är alltid förstahandsterapi, och byte av preparat ska ske om ingen effekt ses inom cirka 2 månader.
Vid god effekt av lokalbehandlingen behövs oftast fortsatt underhållsbehandling 2–3 gånger/vecka.
I svåra fall kombineras utvärtes terapi med antibiotikabehandling under 2–3 månader.
Vid terapisvikt bör patienten remitteras till hudläkare för isotretinoinbehandling.
För att begränsa antibiotikaanvändningen vid rosacea ska isotretinoinbehandling hos hudläkare övervägas om nytt recidiv sker efter två antibiotikakurer på vardera 2–3 månader.
Rosacea är en oftast kronisk inflammatorisk hudsjukdom med erytem och papulopustler centralt i ansiktet. Det är en av våra folksjukdomar med en förekomst av den papulopustulösa formen på 2–3 procent [1-4]. Sjukdomen brukar debutera i 20–50-årsåldern och är vanligast hos kvinnor. Rosacea påverkar ofta patienternas självförtroende och kan leda till ångest, depression och att socialt exponerande situationer undviks [5–9]. Tetracyklin per os har varit en hörnsten i behandlingen av svårt drabbade, men vi tror att användningen kan minska om lokalterapin skärps och isotretinoin används vid frekventa recidiv i stället för ännu en antibiotikakur.
Rosacea indelas vanligen i 4 kliniska subtyper:
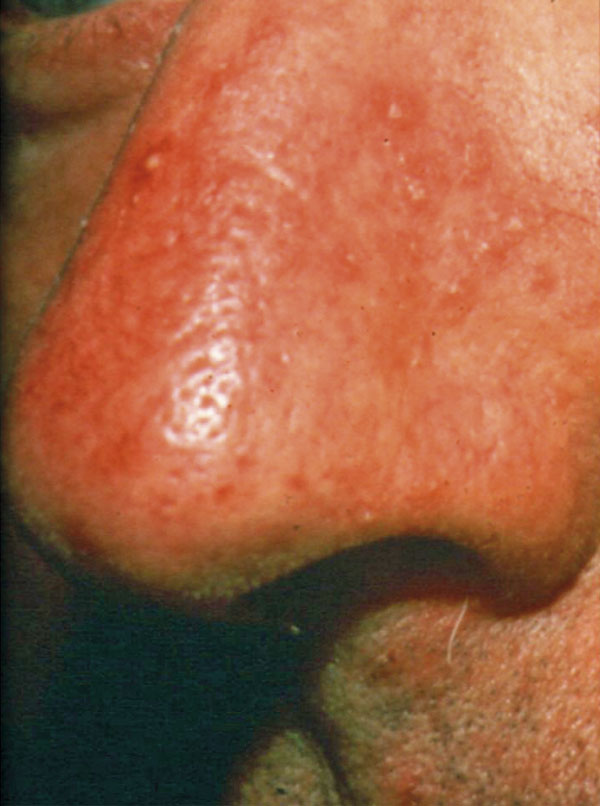
- Subtyp I, erytemato-telangiektatisk rosacea (utgör minst 50 procent), utmärks av periodvisa rodnader och kvarstående erytem centralt i ansiktet och med tiden telangiektasier (Figur 1).
- Subtyp II, papulopustulös rosacea (20–40 procent), karaktäriseras av ett permanent erytem centralt i ansiktet samt papler och/eller pustler som kommer och går (Figur 2).
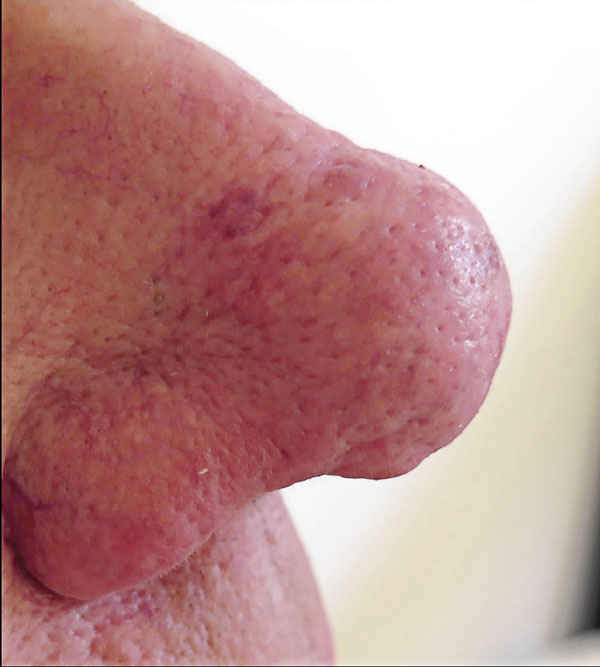
- Subtyp III, rinofyma (1 procent; oftast män), har förstorad näsa med grova porer, talgkörtelhyperplasi och hudfibros (Figur 3).
- Subtyp IV, ögonrosacea (6–50 procent), har inflammation i ögats yttre delar och symtom som torrhetskänsla, rodnade ögonfranskanter, ökad tårvätska och vaglar.
Specialformer som granulomatös, steroidinducerad och fulminant rosacea tas ej upp i denna artikel.
Sjukdomen kan debutera i vilken subtyp som helst, kombinationer är vanliga och det behöver inte ske progress från en typ till en annan.
Diagnosen rosacea är klinisk och baseras på anamnes och status. Differentialdiagnoserna inkluderar akne, seborroiskt eksem, perioral dermatit, lupus erythematosus och kronisk solskada. Stansbiopsi med histologi är inte diagnostisk.
Patogenes
En multifaktoriell etiologi är sannolik, och tvillingstudier talar för att en genetisk predisposition ingår [10]. Patogenesen kan skilja sig mellan de olika subtyperna. Förändringar i det innata immunsystemet och störd neurovaskulär reglering anses vara primära i rosaceas patofysiologi [11]. Det finns ingen djurmodell för rosacea, och flest studier har gjorts på personer med subtyp II.
I rosaceahud har påvisats ökade nivåer av katelicidiner, vilket är en familj av antimikrobiella peptider. Dessutom ses högre aktivitet av två sorters peptidaser: kallikrein (KLK)-5 och matrixmetalloproteas [12]. Dessa ska omvandla ett inaktivt förstadium av katelicidin till den biologiskt aktiva peptiden LL-37, men vid rosacea bildas flera fragment vilka verkar proinflammatoriskt genom bland annat leukocytkemotaxis och kärlnybildning. Orsaken till ökningen av katelicidin och enzymerna i huden anses vara att en särskild receptor på keratinocyternas yta, TLR-2, är överaktiv vid rosacea [13]. Den ingår i ett system av cellytereceptorer som reagerar på bestämda molekylmönster i yttre skadefaktorer, som mikrober och cellskador orsakade av UV-ljus, och därmed initierar det medfödda, ospecifika immunförsvaret. Tetracyklin och azelainsyra avbryter dessa reaktioner, och isotretinoins verkan kan bero på en nedreglering av TLR-2 [14]. Aktiverade mastceller frisätter också mediatorer [15]. Inflammationen engagerar även T- och B-celler, men det adaptiva immunsystemets medverkan i patofysiologin vid rosacea är oklar.
Demodexkvalster (0,1–0,4 mm) finns normalt i ansiktets talgfolliklar och förekommer i högre antal vid rosacea jämfört med hos hudfriska [16]. De äldre topikala läkemedlen metronidazol och azelainsyra har antiinflammatorisk effekt, och varken de eller tetracyklin verkar antiparasitärt. Ivermektin är ett välkänt medel vid parasitsjukdomar, och nyligen har en topikal beredning godkänts för rosacea. Förutom antiparasitär verkan inhiberar ivermektin KLK-5-uttrycket i epidermis och nedreglerar därmed det medfödda immunsystemets påslag vid rosacea [17]. Demodex kan vara en kofaktor i den inflammatoriska kaskaden vid rosacea.
Perioder av rodnad och brännande känsla i huden är vanliga vid rosacea och anses orsakade av en störd neurovaskulär reglering [18]. Det är ett komplicerat nätverk som nu börjat kartläggas med neuropeptider och receptorer på sensoriska nerver, endotelceller och keratinocyter.
Ansiktshuden vid rosacea har en lägre tolerans för tvål, varmt vatten m m, som lätt orsakar stickningar och sveda. En orsak till den defekta hudbarriären är en ökad transepidermal vattenavdunstning med lägre vattenhalt i hornlagret och ett mer alkaliskt pH [19, 20]. Detta har satts i samband med den ökade aktiviteten av epidermala proteaser, särskilt KLK-5, i det innata immunsystemet.
Komorbiditet
Historiskt har patienternas röda ansiktsfärg satts i samband med kraftig överkonsumtion av alkohol, men en epidemiologisk studie fann att alkoholmissbruk inte var vanligare vid rosacea [21]. Depression har däremot en ökad förekomst vid rosacea [22], och risken är nästan 5 gånger högre än i en normalpopulation [21]. Migrän har länge uppfattats vara överrepresenterad vid rosacea, vilket kan tala för en störd vasoreglering. I epidemiologiska studier fann man också en ökad risk för migrän [1, 23–24].
I en serie epidemiologiska studier de senaste åren har förekomsten av inflammatoriska sjukdomar vid rosacea jämförts med kontrollpersoner i en dansk normalbefolkning. Vid rosacea förelåg en ökad relativ risk att insjukna i Parkinsons sjukdom, Alzheimers sjukdom, gliom, diabetes typ 1, MS, celiaki, Crohns sjukdom, ulcerös kolit och reumatoid artrit [25–28]. Studierna medger emellertid ingen slutsats om kausalitet. Kommande undersökningar får utvisa om det föreligger en gemensam patogenes, och de kliniska konsekvenserna är i dag oklara.
Behandlingsstrategi
Botande behandling saknas, och underhållsbehandling är väsentlig för att förebygga försämringsperioder. De psykologiska aspekterna är viktiga liksom att patienten är välinformerad om sjukdomen och behandlingsprinciperna. I USA finns en patientförening, National Rosacea Society, med mycket information på hemsidan (www.rosacea.org).
Försämrande faktorer
Vissa situationer kan ge uppblossande rodnad och utslag. Fakta 1 ger exempel på de vanligaste påverkande faktorerna [29-32].
Råd om hudvård
Skonsam hudvård är väsentligt, och att använda solskyddsmedel med hög faktor [30-31, 33, 34]. Råd om hudvård vid rosacea ges i Fakta 2.
Lokalbehandling av rosacea subtyp I–II
Lokalbehandling är alltid första steget. Rodnaden vid rosacea kan vara vaskulärt eller inflammatoriskt betingad. Vid subtyp I föreligger ofta en lindrig inflammation varför antiinflammatorisk behandling kan prövas. Den kan behöva kompletteras med täckande kosmetika, fysikalisk behandling med laser eller intensivt pulsat ljus, IPL, och brimonidin.
Den papulopustulösa formen, subtyp II, ska alltid lokalbehandlas. En känslig hud blir lätt irriterad. Starta gärna med glesare smörjning en gång varannan dag och öka upp till varje dag efter 1–2 veckor. Tydlig förbättring brukar ses inom fyra veckor, men det kan ta 3–4 månader innan man når full effekt. Kvarstående erytem är vanligt och kan behöva behandlas enligt riktlinjer för subtyp I. Vid otillräcklig effekt bör man byta preparat eftersom de har olika verkningsmekanism. Fortsatt förebyggande behandling några gånger i veckan kan förebygga recidiv [35].
Metronidazol. Metronidazol är en syntetisk antimikrobiell substans som används vid behandling av infektioner orsakade av anaeroba bakterier och protozoer. Substansen verkar också antiinflammatoriskt [36] och är receptfri i topikal beredning. Signifikant minskning av inflammatoriska lesioner har rapporterats i flera kliniska studier vid applikation 1–2 gånger dagligen [37-39].
Azelainsyra. Azelainsyra är en endogent förekommande dikarboxylsyra med antiinflammatoriska egenskaper [40-42]. Effekten är jämförbar med eller bättre än metronidazols [43-45], men kan vara mer irriterande. Azelainsyra 15 procent gel applicerad en gång dagligen har visat sig vara lika effektivt som två gånger dagligen [46].
Ivermektin. Ivermektin reducerar mängden demodexkvalster i talgfolliklar [47]. I kliniska studier gav ivermektin kräm 83 procent minskning av inflammatoriska lesioner jämfört med 73 procent för utvärtes metronidazol. Efter 4 månaders behandling uppkom recidiv efter 115 dagar hos dem som fått ivermektin jämfört med 85 dagar hos dem som getts metronidazol [48–49]. Ivermektin ger lägre frekvens av irritation än azelainsyra [50].
Brimonidin. Ett centralt beläget, kroniskt ansiktserytem är vanligt vid både subtyp I och II även om patienten inte samtidigt har papulopustler. Brimonidin är en selektiv alfa-2-adrenoreceptoragonist som ger vasokonstriktion i ytliga småkärl. Erytemet minskar redan efter 30 minuter och effekten kvarstår i 9–12 timmar [51]. Preparatet är inte subventionerat. Det finns en risk för paradoxal accentuering av erytemet, varför behandlingen ska starta med en mindre mängd gel som successivt ökas efter behandlingssvar och tolerans [52]. Det har ingen effekt på telangiektasier som i stället kan behandlas med laser eller IPL.
Antibiotikabehandling
Vid otillräcklig effekt av lokalbehandlingsmedel eller vid kraftigt inflammatoriska lesioner kombineras lokal och systemisk behandling [45, 53]. Rosacea har sedan 1950-talet [54] behandlats oralt med tetracyklin, där effekten antagits vara antiinflammatorisk [55] och inte antibakteriell. Tetracyklin hämmar till exempel neutrofilens funktion och minskar frisättningen av proinflammatoriska mediatorer.
I dag varar antibiotikabehandlingen ofta 2–3 månader och bör alltid kombineras med lokalterapi, som ska fortsätta efter avslutad systembehandling. Det är vanligt att rodnaden inte försvinner helt. Preparaten kan även ha god effekt på lindrig ögonrosacea. Tetracykliner kan missfärga tänder och är därför kontraindicerade under andra och tredje trimestern av graviditet och under amning.
Det saknas jämförande studier av olika tetracykliners kliniska effekt vid rosacea.
Lymecyklin. Lymecyklin är en prekursor som vid absorption snabbt hydrolyseras till aktivt tetracyklin. Det är ett välbeprövat, effektivt läkemedel med minimal risk för solreaktion och kan intas med måltid. Substansen har inte rosacea som indikation. Starta med fulldos 300 mg × 2 och reducera vid förbättring. Preparatet är subventionerat.
Tetracyklin. Tetracyklin är välbeprövat och effektivt med låg risk för solreaktion, men absorptionen är känslig för samtidigt födointag. Tetracyklin har inte rosacea som indikation. Starta med 500 mg × 2 och reducera vid förbättring. Även tetracyklin är subventionerat.
Doxycyklin. Ett modifierat lågdosdoxycyklin, 40 mg, med indikation rosacea doseras en gång dagligen. Det har samma effekt som 100 mg doxycyklin/dag men färre biverkningar från gastrointestinalkanal och underliv samt mindre risk för solkänslighet [56–57]. I en 18-månadersstudie påvisades ingen uppkomst av resistens hos tarmens dominerande bakterieflora, men det kan inte uteslutas vid långtidsanvändning [58]. Doxycyklin får ej tas med mjölk eller mejeriprodukter och är inte subventionerat.
Makrolider. Makrolider har inte rosacea som indikation och används numera sällan. De har använts vid intolerans, allergi eller utebliven effekt av tetracyklin och vid graviditet efter vecka 20. Makrolider rekommenderas inte på grund av risk för resistensutveckling och ska endast förskrivas undantagsvis.
Isotretinoin vid papulopustulös rosacea
Isotretinoin är en naturlig metabolit till vitamin A. Ämnet har använts i drygt 30 år för akne och är i farmakologisk dosering det enda orala läkemedel som kan inducera en långvarig remission eller läkning av svår acne vulgaris. Rosacea är inte en godkänd indikation för isotretinoin, men den kraftiga antiinflammatoriska effekten gjorde att det tidigt prövades vid terapiresistent papulopustulös rosacea. Doser på 0,5–1 mg/kg/dag (som ges vid akne) har god effekt på inflammatoriska lesioner, men patienter med rosacea är oftast i 20–50-årsåldern och får mer besvär av keilit, torr hud och ögonirritation (och flera har också inslag av ögonrosacea) än yngre personer som behandlas för akne. Risken för recidiv är större än vid aknebehandling, redan några månader efter avslutad behandling [53].
De senaste 20 åren har intresset varit stort för att i stället pröva lågdosbehandling med isotretinoin vid rosacea när konventionell behandling med lokala medel och oralt tetracyklin inte varit framgångsrikt.
Två randomiserade dubbelblindade studier av papulopustulös rosacea har publicerats [59-60], vilka visade att isotretinoin 0,3 mg/kg/dag i 12 veckor respektive 0,25 mg/kg/dag i 16 veckor var signifikant effektivare än placebo och något effektivare än doxycyklin (100 mg/dag i 2 veckor, sedan 50 mg/dag). Med dessa doser var hud- och slemhinnebiverkningar lindrigare. I den senare studien följdes patienterna 4 månader efter avslutad behandling; 58 procent fick recidiv efter mediantid 15 veckor. Patienterna ska monitoreras enligt riktlinjerna för aknebehandling.
Rodnaden vid skov av rosacea, som är mest uttalad centralt i ansiktet, minskar allteftersom inflammationen viker under isotretinoinbehandlingen, men försvinner inte helt.
Enstaka patienter med täta recidiv efter 3–4 månaders isotretinoinbehandling har fått lågdos–långtidsbehandling. Resultat finns från retrospektiva fallserier, men prospektiva randomiserade studier som visar effekt och säkerhet saknas [61].
Färglaser och IPL
Pulsad färglaser (585–595 nm) är effektiv mot telangiektasier och reducerar den diffusa rodnaden [62]. IPL (intensivt pulsat ljus) är polykromatiskt ljus, och vid rosacea används 510–590 nm. I en studie hade det ungefär samma effekt som färglaser beträffande erytem och telangiektasier [63]. Båda terapimetoderna kan också ha en viss reducerande verkan på de inflammatoriska akneiforma lesionerna [63-64]. Observera att kraftigt inflammerad hud först ska lugnas med antiinflammatorisk behandling för att undvika irritation.
För att uppnå gott resultat är det viktigt att behandlingarna utförs eller övervakas av läkare med stor erfarenhet. Flera behandlingar fordras för optimal effekt, och de finansieras inte av offentliga medel. Övergående purpura kan uppkomma, medan hyperpigmentering är ovanlig vid hudtyp 1–3, som dominerar i Norden.
Behandling av rinofyma
Vid stora besvär kan koldioxidlaser eller kirurgi användas. Det kosmetiska resultatet blir ofta gott [65].
Behandling av ögonrosacea
Vid lindriga besvär av blefarit/konjunktivit rekommenderas ögonlockshygien (t ex badda med varma kompresser, tvätta ögonlockskanter med milt babyschampo och smörja med mjukgörande ögonsalva), tårersättningsmedel och solglasögon. Patienten ska remitteras till ögonspecialist vid misstanke om korneaskada eller försämrad syn.
Tetracyklinbehandling av hudsymtomen vid rosacea har ofta en god effekt på ögonbesvären [66].
Behandling av rodnadsattacker vid rosacea
Detta är svårbehandlat, men betablockerare kan prövas [67].
Vårdnivå
Diagnostik och lokalbehandling samt systembehandling med tetracyklin kan oftast skötas av allmänläkare. Remiss till dermatolog skrivs vid oklar diagnos, vid otillfredsställande terapisvar trots att behandlingsriktlinjer följts, vid upprepade förskrivningar av tetracyklin, förslagsvis totalt högst under 6 månader, samt vid rinofyma.
Remiss skickas till ögonläkare vid misstanke om keratit och vid otillräcklig effekt efter 2–3 månaders systembehandling av ögonsymtom kopplade till rosaceabild i huden.
Diskussion
Rosacea är en av de vanligaste inflammatoriska hudsjukdomarna, och lokalisationen av rodnad och utslag mitt i ansiktet kan ge stora problem. I dag hänvisas patienter med rosacea ofta till primärvården för lokal- och antibiotikabehandling, och då kommer hudläkaren in först när behandlingen sviktar.
Behandlingen ska självklart individualiseras efter den kliniska bilden och påverkan av livskvaliteten. Grundläggande är försiktighet med sol, att undvika triggande/försämrande faktorer som patienten observerat och att följa de allmänna hudråden avseende den störda barriärfunktionen och den lättirriterade huden. Lokalbehandling är basen för behandling, och vid behov adderas tetracyklin.
Tetracykliner har använts i över 60 år mot rosacea, och på grund av sjukdomens kronicitet kan det bli många kurer under en livstid. De har en viktig roll i behandlingen, men en stor nackdel är risken för överväxt av resistenta tarmbakterier och anrikning av resistensgener. Förutom en risk för patienten ökar det risken för resistensutveckling i samhället och miljön.
Vi bedömer att användningen av antibiotika kan minska redan i dag genom att förskrivande läkare i primärvården kontrollerar att lokalterapin har genomförts konsekvent under tillräckligt lång tid och följts av en glesare topikal underhållsbehandling. På detta sätt minskar risken för slentrianmässigt upprepad receptförskrivning av antibiotika.
Isotretinoin har använts mer än 30 år för terapirefraktär rosacea. Det kan bara förskrivas av hudspecialist och är inte godkänt för behandling av rosacea. Förskrivningen sker på läkarens ansvar och baseras på en stor beprövad erfarenhet som också belagts vetenskapligt.
Vi föreslår att isotretinoin ska övervägas vid frekventa recidiv, som annars förväntas svara på antibiotika, för att minska antibiotikaanvändningen och risken för uppkomst av resistenta tarmbakterier. Gränsen föreslås sättas vid sammanlagt högst sex månaders antibiotikabehandling, som vid akne, och därefter skickas remiss till dermatolog för ställningstagande till isotretinoinbehandling. Det är i motsvarighet med riktlinjerna för behandlingen av svår akne, som kan ge livslång remission. Däremot kan rosacea recidivera en tid efter isotretinoinbehandling. Räcker det inte med de allmänna råden och en ny period med lokalt medel så kan isotretinoinbehandlingen upprepas.
Detta kommer att medföra en bredare förskrivning utanför godkänd indikation och kan behöva underställas Läkemedelsverkets värdering och följas upp. Det är viktigt att en korrekt och ansvarsfull förskrivning inkluderar säkerhetsuppföljning liknande den vid akne och att misstänkta biverkningar anmäls. Läkemedelsmyndighetens antikonceptionskrav måste följas.
De senaste årens forskning om innata immunsystemets roll i patogenesen ger hopp om nya angreppspunkter för terapin [68].
Potentiella bindningar eller jävsförhållanden: Håkan Mobacken har haft arvoderade uppdrag för läkemedelsbolag som saluför receptbelagda läkemedel mot rosacea: Bayer, Galderma, Janssen-Cilag, Leo Pharma och Roche. Mats Berg har haft arvoderade uppdrag för läkemedelsbolag som saluför receptbelagda läkemedel mot rosacea: Actavis, Bayer, Galderma, Leo Pharma och Roche. Författarna har ingått i en multidisciplinär arbetsgrupp för rosacea som möjliggjorts med stöd från, men oberoende av, Galderma. Företaget har inte medverkat i artikelns innehåll.
Fakta 1. Exempel på försämrande faktorer
- Sol, värme, köld, temperaturväxling, blåst
- Alkohol
- Heta drycker, starkt kryddad mat
- Stress
- Kortisonpreparat
Fakta 2. Råd om hudvård
- Tvätta ansiktet med vatten eller mild rengöringslotion.
- Mjukgörande krämer ökar effekten av övrig behandling.
- Undvik irriterande tvål, peelingprodukter och uttorkande hudvårdsmedel.
- Kamouflerande kosmetika, till exempel gröntonade produkter, kan dölja rodnad.
- Använd solskyddskrämer med hög solskyddsfaktor: 30–50.
- Solglasögon vid ögonsymtom.