Långvarig trötthet och värk (ME/CFS och fibromyalgi) drabbar ett par procent av den vuxna befolkningen.
Trots aktuell SBU-rapport är kunskapsläget bland läkare mycket bristfälligt.
Graden av inflammation förklarar tröttheten vid båda tillstånden.
PEM (post-exertional malaise) är typiskt för båda tillstånden.
Fördjupad kunskap om PEM redovisas.
Kunskapsläget uppdateras med fokus på inflammation.
Inflammation och PEM särskiljer ME/CFS och fibromyalgi från utmattningssyndrom.
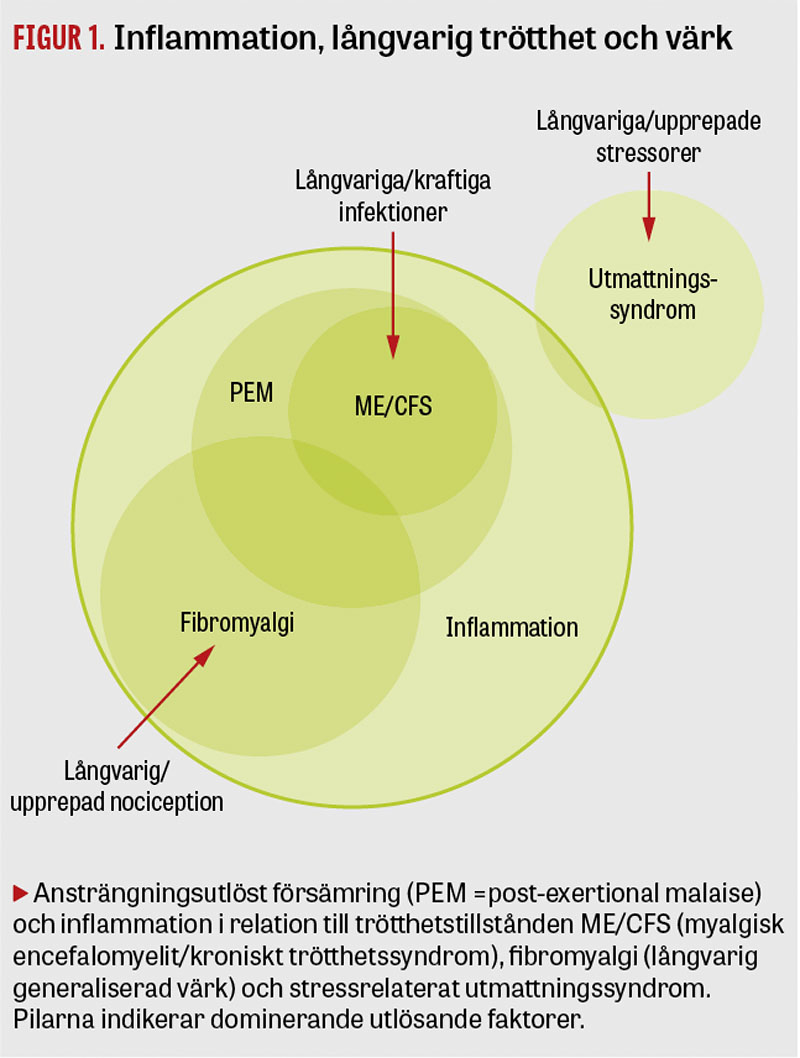
Förekomsten av ansträngningsutlöst försämring och inflammation särskiljer trötthetstillstånden myalgisk encefalomyelit/kroniskt trötthetssyndrom, fibromyalgi och utmattningssyndrom.
Inledning
Långdragen trötthet är en mycket vanlig orsak till att patienter söker primärvården. Differentialdiagnostisk utredning kan identifiera behandlingsbara orsaker såsom infektioner, tumörer, systemsjukdomar (till exempel diabetes, hormonell rubbning) samt strukturella skador i hjärnan (till exempel stroke, trauma, MS). Hos upp emot tio procent av patienterna i primärvården utfaller somatiska undersökningar normalt [1]. Patienter med psykiska sjukdomar och långvarig värk handikappas också av trötthet. Aktuell forskning har visat hur inflammation påverkar strukturer i hjärnan som gör att vi känner trötthet och brist på fysisk och psykisk ork [2].
Ett problem med både forskning och klinisk bedömning kring trötthet som symtom är att begrepp som trötthet och fatigue saknar specificitet och operationella definitioner. Begreppet trötthet kan omfatta allt från nedsatt fysisk funktionsförmåga (till exempel vid hjärtsvikt eller anemi) till patologisk sömnighet och specifika sömnstörningar. Trötthet är därför ett vanligt symtom vid många sinsemellan mycket olika sjukdomar. Det är viktigt att både forskningsmässigt och kliniskt söka specificera trötthetssymtom, till exempel att skilja mellan sömnighet och trötthet, trötthet och uttröttbarhet och mental respektive fysisk uttröttbarhet [2]. Andra faktorer att ta hänsyn till är variation över tid, utlösande eller lindrande faktorer samt samvariation med andra symtom.
Syfte
Vi vill i denna artikel uppdatera kunskapsläget om vilken betydelse inflammationsaktivering kan ha för att förstå och differentiera mellan de olika trötthetstillstånden ME/CSF (myalgisk encefalomyelit och kroniskt trötthetssyndrom), fibromyalgi (generaliserat smärtsyndrom) och stressrelaterat utmattningssyndrom.
Inflammation
Inflammation och trötthet. Akut inflammation inducerar psykologiska och beteendemässiga symtom som ett led i kroppens försvar mot identifierade hot (mikrober, kemikalier, kroppsskada, somatiska sjukdomar). Dominerande symtom är trötthet, feber, ökat sömnbehov, nedsatt koncentrationsförmåga, nedstämdhet samt minskad lust till sociala interaktioner. Symtomen induceras av ökad aktivitet av proinflammatoriska cytokiner, framför allt IL-1β, IL-6 samt TNF-α som produceras av aktiverade immunceller [3]. Responsen är adaptiv, men om hotbilden är kraftig och långvarig kan den immunologiska aktiveringen dröja kvar och bli dysfunktionell med kvarstående symtom [4]. Sjukdomsbilden domineras då av trötthet och nedstämdhet [5]. Trötthetsskapande inflammation förekommer vid många olika somatiska sjukdomstillstånd såsom tumörsjukdomar [6], autoimmuna sjukdomar [7] och efter traumatisk hjärnskada [8].
Inflammation och smärta/värk. Fibromyalgi definieras som ett långvarigt generaliserat smärttillstånd i hela kroppen [9]. I en systematisk litteraturöversikt omfattande 294 referenser redovisades aktuellt kunskapsläge [10]. En viktig mekanism vid långvarig smärta är central sensitisering som vidmakthålls av neurogen inflammation (både i periferin och i hjärnan) med förhöjda nivåer av proinflammatoriska cytokiner. Beroende på vilka inflammatoriska markörer som studerats har resultaten varierat mellan olika studier. Därför användes en panel av 92 inflammationsrelaterade proteiner i en explorativ studie där 17 kvinnor med fibromyalgi jämfördes med friska matchade kontroller, och tydliga skillnader påvisades [11]. En annan studie visade att graden av neurogen inflammation minskat ett år efter att patienter med fibromyalgi genomgått ett multimodalt smärtrehabiliteringsprogram [12]. En svensk forskargrupp visualiserade aktiverade gliaceller i hjärnan som markör för neurogen inflammation vid fibromyalgi [13], och en japansk studie påvisade ökad mikrogliaaktivering i hjärnan hos patienter med ME/CFS [14].
Inflammation och muskelarbete. Idrottsmän kan drabbas av trötthetstillstånd (så kallat överträningssyndrom), och proinflammatoriska cytokiner kan bidra till tröttheten. En studie har visat att hårt arbetande muskler bildar IL-6, som signalerar till hjärnans stresssystem (sympatikus och HPA-axel) att energi behöver mobiliseras. Samtidigt aktiveras också mikroglia och cytokiner i hjärnan [15].
Inflammation och ansträngningsutlöst försämring. PEM (post-exertional malaise; ansträngningsutlöst försämring) definieras enligt National Institutes of Health/Centers for Disease Control and Prevention (NIH/CDC) som en abnorm respons på minimal fysisk eller kognitiv ansträngning som karakteriseras av uppblossande sjukdomssymtom (framför allt förlamande trötthet), brist på uthållighet och lång återhämtningsperiod (>24 tim) [16]. Tröttheten kan vara generell eller muskulär/fysisk [17]. I en systematisk litteraturöversikt beskrevs hur immunologisk respons på ansträngning var förändrad hos patienter med ME/CFS [18]. Några välgjorda studier har jämfört metabol funktion hos patienter med PEM och kontroller [19, 20]. Sammanfattningsvis visade dessa studier minskad cellulär förmåga till energiproduktion.
Fenomenet PEM (ansträngningsutlöst försämring)baseras på anamnesen. PEM är inte exklusivt för ME/CFS utan är vanligt också vid fibromyalgi [22]. Patienter med MS (multipel skleros) försämras också påtagligt av fysisk ansträngning. I en pilotstudie fick sju patienter med MS, tio patienter med ME/CSF samt friska kontroller under två dagar genomföra ett standardiserat arbetsprov på cykel [24]. Ansträngningsgrad, syreupptag med mera mättes, och båda patientgrupperna uppvisade liknande typ och grad av ansträngningsutlöst försämring. Ytterligare studier med fler deltagare behövs, men metoden visade hur försämring kunde kvantifieras med objektiva data.
I en studie besvarade 700 patienter med ME/CFS olika frågeformulär, och faktoranalys visade att reaktionen på ansträngning består av två huvudkomponenter: generell trötthet respektive muskeltrötthet. De 5 procent som inte hade specifika muskelbesvär var betydligt mindre påverkade av sjukdomen [25]. Nämnda studie, som visade att muskelarbete kan inducera inflammatorisk aktivitet både i muskel och hjärna, ger ledtrådar till en av mekanismerna bakom PEM [15].
Inflammation och ME/CFS. PEM (ansträngningsutlöst försämring) är nödvändig för att tillståndet ska uppfylla kriterierna för ME/CFS [26]. Trötthetstillståndet debuterar oftast efter en akut infektion [26], vilket också bekräftades i en aktuell och omfattande kunskapssammanställning [27]. Som utlösande agens har ett stort antal olika virus föreslagits [27]. Mängden av föreslagna agens visar på en multifaktoriell immunaktivering som sedan övergår i ett kroniskt inflammatoriskt tillstånd [28]. Samma symtombild skulle också kunna initieras av bakteriella infektioner trots att bakterierna har försvunnit [29]. En tysk studie har rapporterat förhöjd nivå av autoantikroppar riktade mot beta-adrenerga och muskarina receptorer hos patienter med ME/CFS [30]. En hypotes som framförts är att infektioner hos sårbara personer kan initiera specifika autoimmuna reaktioner mot organeller som är involverade i den aeroba energiproduktionen vilket orsakar ME/CFS [31].
Många herpesvirus med neurotropa och genominkorporerande egenskaper har, tillsammans med nedsatt funktion av NK-celler och defekt bildning av minnesceller hos värden, fått förklara immunförsvarets oförmåga att göra sig av med virus [32]. En aktuell svensk studie visade dock inga tecken på ökad förekomst av herpesvirusinfektioner hos ME/CFS-patienter jämfört med kontroller, även om vissa skillnader i immunitet kunde detekteras [33]. Välgjorda studier under de sista 20 åren har påvisat en mycket brokig bild av specifika immunologiska störningar hos individen i samspelet infektion/inflammation. En förklaring till detta kan vara att sammanställningarna baserats på en mycket heterogen grupp av patienter (med eller utan PEM), där endast en del patienter uppfyllde de aktuella kriterierna för ME/CFS [26]. I två studier inkluderades bara patienter som uppfyllde Kanadakriterierna för ME/CFS [34,35]. Den första studien omfattade 53 patienter och visade statistiskt signifikant samband mellan grad av inflammation (β-NGF) och trötthet. I den andra studien jämfördes 15 patienter med friska kontroller med magnetisk resonansspektroskopi, som visade statistiskt signifikant förhöjd inflammatorisk aktivitet (cytokiner) i hela hjärnan. Inflammationen var kraftigast i gördelvindlingen (gyrus cinguli anterior), en struktur av stor betydelse för både trötthet och neurogen smärta [2].
Inflammation och utmattningssyndrom. Runt millennieskiftet observerades både utomlands och i Sverige att många personer som arbetade i vård och skola drabbats av trötthetstillstånd. I Sverige formulerades 2003 kriterier för diagnosen stressrelaterat utmattningssyndrom [36] (se Fakta 1). Tidigare studier indikerade att långvarig stress också orsakade immunologiska förändringar, medan andra studier inte visat påverkan av cytokiner [37, 38]. Dominerande symtom är påtaglig brist på psykisk energi och ett brett spektrum av psykiska och somatiska symtom. Ansträngningsutlöst försämring med fysiska symtom hör inte till bilden av utmattningssyndrom.
Inflammation vid olika trötthetstillstånd. Aktuell kunskap visar att ökning av proinflammatoriska cytokiner i hjärnan är gemensamt för både ME/CSF och fibromyalgi. Från ett stort antal studier finns evidens för ett tydligt samband mellan nivå av proinflammatoriska cytokiner (grad av inflammation) och grad av »sickness behaviour« (allmänna sjukdomssymtom) med trötthet som dominerande symtom [3, 39]. I en svensk placebokontrollerad studie behandlades 100 kvinnor med långvarig trötthet och värk under sex månader med stafylokocktoxin, vilket medförde en statistiskt signifikant minskning av framför allt trötthet/fatigue [40]. En möjlig förklaring till detta skulle kunna vara att toxinet inducerade en sekundär nedreglering av den kroniska inflammation som orsakade trötthet och värk.
SBU-rapport om ME/CFS. På uppdrag av Socialstyrelsen granskade SBU kunskapsläget kring ME/CSF och publicerade i december 2018 rapporten »Myalgisk encefalomyelit och kroniskt trötthetssyndrom« [41]. I rapporten skrevs att »vid myalgisk encefalomyelit (ME) och kroniskt trötthetssyndrom (CFS) förekommersåväl autonoma som kognitiva och immunologiska symtom. Symtomen förvärras av fysisk eller mental ansträngning och försämring ska kvarstå mer än 24 timmar efteråt (post-exertional malaise, PEM)«.
Det saknas diagnostiska test eller biomarkörer för att fastställa diagnosen ME/CFS på individnivå. I stället används kliniska kriterier för att ställa diagnos, när andra kroppsliga eller psykiska orsaker till symtomen har uteslutits. Ett tjugotal definitioner eller kriterier finns beskrivna i litteraturen [42]. Mest använda är Fukudakriterierna från 1994 [43], men många patienter med utmattningssyndrom, fibromyalgi eller depression skulle också kunna diagnostiseras med ME/CFS om dessa kriterier används. Vid ett konsensusmöte i Vancouver 2003 formulerades mer specifika diagnostiska kriterier för ME/CFS, de så kallade Kanadakriterierna [26,44]. Till skillnad från tidigare kriterier är ansträngningsutlöst försämring (PEM) ett obligatoriskt symtom i Kanadakriterierna. Studier från England och Australien har visat att ungefär hälften av patienter som i primärvården fått diagnosen ME/CFS uppfyllde Fukudakriterierna, men betydligt färre uppfyllde Kanadakriteriernas krav för diagnos [41].
Diagnostik av olika trötthetstillstånd i relation till inflammation. I Fakta 1 redovisas aktuella diagnostiska kriterier för de aktuella tre trötthetstillstånden [41]. Tidigare använda kriterier för ME/CFS inkluderade att tillståndet skulle ha föregåtts av en kraftig infektion. I aktuella kriterier krävs »avsevärd smärta i leder, muskler eller huvudvärk av ny typ eller svårighetsgrad«, medan föregående infektion är vanligt men inte obligat [26]. I en systematisk litteraturöversikt konstaterades att fysiskt eller psykiskt trauma vanligtvis föregår debuten av fibromyalgi [48].
Stress aktiverar inflammation i hjärnan och förvärrar alla trötthetstillstånd, varför inventering av stressorer är viktig. Utmattningssyndrom och fibromyalgi är klart mer vanligt förekommande tillstånd än ME/CFS. Utmattningssyndrom orsakas av upprepad/långvarig stress, ofta i kombination med tillstötande sömnrubbning eller förlust av förmåga till fysisk aktivitet. Om det i anamnesen finns många eller upprepade nociceptiva trauman ökar risken för att patienten utöver trötthet har ett långdraget smärttillstånd, och då blir diagnosen fibromyalgi. Om tröttheten debuterat i relation till en långdragen eller kraftig infektion och innefattar PEM blir diagnosen ME/CSF. Figur 1 illustrerar hur de tre trötthetstillstånden relaterar till inflammation respektive förekomst av PEM. En del patienter uppfyller kriterierna för både ME/CSF och fibromyalgi [46].
Erfarenhetsbaserade behandlingar och prognos av trötthetstillstånd med PEM. Många läkare har bristande kunskap om både klinik, diagnostik och behandling av fibromyalgi och stressrelaterat utmattningssyndrom. Villrådigheten är ännu större om vad som döljer sig bakom begreppet ME/CFS. Detta innebär att mötet med vården i dessa fall ofta skapar frustration hos både patient och läkare.
I SBU-rapporten [41] konstaterades att publicerade studier av ME/CSF har använt olika diagnostiska kriterier, vilket förklarar divergerande resultat både vad gäller sjukdomsmekanismer och resultatet av behandlingar. Det saknas större studier av patienter som uppfyller Kanadakriterierna (invalidiserande trötthet och PEM) där resultatet av olika behandlingar följts upp systematiskt. Därför kunde rapporten inte presentera evidensbaserade behandlingsråd. I stället hänvisade man till resultaten från en meta-analys av kvalitativa studier [49]. Författarna identifierade fyra hinder som skulle kunna öka förståelsen för hur personer med ME/CFS upplevt den handläggning och bemötande de fått: 1) Både patienter och läkare har ett strikt biomedicinskt synsätt på ME/CFS. Läkarna drog slutsatsen att det inte fanns någon »verklig« sjukdom eftersom det inte fanns identifierbar patologi. 2) Dålig kommunikation mellan patient och läkare. En orsak till det var att läkarna kunde känna sig otillfredsställda över att inte kunna ge en biomedicinsk diagnos och tillhörande behandling och därför försökte avlägsna sig från patienten. 3) Läkarna upplevde att de inte hade fått tillräcklig utbildning om ME/CFS och att de hade en negativ, stereotyp bild av att de som drabbas av ME/CFS var hypokondriker, omotiverade eller svåra att hjälpa. 4) ME/CFS har låg status och patienterna fick därmed låg prioritet inom vården.
Vår egen erfarenhet är att när patienter med långvarig trötthet/värk, tillsammans med ansträngningsutlöst försämring (PEM), träffar läkare som förstår och bejakar deras besvär så skapas förutsättning för att bryta onda cirklar av frustration och stress som annars leder till ökade besvär. En stabil läkarkontakt skapar tillit och ger möjlighet till individualiserad symtomlindrande behandling och individualiserat stöd till patienten att hantera sin sjukdom. Detta undanröjer de hinder för rehabilitering och tillfrisknade som beskrivs i föregående stycke. Paramedicinska insatser av till exempel arbetsterapeut, fysioterapeut, psykolog och kurator är ofta av avgörande betydelse.
Många patienter med ME/CFS har långvariga funktionsnedsättningar som ofta förvärras av ansträngning. Även om funktionsförmågan inte kan förbättras genom behandling eller rehabilitering kan oftast symtomen lindras och livskvaliteten samt aktivitetsförmågan öka genom indivuellt inriktade insatser. En långtidsuppföljning från Australien av 418 ungdomar med ME/CFS visade att tidig diagnos, empatiska och kunniga läkare, individuellt upplagda »sjävhanteringsstrategier« (»self-management-strategies«), hjälp i kontakter med skola och kontinuerligt stöd upplevdes som avgörande för måendet och förmågan att klara av situationen Efter fem år var 38 procent friska, och efter tio år var 68 procent friska [50].
I väntan på evidensbaserade specifika behandlingar vill vi hänvisa till generella råd från Region Stockholm kring bedömning, utredning och behandling av fibromyalgi, utmattningssyndrom och ME/CFS (http://viss.nu/Handlaggning/Vardprogram/Nervsystemet-och-smarta/ME-CFS-Kroniskt-trotthetssyndrom/).
Efter ett seminarium anordnat av NIH i april 2019 sammanfattades flera aktuella forskningsprojekt kring mekanismer vid ME/CFS [51]. Klart är att det behövs mer och bättre forskning om ME/CFS, där diagnosen baseras på strikta och specifika diagnostiska kriterier. SBU-rapporten lyfte fram behovet av specialiserade mottagningar som kan åstadkomma longitudinella studier av väldefinierade patientgrupper och också omsätta aktuell forskning i klinisk praktik [41].
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Beskrivning av kriterier för ME/CFS, fibromyalgi och utmattningssyndrom [41]
ME/CFS (Prevalens 0,1 procent) [42, 45]
Diagnostiska kriterier [26]:
A. Oförklarlig och ihållande svår fysisk och mental utmattning som leder till avsevärd minskning av aktivitetsnivån.
B. Ansträngningsutlöst försämring (PEM) som »vanligen« pågår mer än 24 timmar.
C. Sömnstörningar eller sömn som inte leder till återhämtning.
D. Avsevärd smärta i leder, muskler eller huvudvärk av ny typ eller svårighetsgrad.
E. Minst två kognitiva eller neurologiska symtom, till exempel nedsatt koncentration eller minne, förvirring, känslighet för ljud och ljus, muskelsvaghet.
F. Minst ett symtom från två av nedanstående kategorier:
- Autonomt (till exempel ortostatisk intolerans, illamående, IBS)
- Neuroendokrint (till exempel temperaturkänslighet, viktförändring, stresskänslighet)
- Immunologiskt (ömma lymfknutor, sårig hals, överkänslighet för mat, kemikalier etc.)
G. Symtomen måste ha pågått under minst 6 månader i följd.
Fibromyalgi (Prevalens 2 procent) [46]
Diagnostiska kriterier [9]:
A. Widespread pain index (WPI) ≥7 poäng och Symptom severity scale (SSS) ≥5 poäng, eller WPI 4–6 och SSS ≥9.
B. Förekomst av generell smärta, definierad som smärta i minst 4 av 5 regioner.
C. Symtom har varit närvarande på en liknande nivå i minst 3 månader.
D. En diagnos av fibromyalgi är giltig oavsett andra diagnoser. En diagnos av fibromyalgi utesluter inte förekomsten av andra sjukdomar
Utmattningssyndrom (Prevalens 13 procent) [47]
Diagnostiska kriterier [36]:
A. Fysiska och psykiska symtom på utmattning under minst 2 veckor. Symtomen har utvecklats till följd av en eller flera identifierbara stressfaktorer vilka har förelegat under minst 6 månader.
B. Påtaglig brist på psykisk energi, vilket visar sig i minskad företagsamhet, minskad uthållighet eller förlängd återhämtningstid i samband med psykisk belastning.
C. Minst fyra av följande symtom har förelegat i stort sett varje dag under samma tvåveckorsperiod:
- Koncentrationssvårigheter eller minnesstörning.
- Påtagligt nedsatt förmåga att hantera krav eller att göra saker under tidspress.
- Känslomässig labilitet eller irritabilitet.
- Sömnstörning.
- Påtaglig kroppslig svaghet eller uttröttbarhet.
- Fysiska symtom såsom värk, bröstsmärtor, hjärtklappning, mag–tarmbesvär, yrsel eller ljudkänslighet.
D. Symtomen orsakar ett kliniskt signifikant lidande eller försämrad funktion i arbete, socialt eller i andra viktiga avseenden.
E. Beror ej på direkta fysiologiska effekter av någon substans eller någon somatisk sjukdom/skada (till exempel infektionssjukdom).
(uppdaterad 2020-12-04)