Den prehospitala akutsjukvården har stora utmaningar.
Genom introduktionen av vård på rätt vårdnivå har patientsäkerheten hamnat i fokus.
Behovet av beslutsstöd är stort.
Ett kvalitetsregister för den prehospitala akutsjukvården har introducerats.
Startskottet för modern prehospital akutsjukvård blev en artikel från Belfast 1967 med titeln »A mobile intensive care unit in the management of myocardial infarction«. Här visades att 6 av 10 patienter med hjärtstopp utanför sjukhus kunde räddas till livet [1]. Mobila akutvårdsenheter introducerades. I Sverige var det kardiologen Stig Holmberg som byggde upp en mobil akutvårdsenhet i Göteborg tillsammans med intensivvårdsläkaren Carl-Gustav Dunér. Stig Holmberg och Bertil Wennerblom evidensbaserade på 1970-talet den mobila hjärtinfarktenheten. I en randomiserad studie lottade larmoperatören patienter, vid misstänkt hjärtinfarkt, till prehospital vård av en sjuksköterska med tillgång till läkemedel och defibrillator eller till vård utan ovanstående. Man kunde visa en sänkt 5-årsdödlighet [2].
Sedan dess har kompetensutvecklingen bland ambulanspersonalen successivt ökat i Sverige, och 2005 tillkom ett direktiv att varje ambulans skulle bemannas med en sjuksköterska. I dag har majoriteten av dessa en 1-årig magisterutbildning i prehospital akutsjukvård. Inom ett fåtal organisationer finns även tillgång till läkarbemannade enheter.
På grund av en åldrande befolkning och att allt fler ringer 112 har trycket ökat på ambulanssjukvården. Samtidigt har det visats att många patienter som ringer 112 saknar behov av akutsjukhusvårdens resurser [3]. Detta har resulterat i begreppet »vård på rätt vårdnivå« [4].
Många patienter erbjuds i dag vård på exempelvis en vårdcentral eller ges råd om egenvård i hemmet. Samtidigt har den prehospitala vårdkedjan som kräver sjukhusvårdens resurser vidareutvecklats genom »snabbspår«. Patienter med misstänkt hjärtinfarkt transporteras direkt till angiografilaboratorium eller hjärtinfarktavdelning, vid misstänkt stroke sker transport direkt till datortomografi alternativt till strokeavdelning och vid misstänkt höftskada sker transport till röntgen och direkt till avdelning vid bekräftad fraktur. Betydelsen av dessa snabbspår har kartlagts [5-7]. Tidsvinsterna från larm till undersökning, behandling eller inläggning på vårdavdelning på sjukhus varierar från ca 15 minuter upp till flera timmar. Ovanstående har ökat kravet på ambulanssjuksköterskans kompetens och aktualiserat behovet av beslutsstöd.
Plötsliga oväntade hjärtstopp
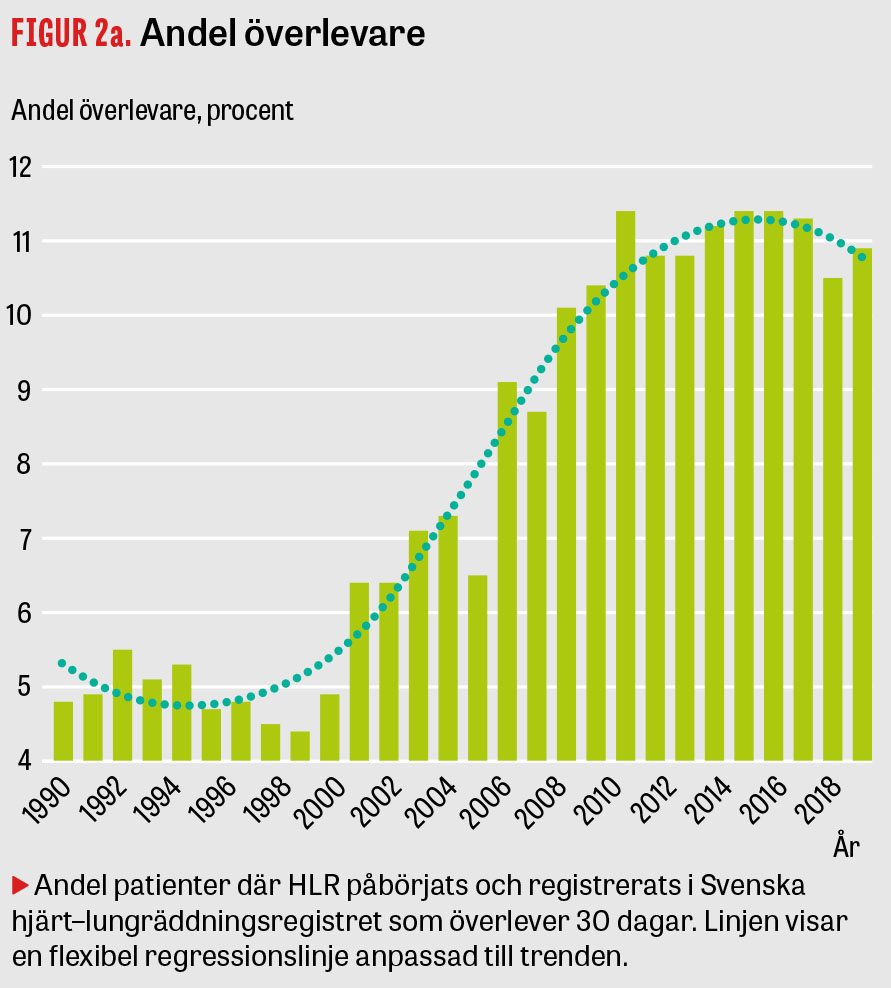
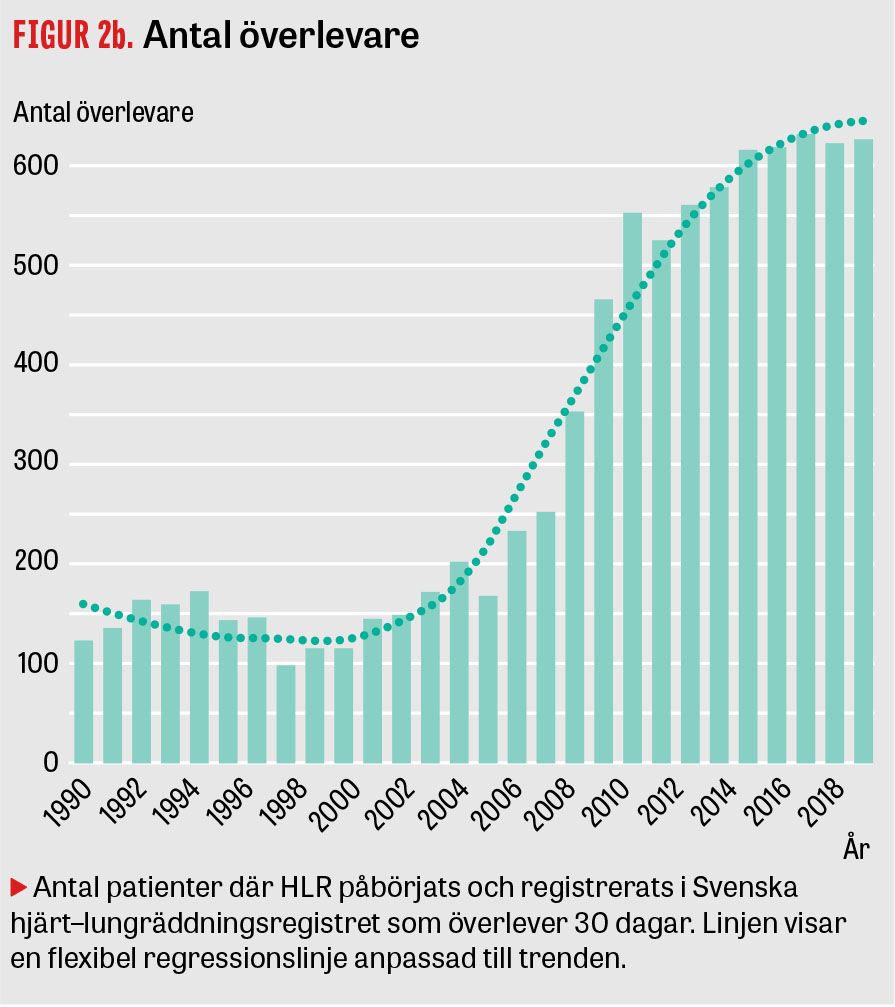
Svenska hjärt–lungräddningsregistret (SHLRR) startades 1990 och är ett av ca 120 nationella kvalitetsregister som får stöd av Sveriges Kommuner och regioner (SKR). Härigenom har betydelsen av tidsfaktorn, dvs tid från hjärtstopp till larm [8], start av HLR [9] och defibrillering [10] kartlagts. Dessutom har man visat hur tiden från hjärtstopp till larm samt till påbörjan av HLR minskat [11]. Men tiden från hjärtstopp till defibrillering har inte förändrats nämnvärt [12]. Alarmerande är att ambulansens responstid har ökat (Figur 1). Hade responstiden legat kvar på samma nivåer som tidigare så hade ytterligare flera hundra liv kunnat räddas [13]. Genom registret ges en återkoppling till folkrörelsen »HLR i Sverige« om antalet rapporterade räddade liv [12] (Figur 2). Den ökade överlevnaden beror sannolikt på fler HLR-ingripanden före ambulansens ankomst. Samtidigt har rekryteringen av sms-livräddare visats öka tidiga HLR-ingripanden [14]. Kontrollerade studier har också belyst andra faktorers betydelse. Rekommendationen att HLR-instruktioner från larmcentralen till outbildade vittnen enbart ska inkludera bröstkompressioner grundas på en randomiserad svensk studie [15]. Mekaniska bröstkompressioner [16], transnasal kylning av hjärnan [17] och passivt benlyft [18] har utvärderats men inte visats öka överlevnaden. Läkemedel såsom vasopressin [19] och trombolytika [20] har studerats med neutralt resultat. Däremot har en omfattande studie från England visat att adrenalin, som givits när den initiala behandlingen var resultatlös, ökade överlevnaden till 30 dagar från 2,4 procent till 3,2 procent. Antalet överlevare med god cerebral funktion ökade dock inte [21]. En svensk studie har visat att tid till defibrillering blir kortare och överlevnaden till 30 dagar ökar vid samtidig utlarmning av ambulans och räddningstjänst/polis jämfört med enbart ambulans [22].
Tidig bedömning och triagering
Omstruktureringen av ambulanssjukvården ökar kraven på den tidiga bedömningen. Patienter som inte behöver sjukhusvård måste identifieras, samtidigt som detta inte får ske på bekostnad av försenad behandling av tidskänsliga tillstånd. Till sin hjälp i bedömningen har ambulanssjuksköterskan ett beslutsstöd.
Ett beslutstöd som används inom flertalet ambulansorganisationer är RETTS-A (Rapid emergency triage and treatment system for adults). RETTS anger tillståndets allvarlighetsgrad med en färg som baseras på avvikande vitalparametrar och kliniska tecken/symtom på sjukdom [23]. Systemet har utvärderats prehospitalt utifrån ambulanssjuksköterskans bedömning med RETTS-A ställd i relation till om det enligt slutdiagnos förelåg ett tidskänsligt tillstånd eller avvikande vitalparametrar. Sensitiviteten var 81 procent och specificiteten 64 procent med övertriage på 36 procent och undertriage på 19 procent. Den diagnostiska tillförlitligheten var 69 procent sett till andel fall som klassificerades som sant positiva och sant negativa [24]. Vid jämförelse av RETTS-A och NEWS (National early warning score), som används prehospitalt internationellt, visade RETTS-A på en högre sensitivitet avseende tidskänsliga tillstånd [24]. Styrkan med RETTS-A prehospitalt är dess förmåga att upptäcka potentiellt allvarliga tillstånd genom kliniska tecken/symtom där vitalparametrar inte avviker. Det saknas kontrollerade studier som jämför ambulanssjuksköterskans bedömning med RETTS-A.
Forskning kring prehospitala bedömningar är i sin begynnelsefas. Vad som innefattas i begreppet »tidskänsligt tillstånd« är inte klarlagt [25]. Men möjligheten att identifiera vissa tidskänsliga diagnosgrupper redan på plats har belysts. Det är svårt att identifiera sepsis och aortadissektion [26, 27]. Träffsäkerheten vid TIA/stroke är betydligt högre [28]. Men vid TIA/strokediagnos har det även visats att 3–4 procent inte når sjukhus med ambulans efter bedömning på plats, varav många söker för yrsel [29]. Även vid akuta koronara syndrom är träffsäkerheten hög [30]. Här finns hjälpmedel (EKG), och bara registrering av EKG vid bröstsmärta är associererad med en minskad dödlighet [31]. Men en begränsad andel patienter med bröstsmärtor har ett tidskänsligt tillstånd [32], vilket indikerar behov av beslutsstöd för bedömning till vård på rätt vårdnivå.
Patientsäkerhet
Man har spekulerat om att det största patientsäkerhetshotet i den prehospitala vården är brister i patientbedömningen. Bristande bedömning kan leda till felaktig och utebliven vård [33, 34].
I Sverige har ett prehospitalt patientsäkerhetsprojekt genomförts [35]. Syftet var dels att mäta förekomsten av och orsakerna till avvikande händelser i ambulanssjukvården, dels att jämföra den prehospitala bedömningen med slutdiagnos på sjukhus. Definitionen av en avvikande händelse var antingen en händelse som orsak till vårdskada eller en händelse som skulle kunna leda till en vårdskada. Sammanlagt granskades 1 080 ambulansjournaler med tillhörande sjukhusjournaler. Resultatet påvisade 4,3 avvikande händelser per 100 ambulansuppdrag. De två vanligaste orsakerna till avvikande händelser var avvikelse från standard samt avsaknad av, otillräcklig eller oklar dokumentation. Avvikelse från standard innebär att patienten inte bedömts och/eller behandlats enligt riktlinjer och att detta samtidigt kan leda till försenad och/eller utebliven vård. En subgruppsanalys visade att patienter som bedömts svårt sjuka (prio 1) hade ökad risk för avvikande händelse (16,5 per 100 ambulansuppdrag) [36]. Att de svårast sjuka hade störst risk bekräftas även i internationella studier [37-39]. Man fann också att 12 procent av patienter med tidskänslig slutdiagnos hade en potentiellt felaktig prehospital bedömning [40].
Tidigare har visats att pediatriska patienter löper stor risk för avvikande händelser i den prehospitala vården [41, 42].
Orsaken till den höga andelen avvikande händelser för de kritiskt sjuka vet vi lite om. En tänkbar orsak kan vara fokusering på att lösa problemen med den stora ökningen av mindre sjuka patienter. Detta kan leda till att både utbildning och utveckling för att bedöma och behandla den svårt sjuke patienten har blivit eftersatt.
Mätning och lindring av symtom
Det symtom som utvärderats mest är smärta. Användandet av instrument för att mäta smärtans intensitet har varit begränsat. Det mest använda instrumentet är NRS (Numerical rating scale), där smärtan skattas från 0–10 och 0 betyder smärtfri, medan 10 motsvarar svårast tänkbara smärta. Vid kognitiv nedsättning eller språksvårigheter har andra instrument införts. Ett exempel är BRS (Behaviour rating scale), där smärtan bedöms utifrån kroppsspråk och ansiktsmimik [43].
Prehospital smärtbehandling kan förbättras [44]. Prehospitala smärtlindrande interventioner har begränsad dokumentation. Betablockad vid misstanke om hjärtinfarkt har en viss smärtlindrande effekt [45]. I en studie randomiserades patienter med misstänkt ischemisk bröstsmärta till midazolam + morfin eller enbart morfin. Kombinationen ökade inte smärtlindringen, men lindrade ångest och minskade morfinbehovet [46].
En utbildningsintervention (smärtbehandling och hjärtinfarktvård), där patienterna klusterrandomiserades till vård av sjuksköterska som utbildats eller ej, visade högre morfintillförsel och lägre smärtnivåer vid behandling av vidareutbildad sjuksköterska [47].
Kausalbehandling
Att dokumentera betydelsen av kausal behandling påbörjad före ankomst till sjukhus jämfört med på sjukhus är inte oproblematiskt. Glukostillförsel vid hypoglykemiskt koma eller adrenalin vid anafylaktisk chock förefaller odiskutabelt. Men att dokumentera trombocythämmande läkemedelsbehandling före ankomst till sjukhus är inte lika lätt [48-50]. Att studera effekten av påbörjad behandling 30 minuter tidigare kräver stora patientgrupper för att nå statistisk styrka. I sådana fall kanske patientsäkerhet och rimlighet blir avgörande. Prehospital trombolys har visats öka överlevnaden vid ST-höjningsinfarkt jämfört med trombolytisk behandling påbörjad på sjukhus [51].
Traumavård
En betydande andel av ambulansuppdragen i Sverige avser patienter skadade av yttre våld. Trauma är ett av de vanligaste tillstånden som förorsakar kontakt med ambulans (15 procent) [40].
Högenergitrauma är den vanligaste dödsorsaken i Sverige för unga i åldern 15–44 år och orsakar stort lidande samt stora samhällskostnader. Traumavården har genomgått stora förändringar, och överlevnaden efter svåra olyckor har förbättrats, men stora resurser tas i anspråk [52]. Allvarligt trauma orsakat av trafikolyckor har förbättringspotential, inte minst avseende prehospital identifiering av skademönster och beslut om transport direkt till ett universitetssjukhus [53]. En registerstudie från Svenska traumaregistret indikerar högre 30-dagarsöverlevnad om patienter med de allvarligaste skadorna transporteras direkt till universitetssjukhus [54].
Emellertid är det lågenergitrauma och fallskador (i samma plan) hos äldre personer som orsakar flest sjukhusbesök [55]. För äldre personer över 80 år beror 9 av 10 skador på en fallolycka [56]. Höftfrakturer och skallskador orsakade av fall är de vanligaste dödsorsakerna hos äldre [57]. Allvarliga skador på huvud och halskotpelare vid fall bland äldre har ökat, och cirka 300 000 personer uppsöker varje år specialistvård efter fallskada [58]. Fallskador förväntas även öka i och med en alltmer åldrande befolkning [59].
Nationella utvecklingsprojekt har visat att det finns kunskapsluckor gällande traumaepidemiologin [60]. Kunskapen om trauma behöver öka för att förbättra den prehospitala bedömningen och behandlingen. En bidragande orsak är brist på samordning mellan register som kartlägger olika skador. Ett forskningsprojekt pågår mellan ambulansregistret (Ambureg) och Svenska traumaregistret (Swetrau) för att kartlägga omhändertagandet prehospitalt utifrån skadetyper, allvarlighetsgrad, åtgärder, vårdtider och mortalitet.
Socioekonomi
Låg socioekonomi har vid TIA/stroke visats vara associerad till ökad tid från larm till datortomografi, lägre prehospital identifiering samt lägre grad av prioritering vid bedömningen [61]. Förekomst av hjärtstopp i geografiska områden där invånare har en högre utbildningsnivå har visats vara associerad till en ökad överlevnad [62]. Även den prehospitala vården vid epileptiska kramper indikerar att bättre socioekonomi ger en högre prioritet [63].
Samarbete med akutmottagningen
Under de senaste åren har kontakten mellan ambulanssjukvården och akutmottagningarna förenklats och förbättrats, till exempel genom införande av beslutsstödssystemet RETTS, som används av båda aktörerna för att tala samma språk i vårdens övergångar där patientsäkerhetsrisker kan uppstå. Även själva överrapporteringen är standardiserad enligt kommunikationsmodellen SBAR (situation, bakgrund, aktuellt tillstånd, rekommendation) för att undvika bristfällig rapportering. Även vid icke akuta fall tas telefonkontakt för eventuell direktinläggning på vårdenhet. Det sistnämnda har visats förkorta väntetiderna på akutmottagningen dramatiskt [64]. Utvecklingen av snabbspår och konceptet »vård på rätt vårdnivå« har skett i samarbete med akutmottagningarna, då syftet bland annat har varit att minska belastningen på dessa.
Kopplingen mellan prehospital vård och sjukhusvård
Utöver samarbetet med akutmottagningarna finns i dag en effektiv kommunikation mellan ambulansen och ett flertal aktörer inom slutenvården, såsom strokekoordinator, neurologjour, kardiologjour, sjuksköterska på hjärtinfarktavdelning samt ortopedjour, i syfte att optimera de olika »snabbspår« som skapats för den tidiga vårdkedjan.
Första hjälpen-insatser
Den första länken i den tidiga vårdkedjan är patienten/anhörig. Denna länk är den allra viktigaste för att minska fördröjningstiderna vid exempelvis stroke och hjärtinfarkt [65, 66], men även för tidiga livräddande insatser [9, 67]. Här är också samarbetet mellan vittnet och larmcentralen av stor betydelse för utgången [68].
Aktuell forskning
Dryga 70 doktorsavhandlingar har försvarats inom prehospital akutsjukvård i Sverige.
Ett flertal pågående forskningsprojekt har följande målsättningar:
- att belysa möjligheterna att begränsa tid till behandling av hjärtstopp med bland annat drönare och sms-aktiverade livräddare,
- att utvärdera effekten av att enbart ge bröstkompressioner tidigt vid hjärt–lungräddning,
- att utvärdera prehospitala beslutsstöd vid akuta bröstsmärtor, dyspné, yrsel och buksmärtor,
- att utvärdera betydelsen av biokemiska markörer (prehospitalt laktat och troponin) vid misstanke om sepsis respektive hjärtinfarkt,
- att utvärdera patientsäkerheten i den prehospitala akutsjukvården,
- att kartlägga den prehospitala traumavården.
Framtida beslutsstöd
Beslutsstöd ska utvecklas med hjälp av poängsystem baserade på ålder, kön, aktuell och tidigare sjukhistoria, symtom, kliniska observationer samt biokemiska och andra markörer (EKG). Sådana beslutsstöd är aktuella för testning i den kliniska verksamheten på larmcentralen och på platsen för ambulanssjuksköterskans bedömning. Även maskininlärningsteknik kommer att nyttjas för att skärpa precisionen ytterligare [69]. Tänkbara beslutsstöd har redan presenterats för användning på larmcentralen vid akuta bröstsmärtor [70]. Preliminära data indikerar att artificiell intelligens har en högre sensitivitet för tidig upptäckt av hjärtstopp på larmcentralen jämfört med larmoperatören [71].
Nationellt kvalitetsregister
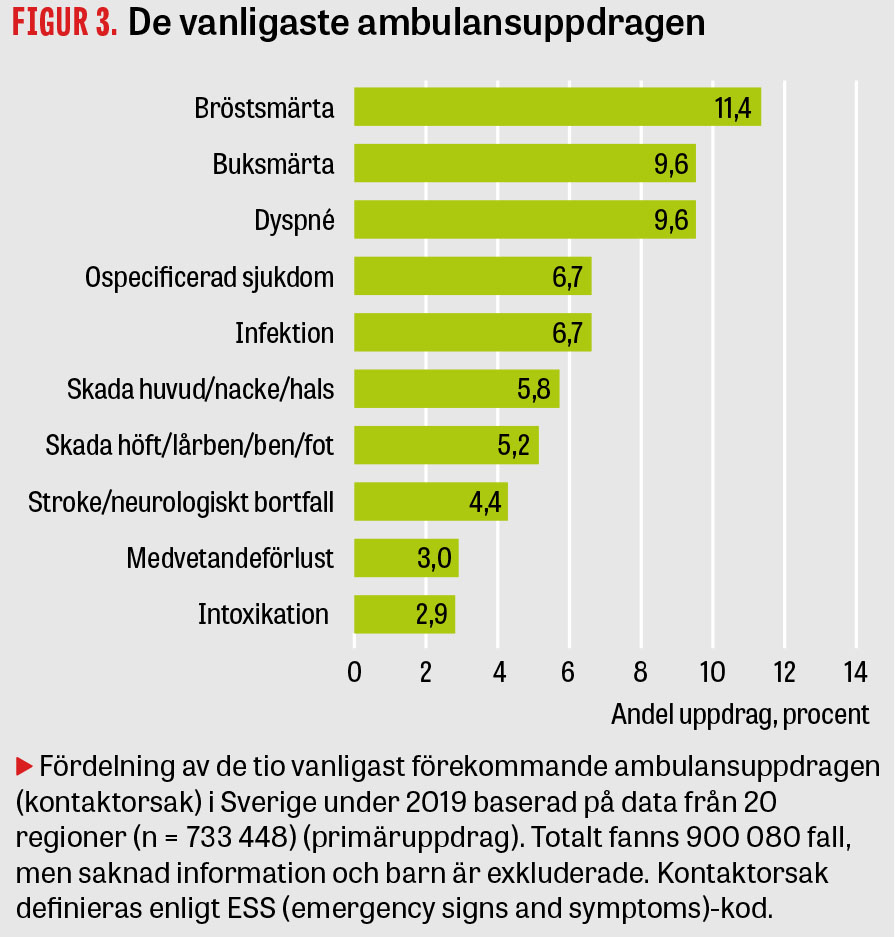
Svensk ambulanssjukvård utför cirka 1 miljon primäruppdrag per år till en kostnad av ungefär 4,5 miljarder kronor. Med undantag för hjärtstopp har det tidigare saknats en kvalitetsuppföljning utifrån ett nationellt perspektiv. Ett nationellt kvalitetsregister för ambulanssjukvård, Ambureg, byggs nu upp i samarbete med Registercentrum Syd. Samtliga ambulansorganisationer lämnar data till registret (Figur 3). Ett antal kvalitetsindikatorer har definierats, och det har kartlagts hur väl dessa rapporteras. En relativt stor spridning ses över landet.
Värdet av framtida samanalyser med akutmottagningens register och även andra register, såväl inom som utanför slutenvården, kan inte nog understrykas. Ambulansregistret måste kopplas till ett facit.
Framtidsvisioner
Omställningen av hälso- och sjukvården i Sverige är ett paradigmskifte som ställer krav på ambulanssjukvården. Enkelbemannade bedömningsbilar har introducerats. Bilarna är bemannade av erfarna sjuksköterskor, och syftet med dessa resurser varierar. En del av enheterna avses att skickas ut i väntan på ambulans och göra en första insats för att förbättra responstider. Andra nyttjas till att bedöma och behandla patienter som bedömts som lågprioriterade av larmcentralen och därigenom också minska belastningen på akutambulanserna. Fokus ligger på att prioritera till rätt vårdnivå. Om patienten bedöms vara i behov av sjukhusvård påbörjas behandling och akutambulans larmas. Är det egenvårdsråd som krävs ges dessa eller hänvisning till primärvård. Om patienten är äldre eller har mer omfattande behov som ej är akuta finns på flera håll i landet möjlighet att kontakta mobila team inriktade på äldre som kan komma på hembesök. Med en åldrande befolkning kommer framtiden att ställa större krav på en alltmer selekterad nära vård.
I Västra Götaland prövas nästa steg, där bilarna kommer att utföra patientnära analyser som sedan skickas till högre medicinsk kompetens för bedömning. Utmaningen är överföring och tolkning av data för att ge rätt stöd till slutenvård, öppenvård eller kommunal hälso- och sjukvård för vidare handläggning. Patientnära analyser som ska testas är blodprovsanalyser samt mobil röntgen och ultraljud. Dagens vårdprocesser kartläggs och utvecklas genom samverkan i workshoppar där slutenvård (akutmottagning, röntgen, ortopedi, geriatrik), primärvård, äldrevård, patienter och kommunal hälso- och sjukvård deltar. Framtiden kan vara att ändra benämningen prehospital vård till »X-tra hospitalvård«.
Läs författarintervju: 4 frågor till Johan Herlitz
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.