Bröstimplantat kan negativt påverka de diagnostiska möjligheterna vid flera undersökningar av hjärtat. Inför bröstkirurgi med implantat bör patienten muntligt och skriftligt informeras om långsiktiga konsekvenser för hjärtdiagnostik.
Vid vilo-EKG kan en förskjutning av elektrodernas placering efter operationen ge en felaktig bild av genomgången myokardskada.
Vid ekokardiografi kan vänstersidiga bröstimplantat försämra bildkvalitet i parasternal och apikal projektion, vilka båda är fundamentala för bedömning av hjärtfunktionen.
Bröstimplantat kan dämpa isotopsignalen från myokardiet vid myokardskintigrafi och orsaka avvikelser som kan misstas för myokardskada.
Vid MR hjärta kan bröstimplantatet inverka på kamerans magnetfält och orsaka artefakter.
Vi möter allt oftare patienter med bröstimplantat på våra fysiologiska mottagningar. Patienterna remitteras för icke-invasiv kardiell diagnostik med EKG, ekokardiografi, myokardskintigrafi eller MR hjärta av många olika anledningar: hjärtklappning, bröstsmärta, klinisk misstanke om hjärtsvikt, nyupptäckt blåsljud, kända klaffel eller för kontroller av hjärtfunktionen efter att ha genomgått en kardiotoxisk cancerbehandling.
Nationella kvalitetsregistret för bröstimplantat (BRIMP) rapporterar att 1 824 patienter har fått bröstimplantat i samband med bröstcanceroperation under åren 2014–2019, medan drygt 15 500 patienter har fått implantat av kosmetiska skäl utan medicinsk indikation, således 8–9 gånger fler. Enligt vår erfarenhet vet oftast varken patienten, kirurgen eller framtida remittenter att vänstersidiga proteser kan komma att påverka kvaliteten på framtida hjärtdiagnostik. Tyvärr är det få som har studerat problematiken och dess konsekvenser. Vi vill med denna artikel belysa hur bröstimplantat påverkar den kardiella icke-invasiva diagnostiken för att öka medvetenhet och kunskap på området. På så sätt kan professionen hjälpa patienterna till ett informerat val inför operationsbeslut, framför allt vid estetiska kirurgiska ingrepp på patienter i ung ålder.
EKG
EKG är en lättillgänglig metod som används i tidigt utredningsskede, inte bara vid misstänkt hjärtsjukdom utan även vid screening och hälsokontroller. Det vänstersidiga bröstimplantatet kan potentiellt förskjuta vissa elektroders placeringar på bröstkorgen i förhållande till standard. Det kan också öka avståndet mellan elektroden och hjärtat, vilket kan tänkas leda till viss grad av dämpning av de elektriska potentialer som avläses. Bröstimplantat kan således påverka EKG-signalen av samma orsaker som man ser vid till exempel fetma och vätska i pleura eller perikard (främst ökat avstånd) eller emfysem (försämrade konduktansegenskaper).
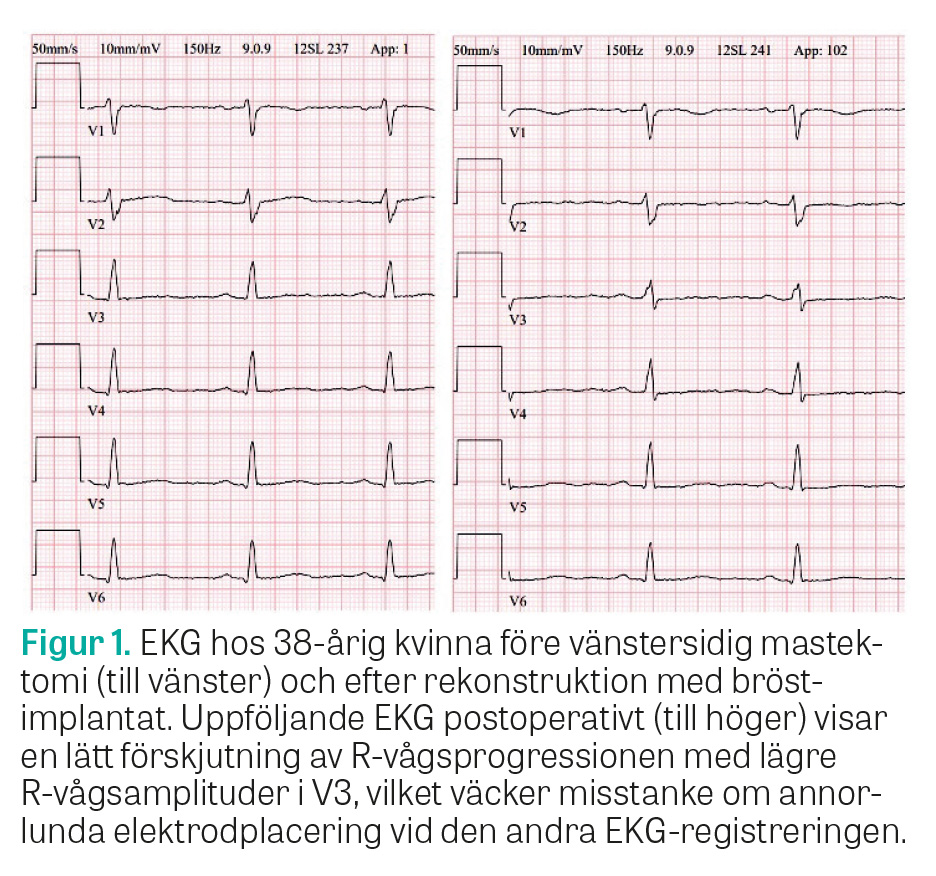
Publicerade studier om hur bröstimplantat påverkar EKG-signalen är få till antalet och undersöker små kohorter. De kommer fram till olika slutsatser. En jämförelse mellan EKG före och efter bröstimplantatkirurgi hos 31 kvinnor med bröstcancer kunde inte påvisa en kliniskt relevant påverkan av EKG-signalen [1]. Å andra sidan visade en jämförelse av EKG hos 25 patienter med implantat och 25 patienter utan att ca 40 procent av kvinnorna (samtliga yngre än 55 år) med vänstersidiga bröstimplantat hade patologiskt EKG, med långsam R-vågsprogression och T-vågsnegativitet som de vanligaste avvikelserna [2]. Avvikelserna kan möjligen förklaras av att bröstimplantat i vissa fall förskjuter de högersidiga prekordialavledningarna (V1, V2 och V3) än mer åt höger, varvid den för V1 vanligt förekommande normala T-negativiteten sprids till flera intilliggande avledningar samtidigt som R-vågens prekordiella amplitudökning fördröjs och en falskt patologisk R-vågsprogression kan uppstå. Figur 1 visar EKG taget före och efter bröstimplantatkirurgi där misstanke uppstod om förskjutning av EKG-elektroder vid det senare registrerade EKG:t. Oavsett orsak kan de här EKG-förändringarna ge diagnostiska svårigheter vid till exempel akut bröstsmärta och leda till felaktiga behandlingsbeslut om inte implantaten är kända och tidigare EKG finns för jämförelse. Det kan därför vara klokt att ta ett EKG tidigt postoperativt som sparas i patientens journal för framtida jämförelser.
Ekokardiografi
Ekokardiografi är den vanligaste bildgivande diagnostiska metoden för att undersöka hjärtat, då den är icke-invasiv, kostnadseffektiv och fri från strålning. Bedömning av vänsterkammarfunktion är av central betydelse vid diagnostik och uppföljning av hjärtsjukdom, exempelvis vid hjärtsvikt till följd av ischemisk hjärtsjukdom eller inflammation och vid klaffsjukdom. Ekokardiografi är också en viktig del i övervakning av eventuell cytotoxisk hjärtfunktionspåverkan i samband med cytostatikabehandling vid till exempel bröstcancer. En standardundersökning utförs med bildinsamling från tre huvudsakliga positioner på bröstkorgen: parasternalt, apikalt och subkostalt. Bilder insamlade från den apikala positionen (med ultraljudsgivare mot hjärtspetsen) tillför en stor del av informationen vid en standardundersökning. Vänstersidigt bröstimplantat bidrar till ett ekofattigt område som täcker hela eller delar av hjärtat och kräver modifierade hjärtprojektioner, vilket kan vara svårt på grund av den sammanväxning som sker mellan implantat och bröstmuskeln. Implantatet kan även generera artefakter från till exempel den yttre kapseln (så kallade refraktionsartefakter) som kan vara svåra att undvika. En studie som jämförde 30 patienter med bröstimplantat med en matchad kontrollgrupp påvisade en signifikant sämre bildkvalitet hos så många som 50 procent av patienterna, vilket stämmer väl överens med vår kliniska erfarenhet [3]. Det finns ingen publikation som har studerat sambandet mellan påverkan av bildkvalitet och storlek på implantat, men vår kliniska erfarenhet är att svårigheten att framställa optimala bilder ökar med implantatets storlek.
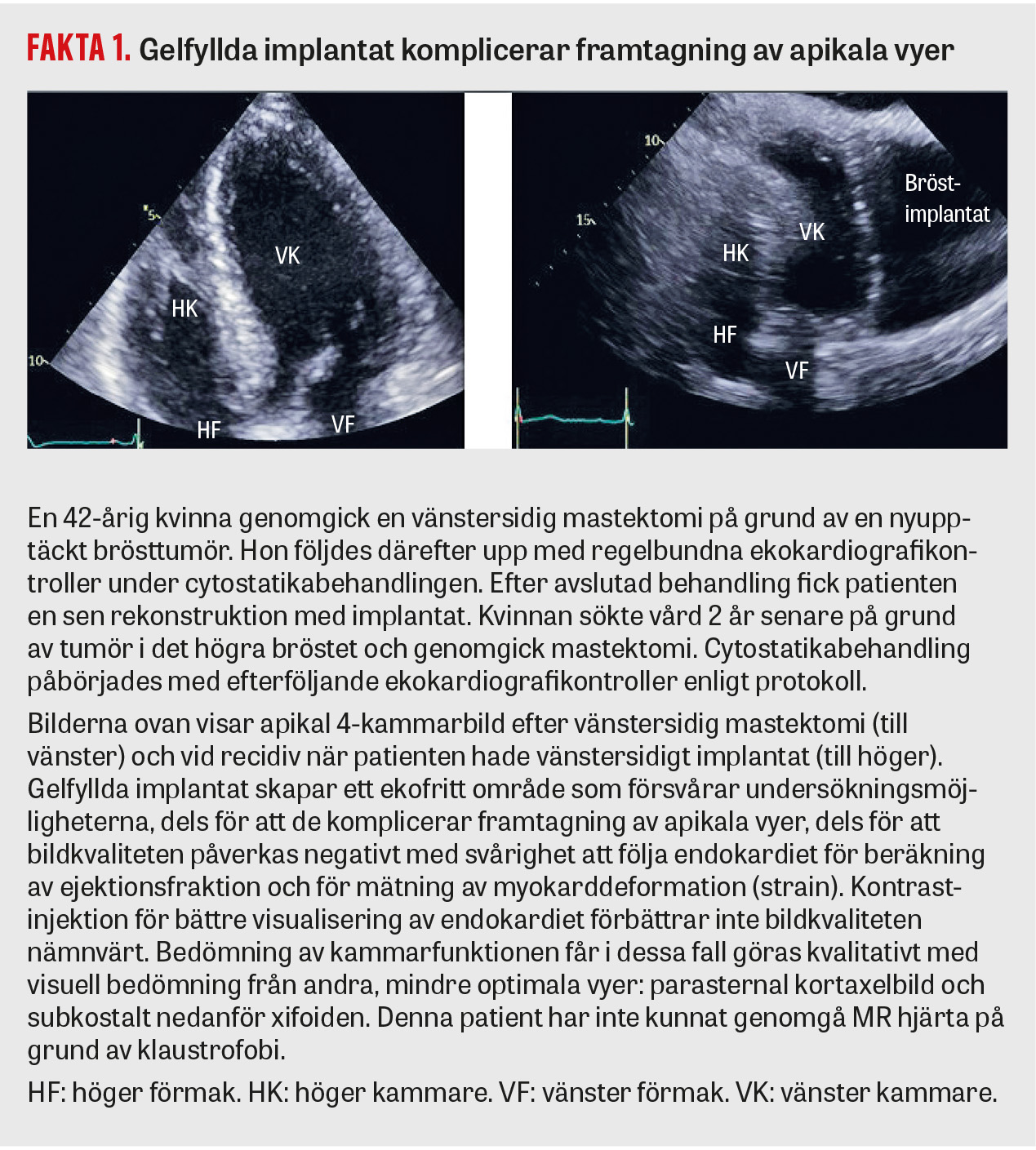
Ekokardiografi är extra viktig hos patienter under cytostatikabehandling för att diagnostisera och följa eventuell kardiotoxisk nedsättning i vänsterkammarfunktionen. En sänkning av vänster kammares ejektionsfraktion (LVEF) under pågående behandling kan leda till att man överväger byte till andrahandsbehandling om patienten inte förbättras med hjärtskyddande läkemedel eller hjärtsviktsmedicinering [4]. Nyare mått på väggdeformation (strain) har introducerats och visat högre känslighet för påverkan på systolisk vänsterkammarfunktion vid uppföljning av dessa patienter [5]. Både beräkning av LVEF och deformationsanalys kräver full visualisering av vänster kammare från apikal position, vilket försvåras av bröstimplantat. Fakta 1 illustrerar ett patientfall där denna analys försvåras av bröstimplantaten. Bedömning av regional och global väggrörelsestörning vid akut eller kronisk ischemisk hjärtsjukdom eller vid kardiomyopatier, hemodynamisk bedömning vid klaffel och optimal visualisering av klaffar vid misstanke om endokardit är några av de undersökningar där närvaro av bröstimplantat försvårar insyn och därmed bedömning, vilket vid behov kräver kompletterande utredning med andra modaliteter.
Myokardskintigrafi
Vid misstänkt kronisk kranskärlssjukdom, tidigare kallad stabil kranskärlssjukdom, rekommenderas i dag utredning med icke-invasiv bilddiagnostik [6]. För yngre kvinnor bör stressekokardiografi vara ett förstahandsval med tanke på frånvaro av strålbelastning, men där kan bröstimplantaten försvåra bedömningen av global och regional vänsterkammarfunktion. Den vanligaste alternativa undersökningen är myokardskintigrafi. Myokardskintigrafi används för att upptäcka och gradera relativ perfusionsnedsättning genom att en radioaktiv perfusionsmarkör injiceras intravenöst under belastning och, om det behövs, vid förnyad jämförande undersökning i vila. Undersökningen har likvärdig diagnostisk skärpa som stressekokardiografi: sensitivitet 75–80 procent och specificitet 80 procent för reversibel myokardischemi [7]. Hos kvinnor kan viss dämpning av isotopupptaget ske från naturligt förekommande bröstvävnad, men denna accentueras signifikant vid förekomst av vänstersidiga bröstimplantat, vilket kan bidra till falskt positiva undersökningsresultat [8]. Då isotopsignalen från anteriora och septala delar av vänster kammare dämpas vid passage genom implantatmaterialet (så kallad attenuering) erhålls en diagnostisk bild som också kan ses vid myokardskada (infarkt eller hibernerat myokard) inom det främre nedåtgående kranskärlets (LAD) försörjningsområde. I Fakta 2 presenteras ett exempel på hur myokardskintigrafi kan påverkas av bröstimplantat. Konsekvensen för patienten blir osäkerhet i diagnostiken med fler undersökningar och högre total stråldos. Problematiken är observerad vid olika typer av bröstimplantat [9].
Kvar i utredningsarsenalen är DT kranskärl och MR-perfusion, som är diagnostiskt fullgoda alternativ. DT kranskärl har som nackdel att det blir en relativt hög stråldos lokalt mot bröstkörteln.
MR hjärta
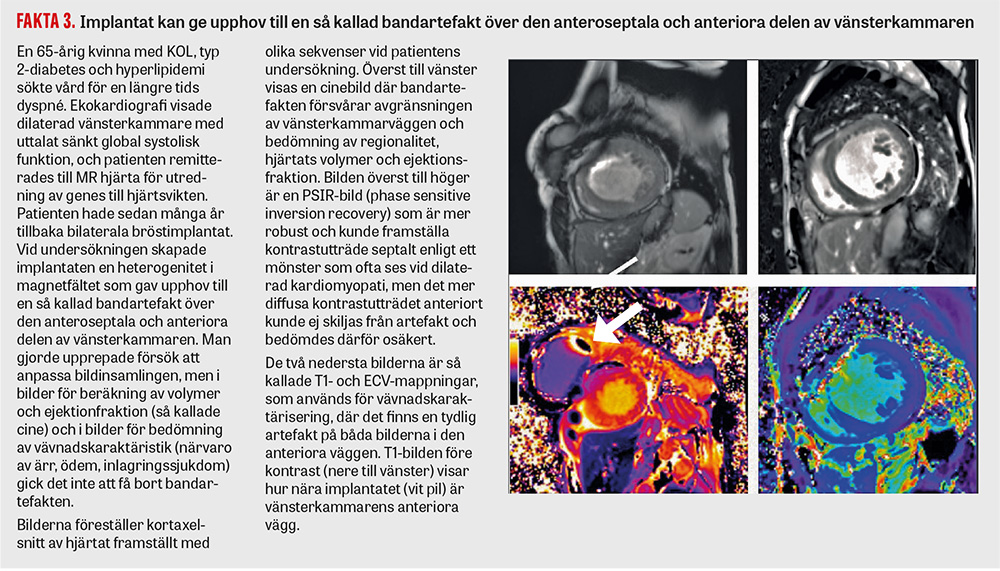
MR hjärta är en icke-invasiv, icke-strålande teknik som är standardmetod för bestämning av hjärtvolymer, kammarfunktion och vävnadskarakteristik (både med sen bildtagning efter kontrasttillförsel av gadolinium och med så kallad mappning av nativ T1-relaxationstid inklusive beräknad extracellulärvolym). Den är således en viktig diagnostisk metod vid bedömning av nedsatt vänsterkammarfunktion vid ischemisk hjärtsjukdom, kardiomyopatier, misstanke om kardiotoxisk hjärtpåverkan och vid hemodynamisk påverkan vid klaffel [10, 11]. MR hjärta kan även utföras med adenosinprovokation för att påvisa kranskärlssjukdom/ischemi och småkärlssjukdom/endoteldysfunktion. Vid MR hjärta kan man visualisera det vänstra implantatets läge och därmed få en förklaring till den uppkomna attenueringsdefekten vid myokardskintigrafi. Bröstimplantat är inte en kontraindikation för MR, men relativ kontraindikation kan föreligga vid pågående expansionsbehandling där expanderkopplingen kan vara ferromagnetisk, varför god kunskap om typ av implantat/expander är önskvärd. Vid hjärtundersökning med MR planerar biomedicinska analytiker, röntgensjuksköterskor och läkare hur snitt ska läggas, vilket ger möjlighet att arbeta sig runt artefaktskapande områden. På så sätt minskar risken för artefakter jämfört med myokardskintigrafi eller ekokardiografi vid vänstersidiga bröstimplantat. Artefakter kan dock fortfarande uppkomma från omgivande vävnad och då främst vid äldre och förkalkade implantat, se Fakta 3.
Kliniska konsekvenser
Bildgivande diagnostik vid misstänkt hjärtsjukdom får en alltmer framträdande position i nationella och internationella riktlinjer för olika frågeställningar. Svensk förening för klinisk fysiologi distribuerar årligen en verksamhetsenkät som besvaras av en övervägande majoritet av kliniskt fysiologiska laboratorier i Sverige. Resultaten från enkäten visar en 30-procentig ökning av ekokardiografi mellan 2013 och 2020. En bidragande orsak till den ökade efterfrågan är sannolikt att Europeiska kardiologföreningen (ESC) förordar att alla patienter som söker vård för bröstsmärta remitteras för ekokardiografi [7].
Eftersom undersökningarna blir allt vanligare är det viktigt att kirurgen är medveten om vilka konsekvenser ett vänstersidigt bröstimplantat har för kardiell bilddiagnostik, för att i sin tur kunna ge adekvat information till patienten. Kirurg och patient får sedan väga nackdelar för bilddiagnostiken mot eventuella fördelar med implantat inför ett operationsbeslut. Till exempel är förmaksflimmer vanligt, men hos patienter med bröstimplantat blir det då betydligt svårare att utreda bröstsmärta då varken stressekokardiografi, myokardskintigrafi eller DT kranskärl är optimala alternativ. Förvärvat klaffel, som aortastenos eller mitralisinsuffiens, är ett annat exempel på vanlig hjärtsjukdom som kräver upprepade undersökningar med ekokardiografi, först för att utvärdera progress av klaffelet och sedan efter eventuell klaffkirurgi för bedömning av protesfunktion. För patienter med svårbedömda ekokardiografiska bilder kan MR hjärta vara en alternativ diagnostisk metod, men undersökningen har i dag en begränsad tillgänglighet med fokus på att komplettera diagnostiken med frågeställningar som ekokardiografi inte kan besvara.
Inför ställningstagande till kirurgi finns det mycket information som patienten behöver hämta in, och det är därför en fördel om information om framtida medicinska konsekvenser framförs såväl skriftligt som muntligt.
Sammanfattning
Majoriteten av patienterna som vi träffar i vårt arbete är ovetande om implantatets negativa effekter på hjärtdiagnostik. Oavsett orsak till bröstkirurgi med implantat bör patienten få information om vilka konsekvenser ett implantat kan ha för framtida utredning av misstänkt hjärtsjukdom. Upplysning om detta bör ges skriftligt som tillägg till övrig information som patienten får inför ställningstagande till bröstrekonstruktion eller estetisk kirurgi.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.