Tuberculum majus-frakturer utgör 14–15 procent av alla registrerade proximala humerusfrakturer under ett år.
Felbehandlad kan frakturen ge långvarig smärta och nedsatt axelfunktion.
Litteratur om tuberculum majus-frakturer är begränsad. Föreslagen handläggning saknar stark vetenskaplig evidens och baseras främst på erfarenhet och fall–kontrollstudier.
Tuberculum majus-frakturer associerade med glenohumeral luxation och komminuta frakturer behöver oftare kirurgisk behandling.
Dislokerade och instabila frakturer samt fakturer som är associerade med uttalad glenohumeral instabilitet eller rotatorkuffruptur ska bedömas av ortoped angående kirurgisk behandling.
De flesta tuberculum majus-frakturer som bedöms som icke-operabla av ortoped kan behandlas av fysioterapeut i primärvården.
Tuberculum majus-frakturer utgör 14‒15 procent av alla registrerade proximala humerusfrakturer under ett år, enligt Svenska frakturregistret. En felbehandlad fraktur kan ge långvarig smärta och nedsatt axelfunktion [1]. Syftet med denna artikel är att beskriva relaterad anatomi och skademekanismer, sammanfatta befintlig litteratur på ämnet samt vägleda diagnostik och behandling.
Litteraturen om tuberculum majus-frakturer är begränsad, och optimal handläggning är inte välbeskriven. Frakturen förekommer isolerad, men ofta även i samband med främre axelluxation eller collum chirurgicum-fraktur.
Frakturen kan ibland vara svårdiagnostiserad, och hos patienter med oproportionerlig smärta trots till synes normal röntgen bör ytterligare utredning göras [2]. Oupptäckt och obehandlad fraktur hos unga och/eller idrottsaktiva kan leda till bestående subakromial smärta och nedsatt axelfunktion på grund av oläkt eller felläkt fraktur [1]. Det är därför viktigt att identifiera skadan, förstå skademekanismen och anpassa behandlingen till patientens funktionsnivå och funktionskrav.
Klinisk presentation
Patienter med tuberculum majus-fraktur söker ofta för smärta och rörelseinskränkning efter en fallolycka med eller utan samtidig främre axelluxation. Frakturens utseende och associerade mjukdelsskador varierar med skademekanismen. Vilken person och vilket frakturutseende som gagnas mer av kirurgi än av icke-operativ behandling är inte tydligt. Vissa frakturtyper är dock instabila, och patienten behöver initialt täta radiologiska kontroller för att utesluta tilltagande felställning av klinisk betydelse [3].
Anatomi
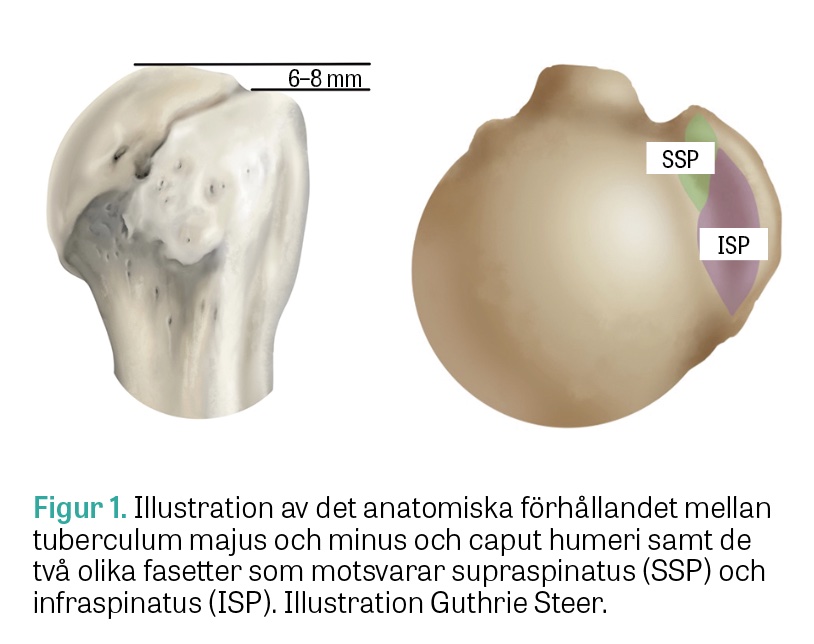
Tuberculum majus är en lateralt belägen apofys på proximala humerus. Högsta punkten på tuberculum majus ligger 6‒8 mm under högsta punkten på caput humeri (Figur 1) [4]. Denna anatomiska konfiguration tillåter att tuberculum majus glider obehindrat under akromion vid abduktion och flexion. Därför riskerar redan en 2 mm kranialisering av ett tuberculum majus-fragment att ge förutsättningar för subakromial trängsel och ändrad biomekanik med minskad abduktion och flexionskraft [4].
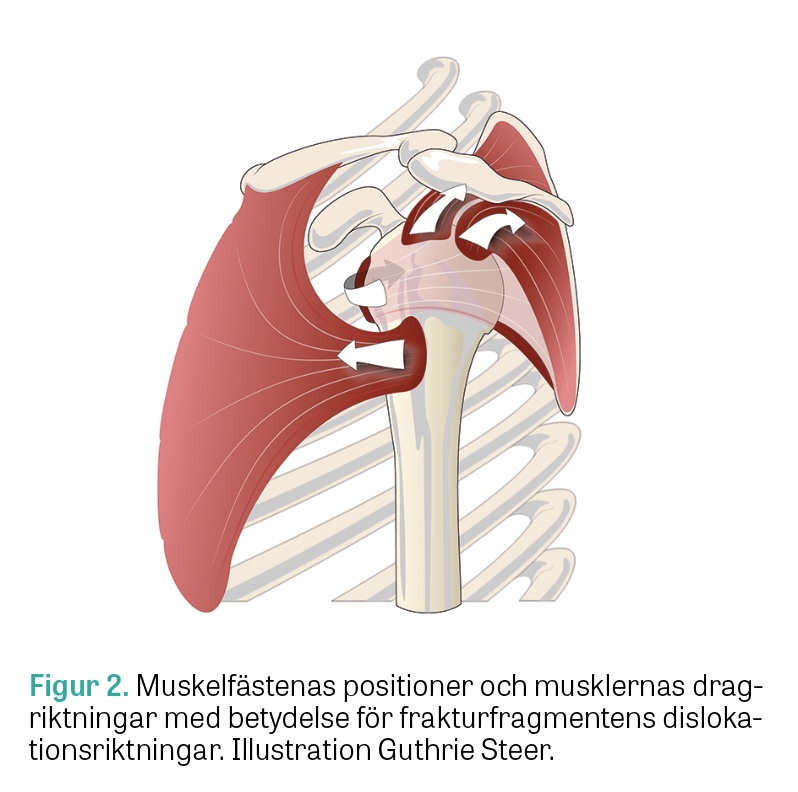
Av samma skäl kan utåtrotationen påverkas genom en mekanisk konflikt mellan ett dorsalt förskjutet fragment och bakre glenoidkanten. Det finns två fasetter på tuberculum majus som motsvarar muskelfästen (Figur 1, 2) [1]. Senan till supraspinatusmuskeln fäster på den främre fasetten bakom vilken infraspinatussenan vävs samman med supraspinatussenan och täcker den posteriora fasetten [1].
Skademekanismer
I litteraturen finns flera beskrivna uppkomstmekanismer för tuberculum majus-frakturer. En grov indelning är direkt eller indirekt våld mot armen och axeln, som kan leda till olika frakturutseenden och associerade skador i omgivande vävnad.
Den direkta skademekanismen innebär ett slag eller fall med kraft riktad direkt mot axeln. Den indirekta skademekanismen uppstår i stället när en person faller på en utsträckt arm som bromsar upp fallet mot marken. Kroppens rörelseenergi tas upp av armen, och kraften kan leda till en skada i axeln. Samma skademekanism kan orsaka en collum chirurgicum-fraktur, vilket gör att en ockult collum chirurgicum-fraktur kan förekomma samtidigt som en tuberculum majus-fraktur [2].
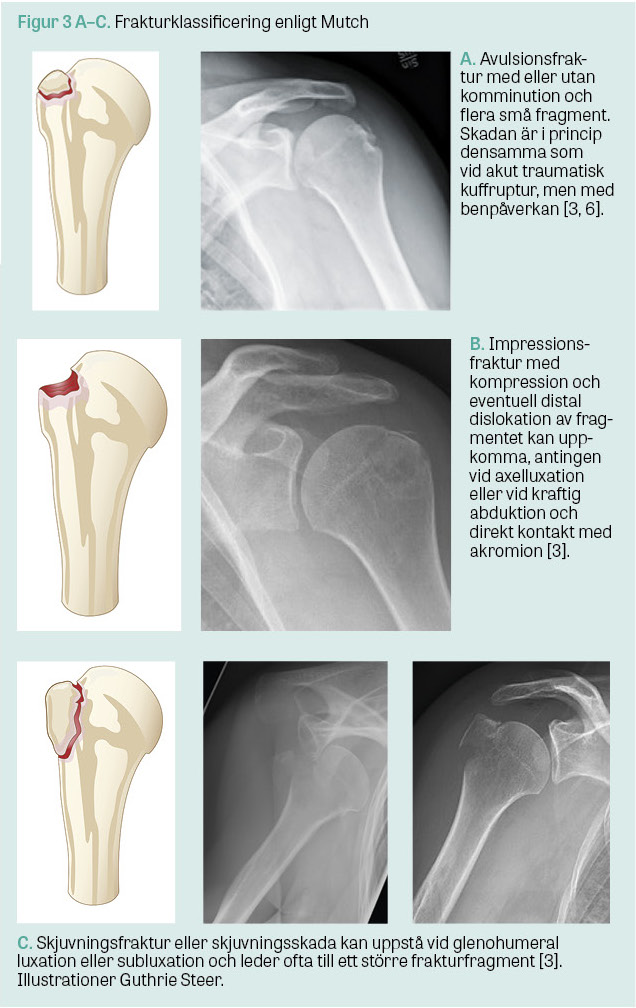
Kompression och kaudal dislokation av tuberculum majus kan uppkomma till följd av att den slår mot laterala akromionkanten. Posterior dislokation kan ske genom avulsion med drag från infraspinatus och teres minors muskelfästen (Figur 3A) [4].
Tuberculum majus-frakturer som uppkommer i samband med glenohumeral luxation uppstår sannolikt genom att tuberculum majus-fragmentet slits loss av rotatorkuffens övre och bakre senor eller genom skjuvning av humerus mot främre glenoidkanten, vilket ger en vertikal frakturlinje [4]. Efter reposition av axelleden hamnar fragmentet ofta på sin rätta plats igen (Figur 3B). En annan vanlig typ av tuberculum majus-fraktur är posterior superior impression, så kallad Hermodssons eller Hill‒Sachs fraktur (Figur 3C) [4].
Förståelse av och kännedom om en frakturs uppkomstmekanism är viktiga vid beslut om behandling eftersom de ger information om eventuella associerade skador och grad av frakturinstabilitet. Vid kirurgisk behandling måste dessa deformerande krafter motverkas genom en stabil fixation.
Klassifikation
Tuberculum majus-frakturer ingår i Arbeitsgemeinschaft für Osteosynthesefragens standardiserade klassificeringssystem [5] och Neers klassificeringssystem [6], men det finns även en specifik tuberculum majus-klassificering enligt Mutch et al [4] med högre intra- och interbedömarreliabilitet [3, 4]. Mutchs klassificering baseras på frontal och lateral röntgenbild samt skademekanism och består av tre grupper (Figur 3). Det finns dock inga studier som värderar någon av dessa klassifikationer mot patientrapporterat utfall, och det prediktiva värdet är därmed osäkert.
Bilddiagnostik
Radiologiska bedömningar av tuberculum majus-frakturer kan vara svåra att genomföra av många skäl förutom bildkvalitet och projektioner. Till exempel kan odislokerade fragment och associerade frakturer ibland vara svåra att upptäcka på de primära röntgenbilderna. En studie har rapporterat att ockulta frakturer inte upptäcktes i 7,4 procent av fallen, trots erfarna bedömare [2]. Mindre avulsionsfragment kan misstolkas som förkalkningar i senfästena eller som osteofyter på tuberculum majus [7].
En annan svårighet är att värdera dislokationsriktningen av fragment på de primära röntgenbilderna [8]. Upprepad röntgenundersökning efter en vecka eller datortomografi vid osäkerhet underlättar visualiseringen av tuberculum majus-frakturer och identifikation av instabila frakturer. Enligt rapporter har tuberculum majus-frakturer som uppkommit vid glenohumeral luxation dislokerat hos 16 procent även efter veckokontrollen, och därför har upprepade kontroller efter 2 och 3 veckor förespråkats i litteraturen för att identifiera patienter som behöver kirurgi [3]. Alternativ till upprepad konventionell radiologi eller datortomografi är ultraljudsundersökning och/eller magnetkameraundersökning. Välbeskrivna ultraljudsprotokoll för att undersöka tuberculum majus-frakturer finns sedan 80-talet, och fördelarna är flera: snabb undersökning kan göras utan strålning, ockulta frakturer och små avulsionsfragment kan identifieras och rotatorkuffen värderas [9]. Magnetkameraundersökning kan ibland rekommenderas för att säkra diagnostiken gällande frågeställning om behandlingskrävande skada på rotatorkuffen. Datortomografi bör användas vid oklarhet om fraktursystemets utbredning eftersom metoden ger detaljerad information om dislokationsavstånd och -riktning, och dess interbedömarreliabilitet är god [8].
Stöd för behandling
Beslut om operativ eller icke-operativ behandling av tuberculum majus-frakturer bör baseras på patientfaktorer såsom aktivitetsnivå, samsjuklighet, förväntningar, ålder samt skadans svårighetsgrad i form av dislokation, instabilitet och associerade skador. I litteraturen finns behandlingsförslag och resultat som baseras på retrospektiva studier [10, 11] och ett flertal systematiska litteraturgenomgångar [1, 8, 12]. Sammantaget beskriver dessa studier att ett dorsalt och/eller kranialt dislokerat tuberculum majus-fragment ger sämre prognos vid icke-operativ behandling än en odislokerad fraktur på grund av ändrad anatomi och biomekaniska förutsättningar för supraspinatus- och infraspinatusmusklerna [12]. Ett fragment dislokerat mer än 5 mm beskrivs som en relativ operationsindikation för aktiva patienter med normala till höga funktionskrav [12].
För tuberculum majus-frakturer som uppkommer vid en främre axelledsluxation med kvarvarande felställning av frakturen efter reposition av axelleden rekommenderas kirurgisk fixation med syftet att stabilisera samt förbättra biomekaniken [1]. Inte sällan reponeras frakturen exakt efter att caput humeri reponerats; dock föreligger risk för redislokation av tuberculumfragmentet. Ytterligare dislokation kan förekomma även efter ett par veckor, särskilt vid tuberculum majus-frakturer associerade med främre axelluxation [3, 10].
Baserat på ovannämnda studier bör isolerade, odislokerade tuberculum majus-frakturer och frakturer associerade med glenohumeralledsluxation som reponeras exakt vid axelledens reposition kunna behandlas med »collar n’ cuff«-slynga och sedan följas upp med klinisk och radiologisk kontroll under 2 veckor.
Om patienten har låg funktion och/eller kognitiv svikt kan man redan vid första besöket besluta om icke-operativ behandling med fysioterapi utan planerad radiologisk uppföljning. För patienter med hög aktivitetsnivå kan det vara av värde att tidigt, inom 5 dagar, göra datortomografi för att kartlägga graden av fragmentdislokation och riktning.
Icke-operativ behandling
I de två studier som inkluderat flest patienter och har bäst beskriven metodologi beskrivs två olika regimer: 1) icke-operativ behandling med 3 veckors immobilisering i mitella följt av 3 veckors pendelrörelser och sedan aktiv rörelseträning [13] och 2) immobilisering i genomsnitt 3,5 veckor följt av aktiv rehabilitering mellan 9 och 13 veckor med längre rehabilitering för frakturer associerade med glenohumeral dislokation [11]. Fysioterapins roll är dåligt undersökt och är därför oklar för både operativt och icke-operativt behandlade patienter. Det finns endast ett fåtal publicerade studier i ämnet [14].
I en retrospektiv studie av Rath et al från 2013 som inkluderade 69 patienter med isolerad tuberculum majus-fraktur rapporterade författarna ingen signifikant skillnad i medelvärden gällande rörelseomfång och smärta mellan den skadade axeln och den friska kontralaterala axeln efter 8 månader [13]. I studien inkluderades endast frakturer med mindre än 3 mm dislokation, och aktiv rörelseträning var tillåten först efter 6 veckor.
I en studie av Platzer et al inkluderades patienter till icke-operativ behandling baserat på initial dislokationsgrad. Studien rapporterade bättre rörelseomfång och patientnöjdhet efter operativ behandling jämfört med tidig rörelseträning, med begränsat vetenskapligt stöd [11].
Tuberculum majus-frakturer som inte identifieras vid primärröntgen benämns ibland ockulta frakturer. Även sådana kan vara orsak till långvarig och svårbehandlad subakromial smärta, och upprepad diagnostik är av värde [3, 4]. Något stöd i litteraturen för behandling av dessa ockulta frakturer finns inte [15].
Operativ behandling
Frakturutseende och skademekanism har betydelse för val av kirurgisk metod. Målet vid kirurgi är att uppnå anatomisk reposition av tuberculumfragmentet och därmed förhindra subakromial trängsel och dysfunktion av rotatorkuffen [16, 17]. Komminuta frakturer har större risk för dislokation, och därför rekommenderas behandling som vid kuffruptur för bättre stabilitet och mindre risk för haveri av osteosyntes [18].
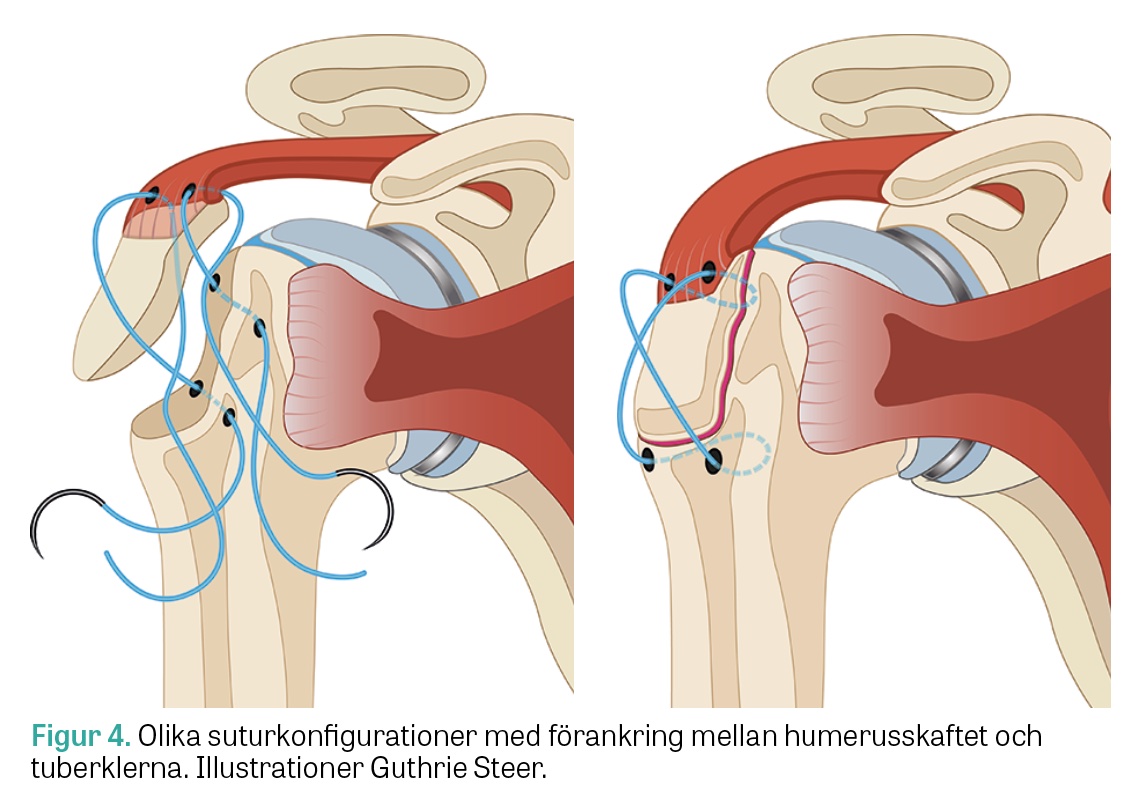
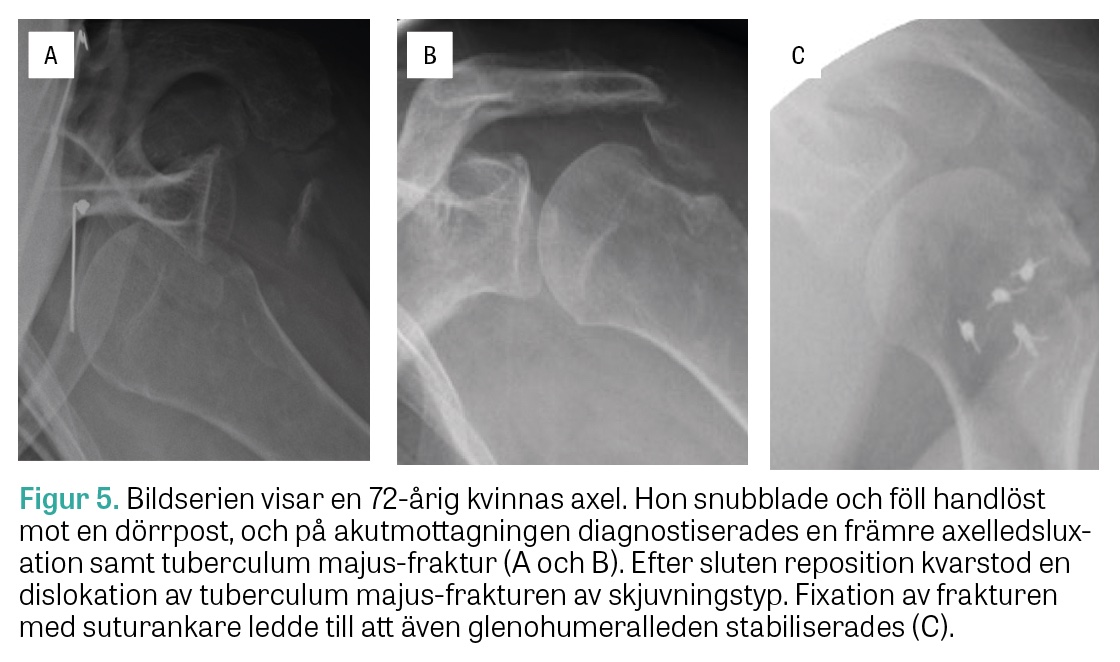
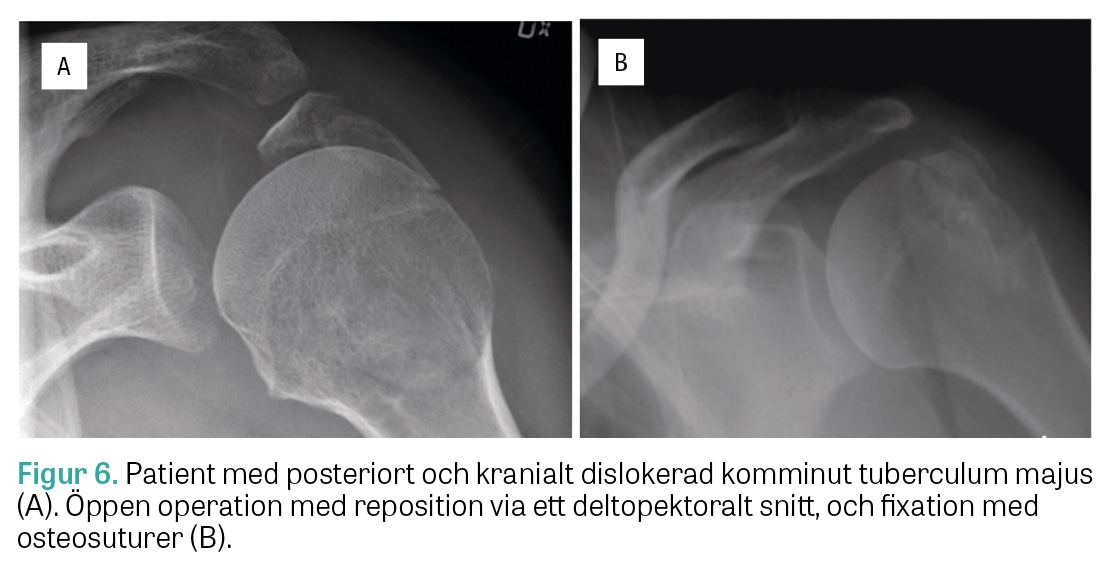
Vid posterior kranial dislokation är syftet med reposition och fixation att motverka de deformerande krafterna från rotatorkuffen för ett bra funktionellt resultat [8, 11]. Excision av mindre avulsionsfragment och fixation av rotatorkuffsenorna finns beskrivna i litteraturen [15]. Större frakturfragment som behöver reponeras kan fixeras med öppen eller artroskopisk osteosutur (Figur 4), suturankare (Figur 5), skruv med bricka eller platta [3, 5, 6, 16]. Möjliga kirurgiska tillgångar är ett deltopektoralt snitt eller ett superolateralt snitt med en »deltoid split« mellan främre och mellersta muskelportionerna. Båda snitten har för och nackdelar. »Deltoid split« ger bättre tillgång till ett posteriort dislokerat fragment och de bakre kuffsenorna, men innebär samtidigt en ökad risk för skada på nervus axillaris, som därför måste identifieras och skyddas. Vid deltopektoralt snitt är de bakre strukturerna svårare att nå, men tillgången till subscapularissenan, humerusskaftet och en eventuell collum chirurgicum-fraktur bättre [20]. Vid fixation med osteosutur – en av de mest använda metoderna – är principen att stabilisera frakturen mot humerusskaft och fixera med hjälp av senfästena (Figur 6) [16]. Detta kan ske genom olika suturkonfigurationer, men suturerna bör gå igenom borrhål i humerusskaftet och genom rotatorkuffens senfästen på tuberklerna eftersom dessa är starka och bra fästpunkter både för horisontella och vertikala suturer (Figur 4) [15, 16].
Skruvfixation med bricka har beskrivits ge risk för komminution av tuberculumfragmentet och redislokation [15, 19, 21]. Det har därför rekommenderats att skruvfixation kombineras med distal förankring i form av suturcerklage (tension band wire fixation) [15].
Plattfixation finns beskriven som solitär fixationsmetod och som komplement till suturfixation [22]. Artroskopiskt assisterad plattfixation har också beskrivits med jämförbara komplikationer och resultat [22]. Jämförelser mellan olika kirurgiska tekniker har gjorts med hjälp av systematiska översikter, vilka baseras på fallserier eftersom det inte finns någon randomiserad studie [12].
Målet med kirurgi är att återställa anatomin, skapa stabilitet och därmed möjliggöra tidig rörelseträning [15] för att medge återgång till normal funktion så snart som möjligt. Återgång i normal aktivitet har rapporterats vara möjligt 3–6 månader efter kirurgisk behandling [8].
Sammanfattning
Det finns ringa vetenskapligt stöd för val av någon viss behandling av tuberculum majus-frakturer. Icke-operativ behandlingsregim baseras främst på lokala traditioner och rutiner. Studier av icke-operativ behandling har selekterat patienterna endast baserat på dislokationsavstånd och inte värderat riktning, associerade skador eller funktionsnivå. Många av studierna saknar jämförbara behandlingsgrupper, vilket gör indikationerna för behandling osäkra.
Att basera utredning och behandling på Mutchs klassificering [4] tros vara en fördel för att minska antalet onödiga kontroller, eftersom den även tar hänsyn till frakturstabilitet. Det finns dock inte någon prediktionsstudie som värderat detta. Immobilisering och rehabregimer bör anpassas efter frakturtyp och risk för ytterligare dislokation. Många kirurgiska tekniker finns beskrivna utan någon relevant skillnad i resultat, och slutsatsen av denna litteraturgenomgång är att fragmentstorlek, komminution, dislokationsriktning samt erfarenhet bör styra kirurgens val av metod i brist på randomiserade studier.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.