Diagnostik och behandling av patienter med svåra trauman är ofta svår och kräver mycket av vårdens organisation.
Traumafokuserad psykoterapi är förstahandsval vid behandling av PTSD hos både barn och vuxna.
Läkemedelsbehandling kan användas som ett alternativ eller som tillägg till psykologisk behandling.
Traumafokuserad psykoterapi eller kombinerade behandlingar verkar ha god effekt på komplex PTSD, men mer forskning och klinisk erfarenhet behövs.
Det är önskvärt med ett multidisciplinärt tillvägagångssätt, speciellt vid komplexa tillstånd.
Både primär- och specialistvården har en viktig roll i behandling av PTSD, och samarbete mellan olika vårdnivåer är angeläget.
Posttraumatiskt stressyndrom (PTSD) medför ofta ett stort lidande och förloppet kan bli kroniskt, samtidigt som effektiva psykoterapeutiska behandlingar finns tillgängliga [1].
Posttraumatiska stressreaktioner kan visa sig på många sätt – från somatiska och psykosomatiska besvär till mardrömmar, nedstämdhet och ångest. Debut kan ske i samband med en potentiellt traumatiserande händelse eller senare. Patienter med PTSD kan således söka hjälp inom vården av olika anledningar, och tidssambandet med händelsen/händelserna kan variera [2-5].
PTSD bör inte minst vara en differentialdiagnos när patienten söker för psykisk ohälsa, kronisk smärta eller diffusa somatiska besvär och vid oproportionerliga reaktioner på en sjukdom och/eller behandling eller andra ingrepp [1, 3, 4, 6].
Utredning av barn och unga
SFBUP:s (Svenska föreningen för barn- och ungdomspsykiatri) riktlinjer för trauma- och stressrelaterade tillstånd rekommenderar att alla som söker vård hos Bup utfrågas strukturerat om barnmisshandel/interpersonella trauman [7]. Vårdnadshavare och barn utfrågas normalt separat. Nekande svar utesluter inte traumaexponering, särskilt vid brister i alliansen, och det kan finnas skäl att upprepa frågorna senare.
För barn i skolåldern som har svårt att svara muntligt på frågor om trauma kan proceduren göras skriftligt. Flera frågeformulär finns, till exempel CATS (Child and adolescent trauma screen) som rör både händelser och PTSD-symtom [8].
Barnets psykosociala miljö och eventuella riskbeteenden kartläggs, inklusive vårdnadshavares förmåga att erbjuda stöd, trygghet och skydd mot ny utsatthet. Vid misstanke om att barn far illa görs orosanmälan till socialnämnden [9]. Traumaexponering och PTSD innebär en förhöjd suicidrisk [10-12]. Suicidrisken måste därför värderas.
Bedömning av PTSD är normalt aktuell först efter 1 månads symtomduration. Eftersom symtombilden ofta är mångfasetterad, samtidigt som psykiatrisk samsjuklighet är vanlig, behövs i regel en bred barnpsykiatrisk bedömning [11]. Den inkluderar lämpligen klinisk intervju med utvecklingsanamnes, strukturerat diagnostiskt instrument som MINI-KID (Mini international neuropsychiatric interview for children and adolescents), skattning av funktionsnivå och validerade screeninginstrument (patient och vårdnadshavare) för kvantifiering av symtombördan. Vid misstänkt PTSD rekommenderas i första hand screeninginstrument CATS-1, och vid misstänkt komplex PTSD (CPTSD) CATS-2 (se Tabell 1). Dissociativa symtom utforskas.
Givet hög symtomöverlappning mellan PTSD och vanliga diagnoser som depression, ångest och ADHD är det för korrekt diagnostik angeläget att bedöma sambandet mellan aktuella symtom och traumaexponering, det vill säga om de debuterat eller markant förvärrats efteråt. Vid flera traumahändelser, vilket inte är ovanligt, kan det vara en utmaning.
CAPS-CA-5 (Clinician-administered PTSD scale for DSM-5 – child/adolescent version) har nyligen översatts till svenska och är det etablerade standardinstrumentet för PTSD-diagnostik [13].
Hos yngre barn baseras bedömning och diagnostik mer på vårdnadshavares uppgifter. För barn 6 år och yngre har DSM-5 andra och utvecklingsanpassade kriterier än för äldre barn. Exempelvis kan traumaspecifikt återupprepande förekomma under lek.
Vid misstanke om brott som fysiskt våld eller sexuella övergrepp görs somatisk undersökning, och fynd dokumenteras.
Utredning på primärvårdsnivå hos vuxna
Har patienten kärnsymtom på PTSD med »flashbacks«, undvikande och överspändhet som är tydligt kopplade till ett trauma är diagnosen ofta uppenbar. Bedömningen är svårare när patienten söker vård av andra skäl, som kroppsliga symtom (till exempel kronisk smärta), när det gått lång tid sedan den utlösande händelsen, vid multipla trauman eller vid psykiatrisk samsjuklighet. Bedömningen kan vidare kompliceras om patienten saknar tillit till vårdpersonal och därmed underrapporterar symtom och traumatiska erfarenheter.
Vid utredning på primärvårdsnivå ingår en basal kartläggning av psykisk ohälsa med samtal, psykiatrisk anamnes, kroppsundersökning och provtagning för att utesluta och upptäcka andra sjukdomar [2, 3].
I anamnesen undersöks särskilt patientens sociala situation och funktionsförmågan och personligheten före traumat.
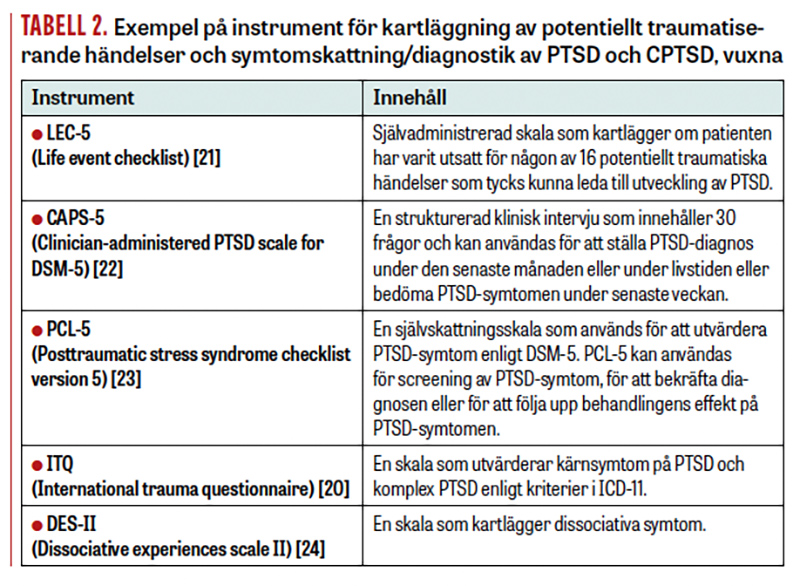
Utredningen, som med fördel kan ske i samarbete med psykolog eller kurator, kartlägger om diagnoskriterierna för PTSD uppfylls. Strukturerad intervju enligt MINI (Mini international neuropsychiatric interview), som innehåller en specifik PTSD-sektion, kan vara till hjälp [2]. Skattningsformulär PCL-5 (Tabell 2), som finns översatt till olika språk, kan också användas.
Utredning på specialistnivå hos vuxna
Basutredningen är den initiala diagnostiska utredningen vid patientens första kontakt med specialistpsykiatrin [18]. I Västra Götalandsregionen innehåller basutredningen exempelvis intervju/samtal med ledning av en anamnesmall, standardiserad intervju för psykiatrisk syndromdiagnostik (MINI/SCID-1), skattningsskalor (till exempel AUDIT [Alcohol use disorders identification test], DUDIT [Drug use disorders identification test] och WHODAS, [WHO Disability assessment schedule]), kontroll av biologiska markörer (blodstatus, elektrolytstatus, leverstatus, tyroideastatus, B-PEth (fosfatidyletanol), U-toxikologisk panel osv), beslut om behandling och läkarbesök [19].
Efter basutredning görs en fördjupad genomgång av de diagnostiska kriterierna för PTSD.
Komplex PTSD (CPTSD) är en ny diagnos i ICD-11. Forskning pågår bland annat om hur diagnosen bäst utreds och behandlas. För mer information om CPTSD, se artikeln »Posttraumatiskt stressyndrom (PTSD) och komplex PTSD (CPTSD) – en klinisk kunskapsuppdatering« i detta nummer. En diagnostisk utmaning är gränsdragningen mellan CPTSD och emotionellt instabil personlighetsstörning, men även gentemot andra personlighetssyndrom, PTSD och dissociativa syndrom.
Instrument utvecklade för bedömning av CPTSD är ITQ (International trauma questionnaire) (självskattning) och International trauma interview (semistrukturerad diagnostisk intervju). Båda utvärderas i flera länder [20].
Handläggning efter potentiellt traumatiska händelser
Hos barn är försämrat psykiskt mående i anslutning till traumaexponering vanligt men ofta övergående. Blir vården involverad tidigt efter ett trauma är psykoedukation om posttraumatisk stress, normalisering och råd att söka igen om symtomen inte försvinner ofta tillräckligt. Vid allvarliga symtom rekommenderas krisstöd.
Vuxna som söker vård för akuta stressreaktioner kan ofta erbjudas psykosocialt stöd, psykoedukation och egenvård samt information om tillgänglig behandling i fall PTSD utvecklas. Allvarliga tillstånd kräver annan handläggning.
Varken för barn eller vuxna rekommenderas krissamtal (psykologisk debriefing) eller läkemedel som förebyggande åtgärd mot utveckling av PTSD efter en potentiellt traumatiserande händelse [3].
Psykologiska behandlingar vid PTSD/CPTSD
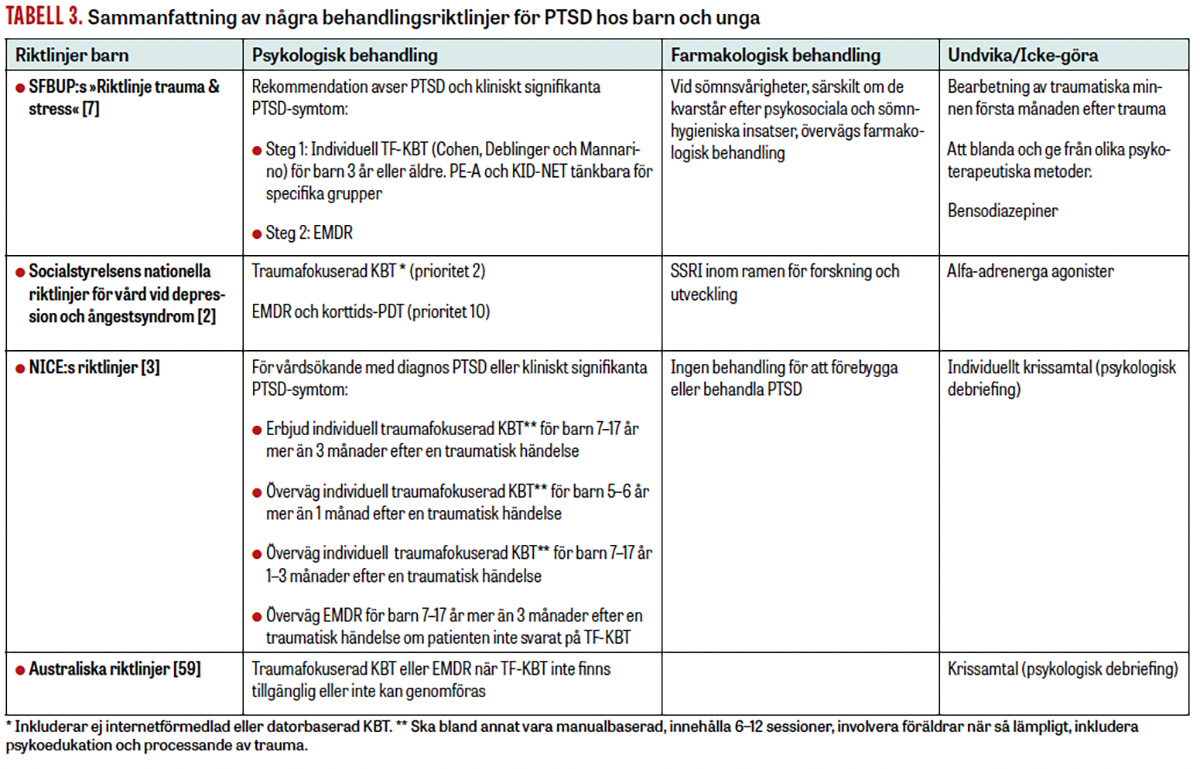
Manualbaserade traumafokuserade kognitiva beteendeterapier (TF-KBT) är förstahandsval vid behandling av PTSD och kliniskt signifikanta PTSD-symtom hos barn och vuxna (Tabell 3 och 4). Det är framför allt tre protokoll som utgör majoriteten av evidensen för TF-KBT: »prolonged exposure«, »cognitive therapy for PTSD« och »cognitive processing therapy«. Även andra behandlingar som narrativ exponeringsterapi (NET) och EMDR (eye movement desensitisation and reprocessing) har vetenskapligt stöd, men underlaget är svagare än för TF-KBT. Behandlingarna ges vanligtvis på plats, men det finns visst stöd för att psykologisk behandling av PTSD kan ges digitalt eller i grupp.
Traumafokuserad KBT är ett samlingsnamn för olika behandlingsprotokoll. Det mest spridda i Sverige för vuxna torde vara »prolonged exposure« (PE), en form av beteendeterapi. Det huvudsakliga innehållet i protokollet är imaginativ exponering och exponering in vivo [25]. Imaginativ exponering sker under sessionerna och innebär att patienten återberättar händelsen och bearbetar den med terapeuten, medan exponering in vivo innebär att patienten mellan sessionerna exponeras för bland annat platser som patienten undviker på grund av traumat. Imaginativ exponering kan te sig skrämmande och påfrestande, vilket tillsammans med omfattningen av hemuppgifter mellan sessionerna är en av behandlingens nackdelar. Trots detta är risken för avhopp från detta protokoll, liksom från andra traumafokuserade terapier, inte högre än vid andra former av psykologisk behandling. Väl utförd terapi har god effekt för en majoritet av patienterna [26].
Vid behandling av barn är TF-KBT enligt Cohen, Deblinger och Mannarino den metod som har starkast evidens och är mest etablerad. Även andra traumafokuserade metoder som normalt ryms under paraplybegreppet TF-KBT, såsom »prolonged exposure« för tonåringar (PE-A) och KID-NET, kan användas [27, 28].
Om det bedöms lämpligt är föräldrars/vårdnadshavares deltagande (enskilt och separat) att föredra, särskilt när det gäller yngre barn. Syftet är att träna föräldrafärdigheter och samspel och att bemöta föräldrars egna känslor inför det som hänt. Liksom för vuxna patienter lindrar TF-KBT samtidig depressivitet och ångest. Evidensen för TF-KBT för barn i förskoleåldern är svagare än för äldre barn. Det gäller även andra metoder som kan övervägas i denna ålder, främst »child–parent psychotherapy«, som är en relationsbaserad metod med grund i psykodynamisk utvecklingsteori, anknytningsteori och traumateori.
Narrativ exponeringsterapi (NET) är en relativt ny behandlingsmetod som främst använts för patienter med flyktingbakgrund. NET syftar till att hjälpa patienten att skapa en kronologisk livsberättelse med fokus på traumatiska upplevelser. Behandlingen bidrar till att omforma det fragmenterade traumatiska minnet till ett sammanhängande narrativ [29]. NET har visats möjligen kunna minska symtom på PTSD och även depressionssymtom [30].
KIDNET är en variant av narrativ exponeringsterapi för barn och har visat bra resultat [31].
FORNET eller narrativ exponeringsterapi för våldsförövare (narrative exposure therapy for forensic offender rehabilitation) fokuserar på PTSD-symtom och aggressivt beteende [32].
WET (written exposure therapy) vid PTSD är en kort, manualiserad behandling som inkluderar att patienten bearbetar traumat genom att skriva om den traumatiska händelsen och dess effekter [33, 34]. WET, liksom en primärvårdsmodell för »prolonged exposure«, är exempel på behandlingsprotokoll med visst stöd som med fördel kan övervägas i primärvård för vuxna.
EMDR (eye movement desensitization and reprocessing) baseras på teorin om adaptiv informationsbehandling (AIP) [35]. Under bearbetningen rör terapeuten sin hand fram och tillbaka framför patienten, som följer rörelsen med blicken och samtidigt fokuserar på bilder, negativa tankar och kroppsliga sensationer kopplade till det traumatiska minnet. Detta avbryts efter 30–40 sekunder, varpå patienten berättar om tankarna och bilderna hen upplevde under bearbetningen [36].
EMDR är andrahandsval vid pediatrisk PTSD och kan till exempel övervägas om TF-KBT inte fungerat.
Farmakologisk behandling
PTSD har till stora delar fortfarande en okänd patofysiologi. Det är därför kanske inte förvånande att det kliniskt har varit mycket magert med farmakologiska framsteg de senaste decennierna [37].
Läkemedel har en undanskymd roll vid behandling av pediatrisk PTSD. Ingen medicin är godkänd på denna indikation. Läkemedel kan dock vara aktuella för behandling av psykiatrisk samsjuklighet och för att lindra specifika symtom. Vid sömnsvårigheter kan substanser som melatonin och prometazin vara aktuella, och för äldre barn även mirtazapin eller propiomazin.
Hos vuxna fokuserar olika studier framför allt på antidepressiva mediciner, särskilt SSRI [38-40].
Enligt en metaanalys finns det evidens för att rekommendera monoterapi med paroxetin, fluoxetin, sertralin eller venlafaxin [39].
Neuroleptika kan övervägas vid svåra symtom [3], till exempel quetiapin [39].
Prazosin, en alfa-1-receptorblockerare, används ibland vid behandling av mardrömmar. Det finns flera studier som visat effekt på sömn och mardrömmar vid PTSD hos vuxna [41].
Forskning pågår för att utvidga arsenalen av farmakologiska behandlingsalternativ. Det gäller både gamla och nya farmaka inriktade på olika mekanismer i de stressystem som är relaterade till PTSD [39, 40, 42, 43] samt även tidigare till viss del kontroversiella substanser, till exempel ketamin och MDMA (metylendioximetamfetamin) [43, 44]. I en metaanalys av läkemedelsassisterad psykoterapi noterade man vissa positiva resultat vad gäller MDMA-assisterad psykoterapi [45].
Behandlingar med oklar effekt
Tilläggsbehandling med fysisk aktivitet kan ha god effekt på PTSD-symtom [46], och det kan vara gynnsamt att ta fram en specifik plan kring fysisk aktivitet för patienter med PTSD [47].
Neurofeedback har länge varit ett intressant behandlingsalternativ när exponeringsterapier inte går att genomföra. Neurofeedback innebär självreglering av hjärnaktiviteten via bland annat återkoppling av EEG-signaler [48].
Behandling av komplex PTSD
Forskningen indikerar att TF-KBT sannolikt är effektiv för behandling av CPTSD, men mer forskning behövs [49, 50].
Två kombinerade flerkomponentsbehandlingar har visat bra resultat: SNT (förkortning av STAIR och NET) och DBT-PTSD (dialektisk beteendeterapi för PTSD) [49, 51].
SNT innehåller två moduler: STAIR (Skills training in affect and interpersonal regulation), som fokuserar på färdighetsträning för att utveckla de känslomässiga och interpersonella resurserna, och narrativ terapi (NET, narrative exposure therapy), som använder sig av exponering och kognitiv restrukturering [51].
DBT–PTSD är en kombinerad behandling för CPTSD som baseras på DBT med tillägg av traumafokuserad KBT och de specifika teknikerna CPT (compassion-focused therapy) och ACT (acceptance and commitment therapy) [52].
När det gäller barn finns visst stöd för att TF-KBT är verksam vid CPTSD, men generellt är underlaget begränsat [53]. Klinisk erfarenhet talar för att evidensbaserade terapier för PTSD kan fungera om anpassningar görs.
Behandling av PTSD och psykiatrisk samsjuklighet
Majoriteten av patienter med PTSD lider samtidigt av något annat psykiatriskt tillstånd. Depression är vanligast, men även ångestsyndrom, substansbrukssyndrom och psykotiska symtom är vanliga [54, 55].
Det finns ofta skäl att först behandla PTSD även i närvaro av psykiatrisk samsjuklighet, i synnerhet som PTSD-behandling kan lindra symtom på depression och ångest [56]. Exempelvis en svår depression kan dock försvåra traumafokuserad psykoterapi och kan behöva behandlas först. Anpassningar av PTSD-behandling kan också krävas vid förhöjd suicidrisk, liksom vid omfattande dissociation [3].
PTSD-behandling ska inte skjutas upp endast på grund av samtidigt substansbrukssyndrom [3].
Svenska nationella riktlinjer för vård och stöd vid missbruk och beroende rekommenderar integrerad behandlingsmetod (KBT) för behandling av missbruk eller beroende av alkohol eller narkotika och samtidig PTSD [57].
Ett annat exempel på integrerad behandling med god effekt på PTSD-symtom är COPE (concurrent treatment of PTSD and substance use disorders using prolonged exposure), som är en kombination av PE och återfallsprevention [58].
Organisationsstöd till behandlare som möter PTSD
Behandlare i vården påverkas av patienters berättelser om traumatiska händelser [60, 61]. I DSM-5 nämns att indirekt exponering, som att få ta del av detaljerade berättelser om mycket svåra trauman, kan leda till utveckling av PTSD. Begreppet sekundär traumatisering syftar på den stress som en individ kan uppleva i samband med att hen får ta del av hur andra utsatts för svåra trauman och inkluderar såväl emotionella som beteendemässiga reaktioner [62]. Behandlare behöver därför adekvat stöd från organisationen. Faktorer som en rimlig arbetsbörda, kunskaper om sekundär traumatisering och dess konsekvenser, möjlighet till handledning och kollegialt stöd och mentorskap för nya medarbetare kan minska risken för att behandlare utvecklar svåra stressreaktioner [63].
Etisk/moralisk stress och moralisk skada. Moralisk stress uppstår i situationer där det finns flera rimliga handlingsalternativ, men individen måste välja ett och därmed utesluta andra. Den typen av stress kan även uppstå när vi är medvetna om den moraliskt riktiga handlingen, men inte kan utföra den på grund av regler, ledarskap och så vidare [64, 65].
Begreppet moralisk skada kan förstås som en stark kognitiv och känslomässig respons till följd av situationer och händelser som går emot personens etiska/moraliska kodex. Denna skada anses inte vara en psykisk sjukdom, men kan påverka individens övertygelser och förtroende [66, 67].
Behandling och omhändertagande på olika vårdnivåer
Primärvården har en central roll vid behandling av PTSD hos vuxna, bland annat genom sin koordinerande roll vid somatisk samsjuklighet och remittering till övriga specialister [2].
Det är viktigt att stärka patientens egna resurser genom att informera om egenvård, inklusive sömnhygien och livsstilsåtgärder. Information och stöd till närstående och anhöriga ska övervägas [3]. En samordnad individuell plan (SIP) kan vara av värde för att samordna och följa upp olika insatser.
Rutiner för upptäckt och behandling av patienter med krigs- och tortyrskador behövs på alla vårdnivåer (Fakta 1). I flera regioner finns specialistmottagningar för patienter med PTSD på grund av krig eller tortyr.
Primärvårdens roll och ansvar vid behandling av PTSD skiljer sig markant mellan och inom olika regioner. Olika vårdcentraler kan ha varierande tillgång till exempelvis psykologer för psykologisk behandling, vilket gör att patientens adress kan påverka behandlingsmöjligheterna.
Principiellt finns dock inget hinder för att behandla vuxna med PTSD utan komplex symtombild och/eller svår psykiatrisk samsjuklighet i primärvården.
Behandling bör ske på specialistnivå vid komplexa och svåra PTSD-tillstånd, när behandling i primärvård inte har gett önskat resultat och vid psykiatrisk samsjuklighet.
För patienter som har kontakt med både primär- och specialistvård är en tydlig fördelning av ansvaret för uppföljningen och behandlingen av PTSD angelägen [2].
Det är avslutningsvis författarnas intryck att intresset för psykotraumafältet ökat på senare år i Sverige. Samtidigt kvarstår stora utmaningar och förbättringsmöjligheter vad gäller diagnostik och behandling av PTSD. Svårigheterna gäller exempelvis tillgång till kompetens inom och implementering av evidensbaserade psykologiska behandlingsmetoder.
Läs även:
Översikt: Posttraumatiskt stressyndrom (PTSD) och komplex PTSD (CPTSD)
Medicinsk kommentar: Vårt diagnostiska system är fenomenologiskt – inte absolut
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Tortyr och PTSD
Tortyr innebär en ökad risk för PTSD och komplex PTSD jämfört med andra svåra trauman. Tortyr kan leda till långvariga PTSD-symtom.
Fysiska och psykiska skador till följd av tortyr är inte sällan av komplex karaktär.
Istanbulprotokollet är FN:s internationellt erkända standard för tortyrskadedokumentation. Det är en manual för medicinsk och juridisk utredning som innehåller en psykosocial, en psykologisk/psykiatrisk och en somatisk del.
Region Skåne har utformat en mall för läkar- och tandläkarintyg till Migrationsverket, »Dokumentation av misstänkta tortyrskador«. Syftet är att uppmärksamma att misstanke om genomgången tortyr föreligger och att vidare utredning krävs.
I Sverige finns några kunskapscentrum och mottagningar med specialkompetens för tortyrskador.
Alla som har utsatts för tortyr har rätt till utredning, vård och rehabilitering enligt FN:s tortyrkonvention.