Amputationsskador i ansiktet och på skalpen är ovanliga, men kan ha förödande konsekvenser för patienten om de inte handläggs korrekt.
Mikrokirurgisk replantation av vävnad vid större amputationsskador ger ofta det bästa resultatet.
Amputationsskador ska handläggas utan fördröjning. Kontakt med en rekonstruktiv plastikkirurgjour som utför mikrokirurgiska replantationer bör tas omgående för diskussion kring vidare handläggning.
Amputatet ska förvaras inlindat i natriumkloridindränkta kompresser som läggs i en påse som sluter tätt. Påsen med amputatet förvaras i kylskåp eller i behållare eller uppblåst påse med isvatten.
Lång kall ischemitid är ingen absolut kontraindikation för försök till replantation.
Ansiktet är en viktig del av vår personlighet och spelar en avgörande roll i sociala interaktioner med andra människor. Sårskador som påverkar ansiktets funktion och utseende kan vara stigmatiserande och ha stor inverkan på både självkänsla och social integration. Traumatiska ansiktsskador kan ge funktionella besvär såsom facialispares, synnedsättning och svårigheter med födointag, andning och kommunikation, men också ökad risk för depression, ångest och missbruksproblematik [1].
Sårskador som omfattar ansikte, öron eller skalp är vanligt förekommande, men bara en minimal andel av dessa är amputationsskador. Majoriteten av de sårskador som inkommer till en akutmottagning är relativt okomplicerade och kan primärsutureras med gott resultat.
En vanligt förekommande frågeställning bland inremitterande till plastikkirurgiska jourlinjer är önskan om vävnadsrekonstruktion, då det visar sig att sårkanterna går att reapproximera utan någon defekt. Detta kan förklaras av ansiktshudens elasticitet i kombination med underliggande mimisk muskulatur, som medför att sårkanterna ofta kraftigt drar sig tillbaka. Hur man behandlar ett traumatiskt sår i ansiktet där det saknas vävnad beror på substansdefektens omfattning och lokalisation.
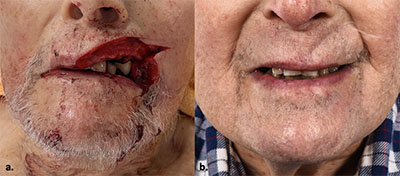
Vid traumatiska amputationsskador i ansiktet och på skalpen, där sammanhängande vävnad traumatiskt separerats helt från ansiktet, ska man alltid överväga akut mikrokirurgisk replantation. Replantation av vävnad i ansiktet utförs av plastikkirurger med mikrokirurgisk kompetens och innebär att man i mikroskop återställer vävnadens cirkulation genom att utföra mikrovaskulära anastomoser. Replantation av den amputerade vävnaden är i många fall det bästa alternativet för funktionellt och estetiskt utfall (Figur 1). Under vissa omständigheter kan dock sekundär rekonstruktion vara ett alternativ, vilket innebär att den ursprungliga vävnaden ersätts med annan vävnad. Det ger sällan ger ett lika bra slutresultat och kräver ofta upprepade operationer och sjukhusbesök.
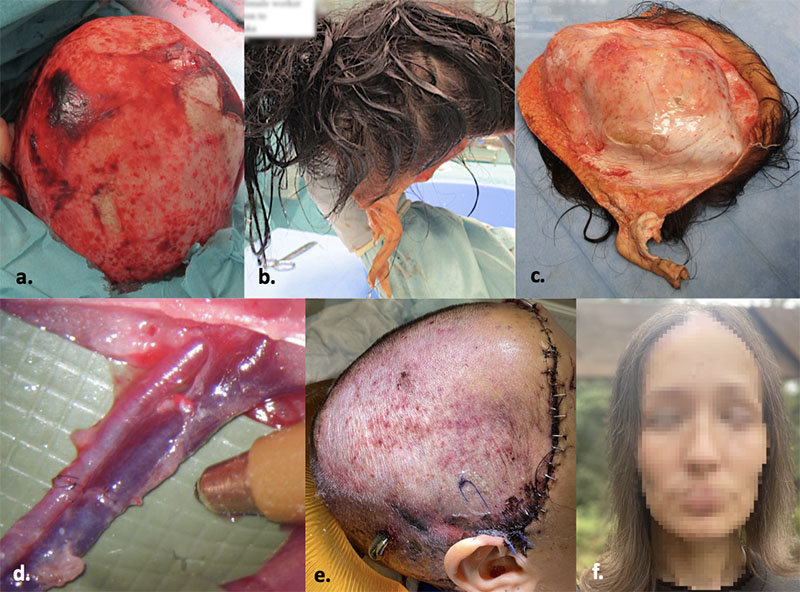
I litteraturen rapporteras skalpen som den mest förekommande lokalen för replantation vid amputationsskada följt av öra, läpp och näsa [1]. Amputationsskador på skalpen drabbar vanligen kvinnor och inträffar ofta vid en arbetsplatsolycka där håret fastnat i en maskin. Människo- och hundbett är den vanligaste genesen till övriga amputationsskador i ansiktet [1]. Den första mikrokirurgiska replantationen utfördes 1962, då man replanterade en traumatiskt amputerad arm [2]. 1974 genomfördes den första skalpreplantationen, följt av replantation av näsa och läpp 1976 och av öra 1980 [3-5].
Mikrokirurgi är i dag en integrerad del av den dagliga plastikkirurgiska verksamheten vid landets samtliga sju universitetssjukhus. Ökad kunskap och bättre tillgång till mikrokirurgiska enheter har lett till att mikrokirurgiska replantationer har blivit allt vanligare, och det finns många publicerade fall av lyckade replantationer i ansiktet och på skalpen. År 2016 gjordes en litteraturgenomgång av replantationer i huvud–halsregionen, där man fann att frekvensen av lyckade operationer vid replantationskirurgi var så hög som 72 procent, medan totalt misslyckande låg under 8 procent [1]. Troligtvis föreligger publikationsbias, då denna litteraturgenomgång främst bestod av fallrapporter.
Initial vård vid skador i ansiktet och på skalpen
Sedvanligt traumaomhändertagande ska alltid föregå handläggandet av amputationsskadan. När patienten bedömts stabil kan fokus ägnas åt skadan. Om amputatet inte kommer tillsammans med patienten måste det lokaliseras, vilket brukar kunna ske med hjälp av anhöriga eller polisen. Det är viktigt att utröna traumaorsaken, tiden sedan amputationen och hur amputatet har förvarats. Patientspecifika faktorer som komorbiditet, ålder, medicinering och rökning kan påverka handläggningen. En noggrann undersökning av skadorna ska göras, inklusive facialisnervens funktion och parotis utförsgång om det finns misstanke om att dessa kan ha skadats.
Vid eventuella blödningar från sårbädden ska denna i första hand behandlas med kompression eller ligeras distalt på kärlet med långa trådändar. Använd inte diatermi för koagulation, då det kan förstöra blodkärlen. Blodkärl så små som 0,5 mm i diameter kan användas för kärlanastomos vid försök till replantation. Se över skyddet mot tetanus och komplettera vid behov med vaccination. Om genesen är bettrauma ska adekvat antibiotikabehandling ordineras. Fotodokumentera skadorna och kontakta skyndsamt plastikkirurgjouren vid närmaste universitetssjukhus för att diskutera möjligheten till replantation.
Amputatet ska i väntan på replantationsförsök förvaras inlindat i natriumkloridindränkta kompresser som läggs i en påse som sluter tätt. Påsen med amputatet förvaras i kylskåp, alternativt i en behållare eller uppblåst påse med isvatten. För att undvika frysskador är det viktigt att amputatet inte kommer i direktkontakt med is. Målet är att amputatet ska hålla cirka 4 °C.
Vid beslut om försök till replantation är tiden viktig för utfallet av replantationen. Med ökad tid minskar möjligheten till en lyckad replantation [6]. I litteraturen beskrivs lyckade replantationer trots långa ischemitider: upp till 13 timmar för näsa, 18 timmar för skalp och 33 timmar för öra [7-9]. Lång ischemitid är emellertid associerad med ökad risk för misslyckad replantation, och tittar man på medelischemitiderna vid lyckad replantationskirurgi ligger de under 10 timmar [10, 11]. Varm ischemi minskar också tidsfönstret innan irreversibel vävnadsskada uppkommer.
Replantationskiurgi och det postoperativa förloppet
När beslut har tagits om försök till replantation ska patienten och amputatet så snart som möjligt tas till operation. Blodkärl i amputatet identifieras och fridissekeras med hjälp av mikroskop, då blodkärlen oftast har en diameter under 1 mm. Därefter identifieras och fridissekeras givarkärl i sårbädden. I de fall blodkärlen är skadade och distansen mellan givar- och mottagarkärl är för stor kan ett vengraft användas.
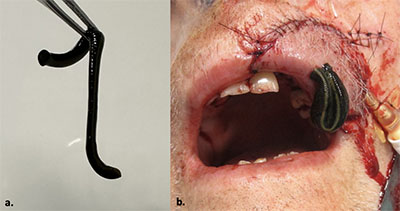
För en lyckad revaskulering av amputatet krävs att man kopplar minst en artär och, om möjligt, en ven. Vid replantation av amputerarad vävnad i ansiktet kan det saknas lämpliga vener för anastomosering. I omkring hälften av publicerade fall av öron-, läpp- eller näsreplantation har man inte funnit någon ven som är möjlig att anastomosera [1, 12]. I dessa fall behandlas den postoperativa venösa stasen huvudsakligen med Hirudo medicinalis, medicinska blodiglar, fram till dess att neoangiogenes skett (inom 3 till 8 dagar) [13].
En blodigel suger 5–20 ml blod och släpper sedan taget (Figur 2). Blodigelns saliv innehåller ett flertal aktiva ämnen som är antikoagulerande, inihibitorer av trombocytaggretion och proteinasinhibitorer, vaför blödning från bettet fortsätter i flera timmar efter att igeln har släppt taget [13]. Den kontinuerliga blodförlusten gör att en stor andel av patienterna som får blodigelbehandling behöver blodtransfusioner. Det är också viktigt att profylaktisk antibiotikabehandling ges, då iglarna har ett flertal bakterier i sin gastrointestinalkanal som kan orsaka infektion [13].
Operationstiderna för replantation av öra, läpp och näsa ligger ofta kring 5–6 timmar [7, 14, 15]. Skalpreplantationerna är oftast mer omfattande, har flera blodkärl som ska anastomoseras och tar således något längre tid [16] (Figur 3). Långtidsuppföljning av patienter efter lyckade replantationer visar goda funktionella utfall, inklusive återkomst av känsel i den amputerade vävnaden, samt ett gott till acceptabelt estetiskt utfall [15].
När mikrokirurgisk replantation inte är möjlig
I de fall där mikrokirurgisk replantation inte är möjlig, till exempel vid svårigheter med transport till centrum där mikrokirurgisk kompetens finns, vid små amputat eller då patientens allmäntillstånd inte tillåter, kan man i vissa fall använda den amputerade vävnaden som ett fritt transplantat. Amputat motsvarande mindre än en tredjedel av örat och amputat på läpp eller näsa som är under 1,5 cm har rapporterats överleva helt eller delvis när de sutureras till sårbädden utan vaskulära anastomoser. Detta kräver dock gynnsamma omständigheter med rena och välvaskulariserade sårytor samt en ischemitid på ett fåtal timmar [15, 17, 18].
Sammanfattning
Amputationsskador på huvud och i ansikte är ovanliga, men kan ha förödande konsekvenser för patienterna med både funktionella och estetiska besvär. Det bästa utfallet fås genom akut mikrokirurgisk replantation av amputatet. Initialt snabbt och korrekt omhändertagande av patienten och amputatet följt av transport till enhet med mikrokirurgisk kompetens förbättrar avsevärt möjligheterna till en lyckad replantation.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Initial handläggning vid amputationsskada på akuten:
- Sedvanligt traumaomhändertagande
- Blödning från sårbädden behandlas i första hand med kompression
- Vid fortsatt blödning ligeras kärlen distalt för att underlätta senare anastomos
- Förvara amputatet i NaCl-indränkta kompresser och i ca 4 °C
- Omgående kontakt med rekonstruktiv plastikkirurgjour (samtliga universitetssjukhus).