Snabbt insatt adekvat antibiotikabehandling är livräddande vid allvarliga bakteriella infektioner.
Snabb mikrobiologisk diagnostik krävs i och med ökande antibiotikaresistens och kommer att ge medicinska vinster.
En enkät till landets mikrobiologiska laboratorier visar på stora skillnader avseende tillgänglighet, snabbhet och kommunikation med svarsmottagande enhet vad gäller positiva blododlingar.
För snabbare svar krävs att mikrobiologiska laboratorier erbjuder mer generösa öppettider, effektivare transportsystem och patientnära blododlingsinkubatorer samt tidig och aktiv rådgivning till behandlande läkare.
Snabbt given korrekt antibiotikabehandling ökar överlevnaden hos patienter med allvarlig bakteriell infektion [1-3], och med ökande antibiotikaresistens ökar risken för ineffektiv empirisk terapi [4]. Ett flertal studier har visat på möjligheten till och den kliniska betydelsen av snabbare artbestämning vid positiv blododling [5, 6]. Det pågår också en utveckling mot snabbare resistensbestämning [7]. Föreningen för klinisk mikrobiologi har noterat stora skillnader i hur snabbt blododlingsflaskor kommer i rätt odlingsmiljö [Magnus Thore, Västerås, pers medd; 2013].
Syftet med den studie som presenteras här var att kartlägga hur snabbt och tydligt blododlingssvar kommuniceras till ansvariga för vård av patienter med positiva blododlingar och vilka stödsystem (arbetstider, transporter och svarssystem) som används för att optimera diagnostiken. Vi sammanfattar här de viktigaste resultaten och diskuterar möjliga förbättringar.
Metod
I mitten av mars 2013 skickade Referensgruppen för antibiotikafrågor (RAF) ut en webbenkät till landets samtliga kliniskt mikrobiologiska laboratorier (n = 28). Enkäten besvarades av den/dem som respektive laboratorium bedömde bäst lämpad(e) för uppgiften. Enkäten bestod av 38 frågor. Av samtliga frågor hade 33 fördefinierade svarsalternativ, varav 28 med möjlighet till kommentar i fritext. I tillägg kunde förtydliganden lämnas för enkäten som helhet.
Resultat
Under mars–juni 2013 inkom svar från samtliga laboratorier utom två länslaboratorier.
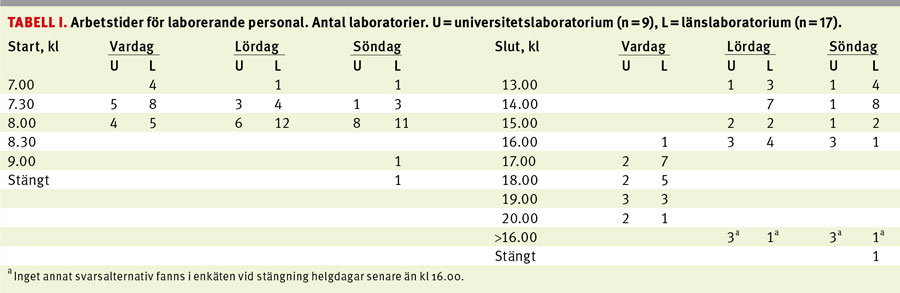
Tillgänglighet – arbetstider. Den laborerande personalens arbetstider skiljde sig åt över landet (Tabell I). Samtliga laboratorier saknade biomedicinska analytiker i jour eller beredskap utanför de tider som anges i tabellen. Ett laboratorium höll stängt på söndagar.
De kliniska mikrobiologernas (laboratorieläkarnas) arbetsdag varade från cirka klockan 7.30 till 17. Två laboratorier rapporterade att man inte hade läkare anställd vid laboratoriet, men ett av dem hade anlitad läkarkompetens på distans.
Tillgången till klinisk mikrobiolog under jourtid skiljde sig åt mellan laboratorierna. På de 13 som hade läkare i tjänst under helger varierade tillgängligheten mellan 5 och 24 timmar.
När på dygnet positiva blododlingsflaskor omhändertogs avspeglades av arbetstiderna. Processen påbörjades oftast vardagar mellan klockan 7 och 8, med 1 timmes förskjutning under helger. Den sista flaskan togs om hand mellan klockan 15 och 20 på vardagar och klockan 12 och 16 på helger. Det laboratorium som helt saknade bemanning under söndag/helgdag omhändertog odlingar först nästföljande vardag.
Tillgänglighet – odlingssystem (inkubatorer). Nästan 70 procent av laboratorierna hade blododlingssystem placerade så att andra än mikrobiologens anställda kunde sätta in blododlingsflaskor i inkubatorn.
Inkubering kunde påbörjas under dygnets alla timmar hos 12 av 26 laboratorier. Inget av landets universitetslaboratorier erbjöd detta på sitt universitetssjukhus, men tre av dem angav möjlighet till inkuberingsstart dygnet runt vid ett eller flera av länsdelssjukhusen tillhörande universitetslaboratoriernas upptagningsområde. Av de 14 laboratorier som inte erbjöd kontinuerlig inkuberingsstart hade dock fem ordnat insättning av odlingsflaskor i inkubator vid ett tillfälle utöver ordinarie arbetstid. Fem laboratorier tillhandahöll utlokaliserade blododlingsinkubatorer, dvs på annan plats än vid det mikrobiologiska laboratoriet. Ytterligare fyra hade påbörjat en dylik utlokaliseringsprocess.
Vid 14 av landets laboratorier innebar således kombinationen av öppettider och placering av blododlingssystem att inkubationsstart av blododlingsflaskor kunde fördröjas upp till 20 timmar efter det att provet tagits, beroende på dag och tidpunkt för provtagning. Eftersom inget laboratorium erbjöd dygnetruntservice, dröjde också utodling av en blododlingsflaska som larmat för växt nattetid.
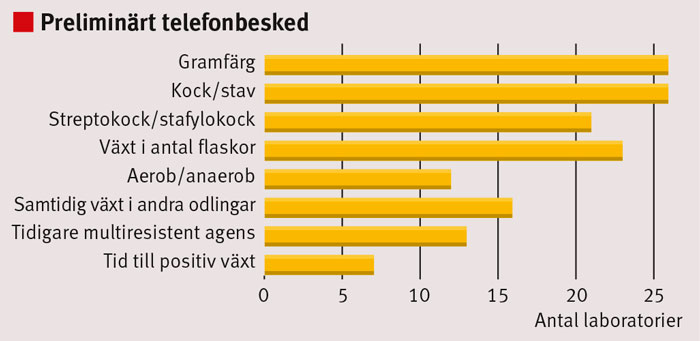
Muntlig och skriftlig kommunikation. Vid växt i blododling lämnade alla laboratorier rapport om fyndet via telefon, antingen till patientansvarig sjuksköterska (n = 24) eller läkare (n = 2). Vid fyra av laboratorierna var detta en uppgift enbart för läkare. Rapporten lämnades av drygt en tredjedel av laboratorierna klockan 8–9 och av alla före klockan 10. Rapportens innehåll åskådliggörs i Figur 1. I tillägg informerades det i varierande grad om misstänkt bakterieart, fyndets relevans och om odlingen var centralt eller perifert tagen. Ett laboratorium med snabbdiagnostik förmedlade artresultat redan vid denna första rapport.
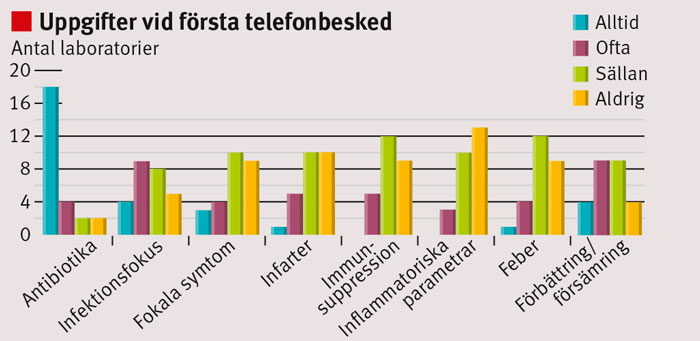
I samband med telefonbesked om växt i blododling inhämtades information om patienten (Figur 2). I ca 25 procent av de muntliga rapporterna gavs någon form av råd om antibiotikabehandling, rekommendation om kontakt med infektionsspecialist eller överrapportering till ansvarig läkare.
Utöver den muntliga rapporten lämnade 21 laboratorier skriftliga preliminärsvar elektroniskt, resterande via andra former av webblösningar, fax och/eller post. De skriftliga svaren var oftast mer detaljerade än de muntliga.
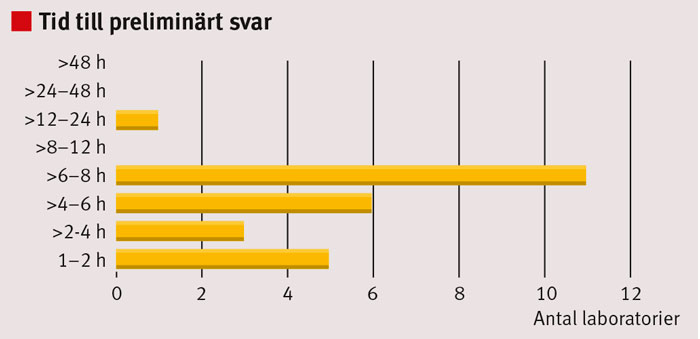
Art- och resistensbestämning. Samtliga laboratorier, förutom två, utförde någon form av snabbdiagnostik för artbestämning av blododlingar. Sju av dem hade utvecklat metoder (molekylärbiologiskt eller via kommersiella artbestämningssystem) för artbestämning direkt från positiv blododlingsflaska, dvs innan framväxta bakteriekolonier fanns tillgängliga. För fördelning av tider till första preliminära svar om art, se Figur 3.
Som rutin för artbestämning användes automatiserade jäsningsbaserade system (n = 12), masspektrometri (MALDI-TOF) (n = 17), traditionell artbestämning (n = 18) och PCR/sekvensering (n = 3). Metoderna användes separat eller i olika kombinationer. 22 laboratorier utförde s k direkt resistensbestämning (material från positiv odling sprids och inkuberas direkt på resistensplatta utan att först invänta framväxta kolonier). Tio av dessa laboratorier förkortade därtill inkuberingstiden till 6–8 timmar (normalt 16–20 timmar), varav två endast för blododlingar med växt av gramnegativa stavar.
Skillnad helg–vardag. Under helger minskade tillgänglighet och bemanning av laboratorierna enligt ovan. Beskrivna följder var färre levererade svar och att snabb art- och resistensbestämning inte utfördes. Muntliga och skriftliga besked lämnades till kliniker av biomedicinsk analytiker/mikrobiolog i stället för läkare, med tydligt begränsad antibiotikarådgivning och klinisk diskussion som följd. Vid två laboratorier medförde avsaknad av läkarkompetens att skriftliga besked lämnades först nästa vardag.
Diskussion
Svenska mikrobiologiska laboratorier har i dagsläget en relativt hög ambitionsnivå avseende snabb blododlingsdiagnostik under de timmar laboratoriet är bemannat. Laboratorierna verkar i ökande utsträckning ta till sig nya rön om snabba metoder för art- och resistensbestämning och lägger i dag kraft på effektivisering främst inom laboratoriet. Än så länge begränsas dock användbarheten av dessa system av både laboratoriets öppettider och att blododlingar inte kommer i rätt odlingsmiljö snabbt nog. Den tidpunkt då patientens blododling når laboratoriet påverkar både tid till odlingssvar och på vilken nivå den medicinska rådgivningen utförs.
Tillgänglighet och svarstider bör bli bättre
Trots att blododlingar både tas och larmar för bakterieväxt relativt jämnt över dygnet, erbjuder endast knappt hälften av laboratorierna möjlighet att påbörja inkubering av blododlingar dygnet runt, och mycket få tillhandahåller utlokaliserade blododlingsinkubatorer. Inget laboratorium omhändertar under dygnets alla timmar blododlingar som larmar om växt. De flesta laboratorier levererar ett första besked om bakterieart inom 1 arbetsdag efter växt i blododling. I praktiken gäller dock detta enbart de odlingar som larmar positivt för bakterieväxt en vardagsmorgon.
Genom att minimera tiden för odlingsflaskor att komma i rätt odlingsmiljö kan svarstider kortas betydligt [8], och direkt artbestämning från flaska med växt är i dag fullt möjlig med MALDI-TOF eller molekylärbiologi. Båda faktorerna skapar förutsättningar för kortad tid till adekvat antibiotikaterapi, färre givna antibiotikadoser, en trend till kortare vårdtider och – tillsammans med aktivt, rådgivande Strama-team – signifikant minskad 30-dagarsmortalitet [5-7].
Snabb resistensbestämning (6–8 timmar) börjar, som enkäten visar, implementeras på svenska laboratorier, men är i dagsläget inte en etablerad referensmetod. Tilltagande antibiotikaresistens ökar betydelsen av tillgänglighet och snabba analysförfaranden för patienter med allvarlig bakteriell infektion.
På basis av ovanstående förespråkar vi dygnetruntöppna mikrobiologiska laboratorier med avsikt att förbättra och standardisera omhändertagande och diagnostik av blododlingar. Detta skulle även öppna för diagnostik på jourtid av allvarliga virala CNS-infektioner och vårdhygieniskt viktiga infektioner orsakade av t ex Clostridium difficile, influensavirus, norovirus och respiratoriskt syncytialvirus.
Råd om behandling gavs i endast 25 procent av fallen
Enkäten visar tydligt att det varierar vem, när, till vem och vad som kommuniceras vid växt i blododling. Trots vetskap om vald behandling gavs råd och rekommendationer om detsamma i endast 25 procent av alla positiva blododlingsfall. Detta förklaras möjligen av att muntliga besked delvis lämnas av biomedicinska analytiker. Om den som lämnar eller tar emot besked om blododlingsfynd inte har tillräcklig kunskap om lämplig antibiotikabehandling, förespråkar vi rekommendationen att kontakta infektionsläkare för råd [9].
För att undvika missförstånd är det rimligt att majoriteten av det som rapporteras muntligt även rapporteras i skrift, inklusive givna råd om behandling. Remiss- och svarssystem måste lämna utrymme för fritextkommentarer och stödja svarsfunktioner där förändringar i nya preliminär- och slutsvar tydliggörs. Alla bör vara medvetna om att preliminära mikrobiologiska svar, precis som röntgensvar, kan komma att ändras.
Nationell diskussion behövs
Mot en enkät av detta slag kan man invända att den kategoriserar svaren på ett sätt som inte helt speglar verkligheten. Studiens relevans stärks dock av att nästan samtliga landets laboratorier medverkat och att kompletterande information inhämtats då otydliga svar lämnats.
Svaren sätter fingret på några viktiga områden där svensk mikrobiologi tillsammans med resten av sjukvården kan förbättra diagnostik och behandling av patienter med allvarliga bakteriella infektioner.
Variationen i hur blododlingar omhändertas vid landets mikrobiologiska laboratorier bör ge upphov till en nationell diskussion om hur vi bäst tillser att patienter med allvarliga infektioner får snabb och jämlik diagnostik.
Läkarbemanningen på mikrobiologiska laboratorier varierar stort. Svenska kliniska mikrobiologer bör i större utsträckning än i dag vara kommunikativa kring odlingssvar och komplexa antibiotikaresistensbesked. Vi kan anta att behovet av kliniska mikrobiologer kommer att öka på grund av de alltmer komplexa infektionstillstånd och resistenssituationer vi ser. Utbildningen av ST-läkare inom området resistensmekanismer, antibiotikabehandling och förhållandet mellan farmakokinetik och farmakodynamik bör därför ytterligare förbättras.
För att viktiga mikrobiologiska svar ska få rätt hantering och vid behov föranleda snabb optimering av behandling krävs multidisciplinärt samarbete. Exakt hur ett dylikt samarbete ska utformas måste lösas lokalt och kommer sannolikt att kräva ekonomiskt tillskott.
Alla enheter inom svensk sjukvård bör uppmärksammas på de potentiella vinster i form av kortare vårdtider och bättre behandlingsresultat som förbättrad service från mikrobiologiska laboratorier med generösa öppettider skulle kunna ge. Sjukvårdshuvudmännen behöver prioritera och ta ansvar för att de mikrobiologiska transport- och datasystem som upphandlas eller tillhandahålls anpassas för att ge maximal patientnytta av den ökande hastighet med vilka prov kan hanteras på laboratoriet. Om inte detta genomförs är mycket av de ansträngningar (och investeringar) som i dag görs kring automation och snabbare art- och resistensbestämning samt molekylärbiologi till begränsad nytta, eftersom den beställande enheten aldrig kommer att märka resultatet av att mikrobiologi kan gå snabbt.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Länk till sammanställning av samtliga enkätfrågor:
Läs Kommentar:
Enkla åtgärder i landstingen kan ge säkrare behandling vid sepsis