Sverige presterar i internationell jämförelse sämst avseende personlig läkarkontinuitet. Personliga patientlistor kan öka kontinuiteten, men vad tycker svenska allmänläkare?
838 allmänläkare besvarade en webbenkät. 91 procent av svarande under 66 år önskade en personlig patientlista om den är rimligt stor, ca 1 160 personer. Ansvaret för listan bör delas inom ett arbetslag av läkare eller ett team. Tid för kollegial dialog är nödvändig för effektivitet, trivsel och patientsäkerhet.
Sverige skulle behöva 11 150 allmänläkare. I dag finns 5 000. Radikala satsningar för rekrytering av läkare till primärvården krävs, liksom övergångslösningar, till exempel listning på andra specialister och på team.
Listning på läkare och listningstak anses vara en förutsättning för kontinuitet och uthållighet i primärvården. Flera utredningar de senaste åren har framhållit bristen på kontinuitet i primärvården [1-3]. Enligt utredningen »Digifysiskt vårdval – tillgänglig primärvård baserad på behov och kontinuitet« ska kontinuitet främjas genom att en patient knyts till en namngiven läkare och/eller ett namngivet vårdteam [4]. Några slutsatser kan sammanfattas: Samtidigt som personkontinuitet i vården är högt värderad av både patienter och professioner är det ett av de områden där svensk hälso- och sjukvård i internationell jämförelse presterar sämst.
I dag sker en omorganisering och digitalisering av vården samtidigt som det finns en ny generation allmänläkare. Vi ville därför studera hur dagens svenska allmänläkare ställer sig till att ha en personlig patientlista samt analysera deras förslag till hur de utmaningar detta kan innebära ska mötas.
Metod
En webbenkät distribuerades av Distriktsläkarföreningens (DLF) kansli via e-post i juni och september (påminnelse) 2020 till alla medlemmar som registrerat sin e-postadress (4 751 av totalt 5 312).
De inledande frågorna i enkäten berörde ålder, kön, specialistkompetens, region, uppdrag utöver mottagningsarbete, tjänstgöringsgrad, huruvida patienter som handlades var listade på den svarande läkaren samt åsikt om lämplig storlek på den personliga patientlistan vid heltidsarbete utan extra uppdrag.
Övriga frågor bestod av påståenden med fyra svarsalternativ (»instämmer helt«, »instämmer delvis«, »tar delvis avstånd« och »tar helt avstånd«) om förväntade effekter av att ha personlig patientlista jämfört med att inte ha en sådan. Fem påståenden berörde effekter på trygghet, effektivitet, vårdkvalitet, ansvarstagande och arbetsglädje och fyra berörde utmaningar kring överbelastning, läkarens frånvaro, krav från patienter och läkarens kunskapsluckor. Det fanns möjlighet till personliga kommentarer i fritext.
Kommentarer med förslag om hur de utmaningar som personlig listning kan innebära ska mötas sorterades ut och analyserades induktivt, enligt principerna för innehållsanalys [5], av två av författarna (SE och MA) och delades in i kategorier och teman.
Resultat
Enkäten besvarades av 838 allmänläkare (18 procent av DLF:s medlemmar totalt) varav 59 procent kvinnor, 79 procent 65 år eller yngre samt 4 procent ST-läkare i allmänmedicin. Jämfört med DLF:s medlemmar totalt fanns en mindre överrepresentation av kvinnor samt av allmänläkare under 35 år. Åldersfördelning och andel heltidsarbetande framgår av Tabell 1.
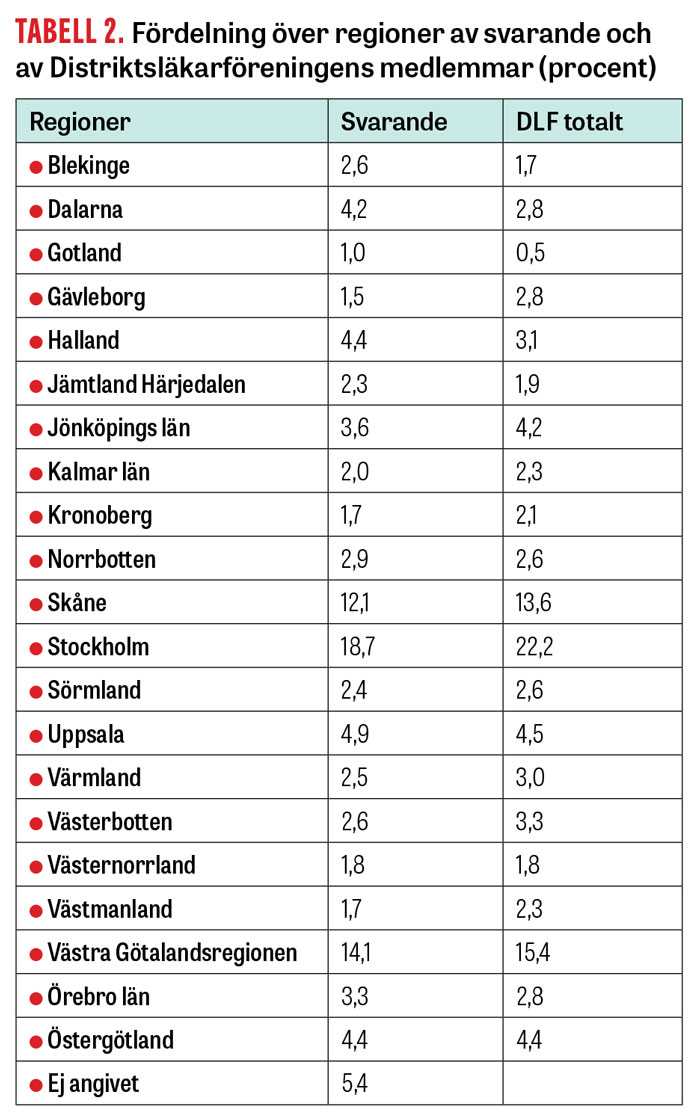
Regiontillhörighet för de svarande överensstämde väl med medlemmarnas totalt, frånsett för Region Gävleborg (som av misstag inte fanns som svarsalternativ i det första utskicket), Tabell 2. 91 procent av svarande under 66 år hade uppdrag utöver mottagningsarbetet: utbildning/handledning (37 procent), äldreboende (34 procent), BVC (33 procent) och medicinskt ledningsansvar (22 procent), Tabell 3.
Av allmänläkare 65 år eller yngre arbetade 55 procent deltid, varav 27 procent uppgav barn/familj som skäl och 39 procent hade valt deltid för att orka med sitt arbete. 63 procent svarade jakande på frågan: »Är de flesta patienter du handlägger listade på dig?«
Inställning till personlig patientlista
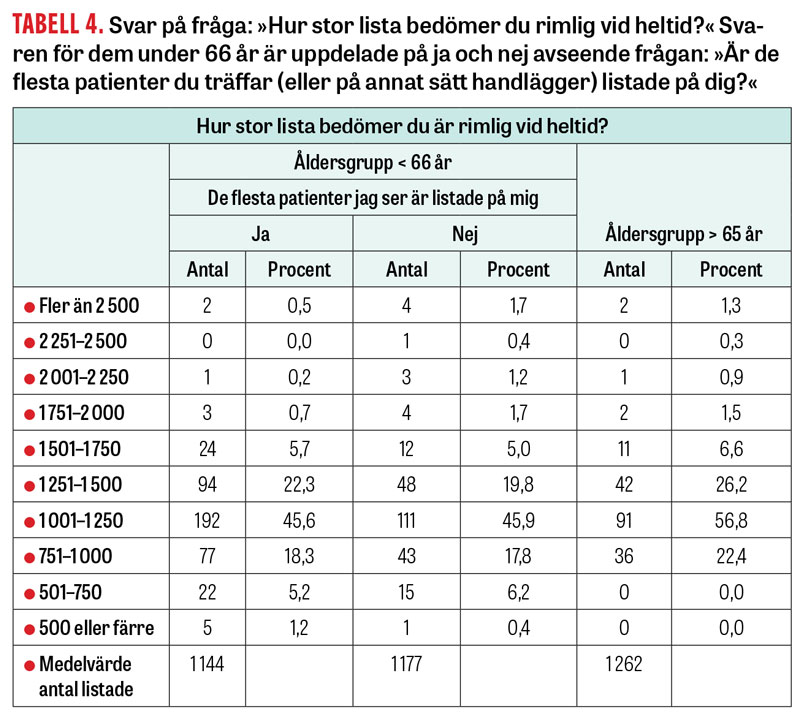
91 procent av svarande under 66 år svarade jakande på frågan: »Skulle du vilja ha en personlig patientlista om den är rimligt stor?« Uppfattningen om rimlig liststorlek skilde sig obetydligt mellan könen och mellan svarande med respektive utan en personlig lista: medelvärden på liststorlek var 1 144 respektive 1 177, Tabell 4. En vanlig fritextkommentar var att heltidsarbete på mottagningen utan extra uppdrag sällan förekom.
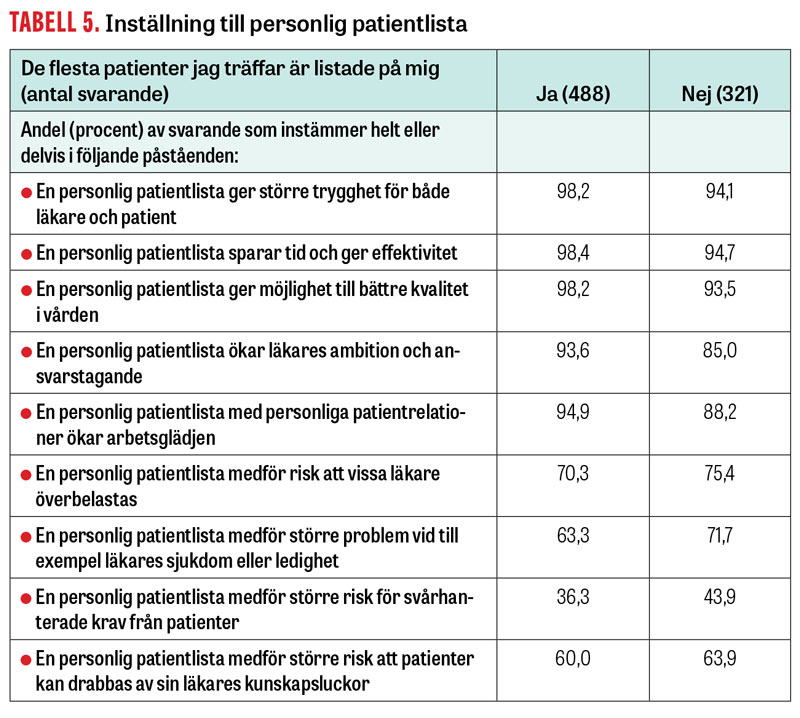
De svarandes inställning till att ha personlig patientlista jämfört med att inte ha en sådan redovisas i Tabell 5. De som hade listade patienter instämde i högre grad avseende fördelar med personlig lista och i lägre grad avseende nackdelar. Det lämnades 478 fria kommentarer kring positiva effekter av och 948 om utmaningar kring personlig lista. Ett urval av de förra kan ses i Fakta 1.
Förslag för att klara utmaningar med personlig listning
Vid kvalitativ analys av 289 fria kommentarer med förslag för att klara de utmaningar som personlig listning kan innebära (överbelastning, läkarens frånvaro, krav från patienter och läkarens kunskapsluckor) kunde två teman identifieras: A) organisation på vårdcentralen och B) förutsättningar för listning. För varje tema urskildes tre kategorier.
A. Organisation på vårdcentralen
1) Delat ansvar för listade patienter
Många kommentarer berörde svårigheter att klara en personlig lista vid ledighet och sjukdom. Man önskade att ansvaret för de listade patienterna skulle delas, till exempel genom arbete i team om 2–4 läkare. Flertalet ville även inkludera sjuksköterskor och i några fall även fysioterapeut, kurator och psykolog i teamet. Enstaka föreslog att läkaren ska äga sin lista och antingen få lön efter liststorlek eller vara egenföretagare.
»Personlig lista bör kompletteras med att läkarkollegor på en vårdcentral har ett strukturerat ’faddersystem’ för varandras listor; eventuellt via ’vårdlag’ tillsammans med ’fasta’ distriktssköterskor.«
En del läkare poängterade att det inte var listan i sig som var viktig:
»Det är kontinuiteten som sparar tid och ger trygghet, inte listan i sig. Det viktiga är att man hittar arbetssätt som gynnar kontinuiteten. Bäst kontinuitet blir det per automatik på en liten vårdcentral.«
2) Tid för kollegiala samtal
Flera berörde vikten av ett öppet och bra samarbetsklimat, planerad tid för kollegial dialog och möjlighet till förnyad bedömning (second opinion) inom vårdcentralen för att minska risken att patienter drabbas av sin läkares kunskapsluckor. Regelbunden obligatorisk fortbildning föreslogs, och av några även med efterföljande examination.
»Här handlar det om att ha bra struktur för kollegial dialog. Diskussion kring remisser, intyg, läkemedel m m. Att man på arbetsplatsen jobbar fram gemensamma förhållningssätt.«
3) Självbestämmande över arbetsdagen
Flera kommentarer uttryckte att större självbestämmande för läkaren över hur arbetsdagarna planeras ökar effektiviteten, arbetsglädjen och läkarens personliga ambition.
»Det handlar också om att kunna rå om sin tidbok och att kunna disponera sin dag. Gärna genom att fylla på dagens arbete utifrån en tom tidbok inför morgonens öppna telefontid.«
B. Förutsättningar för listning
1) Fritt val av läkare fungerar inte
Många kommentarer handlade om att läkare är olika populära. Flera hade erfarenhet av fritt val av läkare för patienterna, vilket skapat en orimlig arbetsbelastning för populära läkare.
»Har ju personlig erfarenhet, särskilt kvinnliga läkare. Den som är inkännande och lyssnande får ofta en lista med många multisjuka och många med psykisk och psykosocial problematik kombinerad med fysisk sjukdom, vilket är tidskrävande och inte helt kan avlastas med kurator eller psykologbesök.«
2) Möjlighet att begränsa sin lista
Många beskrev dåliga erfarenheter från husläkarreformens genomförande. Man framhöll att läkarna måste kunna begränsa sin lista och att den måste anpassas till läkarens personliga kapacitet.
»En personlig listning kräver också möjlighet att stänga enskilda läkares listor för inflöde i perioder när arbetsbördan så kräver. Detta bör inte styras bara av en numerär utan kan variera beroende på listans sammansättning och personliga faktorer.«
3) Primärvårdens uppdrag varierar
Flera berörde förhållandet att omfattningen av primärvårdens uppdrag varierar mellan och inom regionerna på grund av regionernas olika regelverk, variationer i tillgänglighet till andra vårdgivare samt hur sjukhusklinikerna avgränsar sina uppdrag. Primärvårdens uppdrag lokalt måste påverka patientlistans storlek.
»Naturligtvis helt beroende på vilka förväntningar man har på den nära vården; vilka avgränsningar mot läns-/specialistsjukvården som ska finnas.«
Några kommentarer uttryckte erfarenheter av att politikers löften om snabb tillgänglighet omöjliggjort prioritering av knappa vårdresurser och skapat överbelastning av läkarna i primärvården.
Diskussion
Av de allmänläkare som var under 66 år önskade 91 procent en personlig patientlista om den var rimligt stor. Vid heltidsarbete utan andra uppdrag bedömdes rimlig liststorlek till ca 1 160 listade.
Vid analysen av de fria kommentarerna framkom tydligt önskemål att dela ansvaret för den personliga listan inom ett arbetslag av läkare och distriktssköterskor för att undvika överbelastning och problem vid frånvaro. Större självbestämmande över arbetsdagarna ansågs kunna öka effektivitet och arbetsglädje. Ett gott samarbetsklimat med avsatta tider för kollegial dialog bedömdes minska risken att patienter drabbas av sin läkares kunskapsluckor. Det uttrycktes oro för överbelastning på populära läkare om patienterna kunde välja läkare fritt. Behov att anpassa listan efter läkarens personliga kapacitet påtalades. Liststorlek måste också anpassas till omfattningen av primärvårdens uppdrag där läkarna arbetar.
Enligt kommentarerna om delat ansvar för den personliga listan kan kontinuitet tillgodoses genom listning på en personlig läkare, en grupp av läkare eller ett team beroende på befolkningens behov och arbetssituationen på vårdenheten.
Primärvårdssystem med personlig patientlista finns sedan många år i bland annat Storbritannien, Nederländerna, Danmark och Norge. Allmänläkarna är oftast egna företagare, som äger sin patientlista, men vanligen samverkar några allmänläkare inom en mottagning. I Sverige är mindre än 10 procent egna företagare. I Norge och Danmark har åtagandet med vårdföretaget, kontrollen över den egna ekonomin och långa arbetsdagar blivit en stor belastning inte minst för unga allmänläkare, vilket ökat vakanserna [6-9]. Att ersätta svenska vårdcentraler med läkare som är egna företagare torde inte vara en lösning.
Vår studie gör inte anspråk på att vara heltäckande för allmänläkarkåren i Sverige, men 838 svarande allmänläkare är ett stort antal i detta sammanhang. Representativiteten avseende ålder, kön och sjukvårdsregion var god. Våra resultat överensstämmer helt med de i Läkarförbundets primärvårdsenkät 2015 [10] avseende genomsnittlig tjänstgöringsgrad (86,3 respektive 86,4 procent) och andel med personlig lista (63 respektive 64 procent). Trots denna goda representativitet kan personer som är positiva till personlig lista i större utsträckning ha besvarat vår enkät. De 1 426 fria kommentarerna var ofta konstruktiva och till stor del samstämmiga. Det är därför angeläget att redovisa studiens resultat, vilka kan vara ett stöd vid den förestående utvecklingen av primärvården och den nära vården i Sverige.
Lämplig liststorlek bedömdes vid heltid utan andra uppdrag till ca 1 160 genomsnittsinvånare. Sverige med 10,3 miljoner invånare skulle då behöva ca 9 000 allmänläkare. Om tjänstgöringsgrad (86 procent) och uppdrag (10 procent) utöver mottagningsarbetet beaktas tillkommer 2 150 allmänläkare, totalt 11 150. I dag tjänstgör i primärvården drygt 5 000 specialister i allmänmedicin [11, 12] och 3 000 ST-läkare [Karin Lindhagen, pers medd; 2021]. Detta innebär att radikala satsningar för rekrytering av läkare till primärvården krävs, liksom övergångslösningar såsom listning på andra specialister, på team och kanske för vakanta listor en sjuksköterska som fast vårdkontakt.
Sammanfattningsvis ansåg nästan alla svarande att en personlig patientlista kan ge ökad trygghet för både läkare och patient, sparad tid, möjlighet till bättre kvalitet, ökad ambition och ansvarstagande samt ökad arbetsglädje. De önskade sig en personlig patientlista om den är rimligt stor, med möjlighet att begränsa sin lista, och där ansvaret delas med kollegor eller ett team. Självbestämmande över arbetsdagen och tid för kollegial dialog bedömdes nödvändigt för ökad effektivitet och trivsel och minskad risk för att patienter drabbas av sin läkares kunskapsluckor.
Med förändrad arbetssituation och rimligt stora listor finns det förutsättningar att fler läkare väljer primärvård.
Läs även Medicinsk kommentar:
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Exempel på fria kommentarer om effekter av personlig patientlista
Trygghet
- Större trygghet för både mig och patienten, minskad risk för felbedömningar när man känner patienten, lägre utredningskostnader och en mycket bättre arbetsmiljö! Även de svåraste och tyngsta patienterna blir lättare när man känner dem.
- Finns nackdelar med alltför stark uppbindning till en doktor, både för patienten och doktorn. Bättre att samarbeta i mindre team.
Effektivitet
- Har arbetat med en egen lista i 20 år, vilket spar tid på flera sätt. Kan sköta mycket per telefon och vid besök behövs inte mycket tid för genomläsning av journalen innan …
- Det är kontinuitet som sparar tid. Inte faktumet att ha en lista.
Kvalitet
- Ja, då kan jag lägga fokus på de sköraste. Träffa dem ofta, göra hembesök. Ta hjälp av apotekaren med yviga läkemedelslistor. Ett besök i veckan i ett par månader kostar mindre än ett slutenvårdstillfälle. Jag kan se till alla delar av multisjukligheten.
- Ibland är det bra med »second opinion!«
Ambition och ansvarstagande
- Optimera alla värden. Stötta till levnadsvaneförändringar. Med utvecklingstid avsatt kan jag dessutom ta ett systematiskt grepp om mina olika patientgrupper – ta hjälp av till exempel primärvårdskvalitet och identifiera särskilt behövande grupper. Detta blir särskilt effektivt när det finns en struktur för daglig kollegial dialog så att man får utrymme att utveckla sin kompetens tillsammans med kollegor.
- De flesta läkare tar även nu stort ansvar för sina patienter.
Arbetsglädje
- Det blir roligare samtal med patienter som jag känner och jag får också enormt mycket uppskattning tillbaka från dem.
- Efter 25 år ligger glädjen i att träffa nya patienter, inte dem man haft i alla år.