Det är vanligt att patienter byter bipolär underdiagnos, vilket tyder på osäkerhet i diagnostiken.
Bipolär sjukdom typ 1 är den mest stabila diagnosen.
Fler affektiva skov och psykisk samsjuklighet är förenat med ökad frekvens diagnosbyte.
Användandet av strukturerat diagnosstöd samt subspecialiserad mottagning är associerat med diagnostisk stabilitet.
Bipolär affektiv sjukdom drabbar cirka 1–3 procent av befolkningen beroende på avgränsning [1]. Sjukdomen kännetecknas av avgränsade episoder av depression, mani eller hypomani, som är en lindrigare form av mani. Bipolära syndrom debuterar vanligen från mitten av tonåren till trettioårsåldern [2].
Bipolär sjukdom är en klinisk diagnos, och indelningen i underdiagnoser baseras på art och grad av genomgångna sjukdomsskov. Bipolär sjukdom typ 1 kännetecknas av recidiverande manier och depressioner; även ett förlopp med enbart manier ingår i bipolär sjukdom typ 1. Bipolär sjukdom typ 2 domineras av recidiverande depressioner, men för diagnos krävs även minst en hypoman episod [3]. I DSM-IV är bipolär sjukdom utan närmare specifikation (UNS) en kategori för patienter som inte når upp till diagnoskraven för bipolär sjukdom typ 1 eller 2. Det kan röra sig om läkemedelsutlösta manier, patienter med otillräcklig duration av skoven eller patienter som uppvisat otillräckligt antal symtom. Det är viktigt att bestämma vilken typ av bipolär sjukdom patienten har, eftersom det har betydelse för såväl behandling som vårdplanering. De affektiva skovens dominerande polaritet styr val av stämningsstabiliserande behandling. Exempelvis kan bipolär sjukdom typ 2 i vissa fall behandlas med enbart lamotrigin, som erbjuder skydd mot depressioner, medan det vid bipolär sjukdom typ 1 krävs läkemedel som även skyddar mot manier. Vanligen återinsjuknar patienten i liknande typ av skov, och en hörnsten i psykopedagogiska insatser är att identifiera tidiga tecken på återinsjuknande för att möjliggöra tidig intervention. Tidiga tecken är ofta individuella och beroende av vilken typ av bipolär sjukdom patienten har. Vad gäller behandlingsplanering krävs det oftare heldygnsvård vid bipolär sjukdom typ 1 än vid typ 2.
Dessa undergrupper av bipolära syndrom har använts sedan DSM-IV introducerades 1994, men det är oklart hur stabila de är under längre tid. Man har diskuterat om de utgör stabila kliniska kategorier eller om patienter rör sig i ett bipolärt spektrum med växlande eller allt tyngre symtombild [4-7]. I det senare fallet kan bipolär sjukdom UNS eller typ 2 ses som förstadier till typ 1. En studie av Coryell och medarbetare fann att 7,5 procent av personer med bipolär sjukdom typ 2 utvecklade en mani och därmed bytte till typ 1-diagnos under en tioårsperiod [8]. Dunner fann att 5 procent av personer med unipolär depression eller bipolär sjukdom typ 2 utvecklade en mani under en femårsperiod, medan Joyce följde endast personer med bipolär sjukdom typ 2 i fem år och fann samma siffra: 5 procent [9, 10]. De studerade grupperna var dock relativt små och rekryterade från sjukhusanknutna kliniker. I en enkätstudie av collegestudenter fann Alloy och medarbetare att 17 procent av personer med sannolik bipolär sjukdom typ 2 vid studiestart utvecklade bipolär sjukdom typ 1 under 4,5 års uppföljningstid [11]. En annan studie som följde en grupp barn med bipolär sjukdom UNS fann att nära hälften utvecklade bipolär sjukdom typ 1 eller 2 under en femårsuppföljning [12]. Det saknas dock studier på större kliniska populationer som belyser hur stabila de bipolära undergrupperna är i klinisk vardag.
Syftet med denna studie var att undersöka hur stabila de bipolära undergrupperna är i Sverige och vilka andra faktorer än tillkomst av maniska skov som bidrar till diagnosbyten. Eftersom det nationella patientregistret fram till 2020 inte skilde på bipolär sjukdom typ 1 och 2 använde vi uppgifter från det nationella kvalitetsregistret för bipolär affektiv sjukdom, Bipolär.
Metod
Kvalitetsregistret Bipolär startade 2004 och innehöll år 2018 information om cirka 22 000 unika patienter. Deltagande i registret är frivilligt för både patient och vårdenhet. Såväl allmänpsykiatriska öppenvårdsmottagningar som öppenvårdsenheter specialiserade på affektiv/bipolär sjukdom kan rapportera till registret. Patienter registreras av läkare eller sjuksköterska, och den första registreringen kan ske när som helst under sjukdomsförloppet. Därefter görs årliga uppföljningsregistreringar där bipolär diagnos, sociala faktorer, hälsodata och variabler av betydelse för att följa utveckling av sjukdom och behandling inhämtas. De diagnoser som kan registreras i Bipolär är cyklotymi, bipolär sjukdom typ 1, 2 och UNS samt schizoaffektiv sjukdom av bipolär (manisk) typ (ICD-koder: F25.0, F30.1–F30.2, F30.8–F31.9, F34.0) [13].
Alla patienter, totalt 6 374 personer, som under perioden 2004–2018 hade följts upp med minst tre konsekutiva årsregistreringar inkluderades i studien. Vi redovisar data från första registrering och uppföljningstillfället tre år senare. Uppföljningstiden på tre år valdes för att studera ett tillräckligt långt tidsintervall utan stora dataförluster. Allmänpsykiatriska basmottagningar stod för 54 procent av de ingående patienterna och specialiserade affektiva/bipolära mottagningar för 46 procent.
SPSS Statistics (version 25) användes för de statistiska analyserna. För att undersöka hur olika faktorer påverkar diagnosbyte under uppföljningstiden användes logistisk regression. Tvåsidiga signifikansanalyser användes, och P <0,05 ansågs statistiskt signifikant.
Studien är godkänd av Etikprövningsmyndigheten (dnr 294–11).
Resultat
Figur 1 visar att 74,4 procent av de 3 015 patienter som först registrerades med bipolär sjukdom typ 1 behöll denna diagnos vid 3-årsuppföljningen, 12,4 procent hade bytt till diagnosen bipolär sjukdom typ 2 och 13,2 procent hade bytt till diagnosen bipolär sjukdom UNS.
Av de 2 358 patienter som vid nyregistrering hade diagnosen bipolär sjukdom typ 2 behöll 67,3 procent sin diagnos vid 3-årsuppföljningen, 15,8 procent hade ändrats till bipolär sjukdom typ 1 och 16,9 procent hade ändrats till bipolär sjukdom UNS.
Av de 1 001 patienter som vid nyregistrering hade bipolär sjukdom UNS behöll 46,6 procent sin diagnos vid 3-årsuppföljningen, 30,7 procent hade ändrats till bipolär sjukdom typ 2 och 22,8 procent hade ändrats till bipolär sjukdom typ 1.
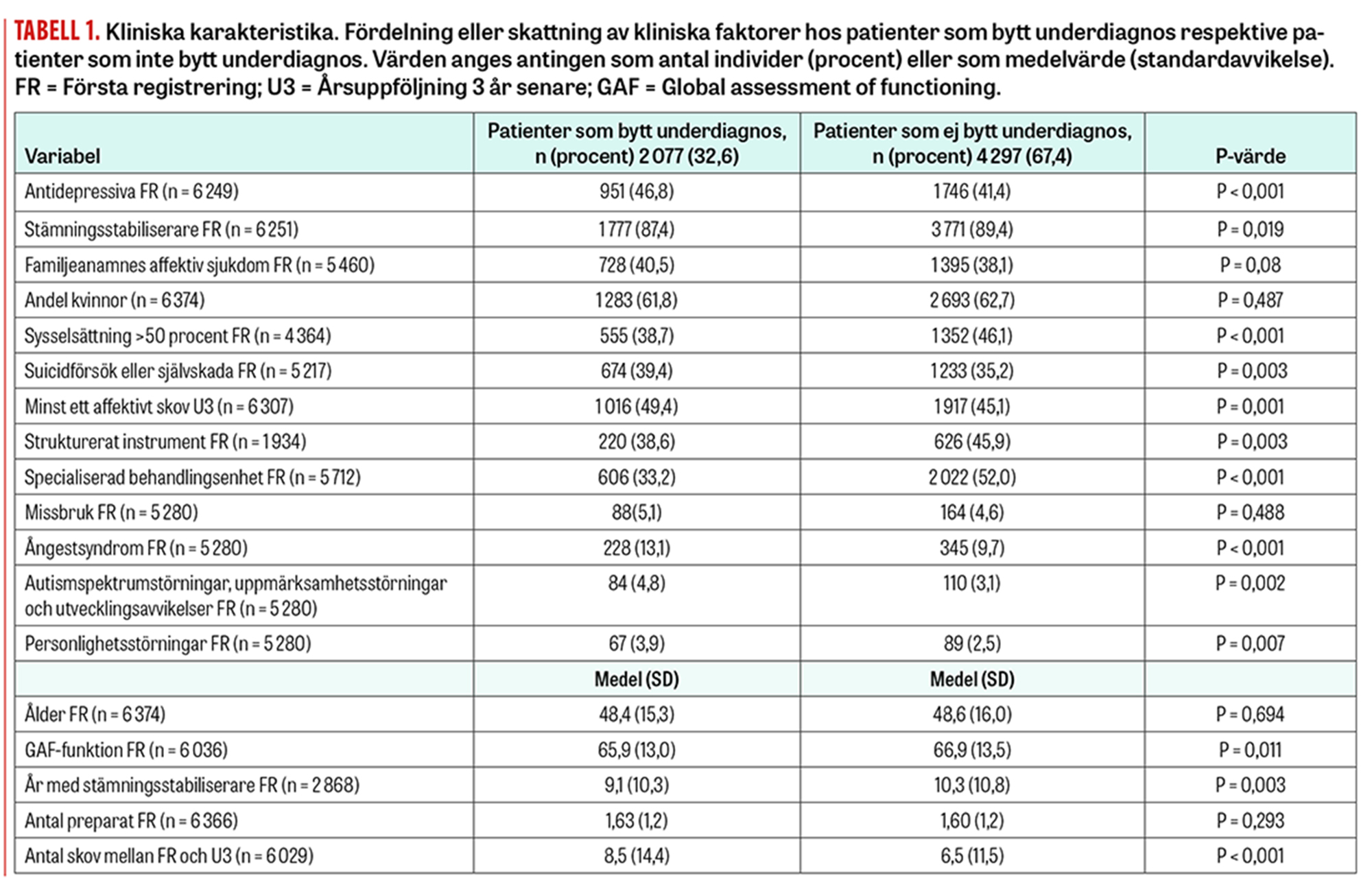
Tabell 1 visar vilka patientrelaterade variabler som var associerade med byte av bipolär undergrupp: fler sjukdomsskov under den treåriga uppföljningen, anamnes på suicidförsök vid första registrering, låg grad av sysselsättning, behandling med antidepressiva vid första registrering och en lägre skattning av psykosocial funktion vid första registrering. Vad gäller psykiatrisk samsjuklighet var ångestsyndrom (P < 0,001), neuropsykiatriska diagnoser (P = 0,002) och personlighetsstörningar (P = 0,007) associerade till byte av bipolär undergrupp, men inte missbruk (P = 0,49). Stämningsstabiliserande läkemedelsbehandling liksom antalet år med stämningsstabiliserande medicinering var associerat med lägre frekvens av diagnosbyte. Patienter med bipolär sjukdom typ 1 hade i genomsnitt haft stämningsstabiliserande behandling i 13 år vid första registrering, jämfört med 7 år för bipolär typ 2 och 8 år för typ UNS.
Vad gäller vårdrelaterade variabler var användning av strukturerat intervjustöd associerat med lägre frekvens av diagnosbyten. Det var även lägre frekvens av diagnosbyten på vårdenheter som är specialiserade på att sköta affektiv/bipolär sjukdom. Även efter att vi justerat för bipolär underdiagnos är det hälften så sannolikt att patienter på en specialiserad mottagning byter bipolär underdiagnos jämfört med en allmänpsykiatrisk basmottagning (oddskvot 0,53, 95 procent konfidensintervall 0,42–0,65, P = 0,001).
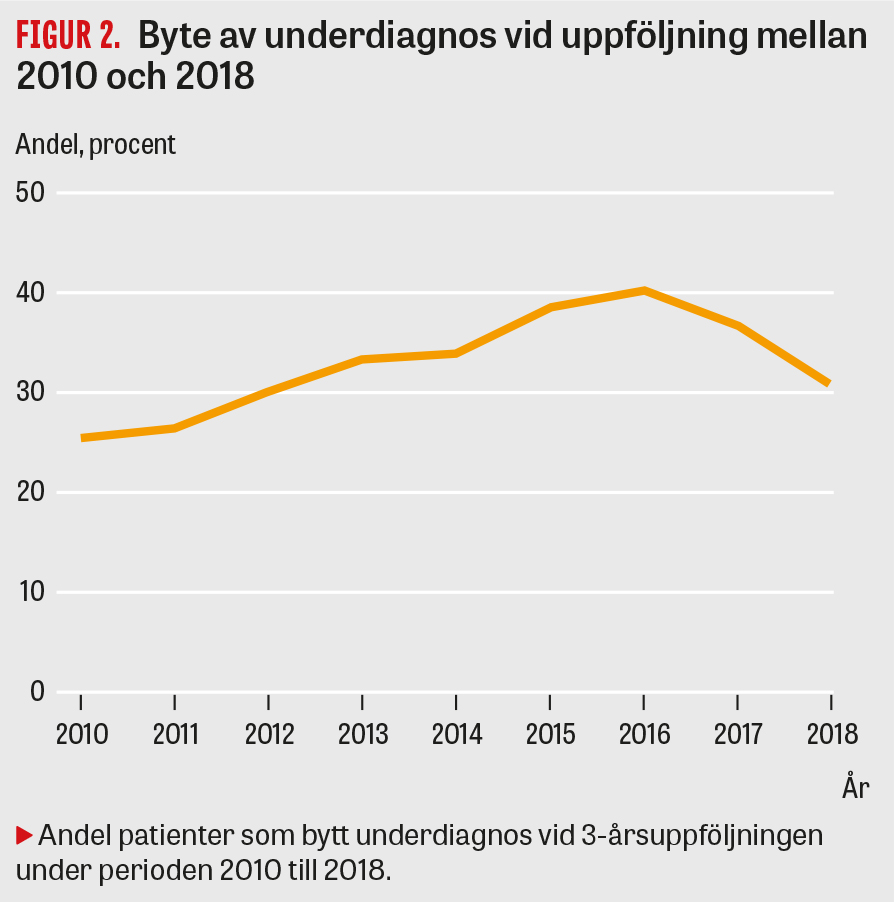
Slutligen finner vi att andelen patienter som vid en treårsuppföljning byter bipolär underdiagnos ökade under perioden 2008 till 2018, med en toppnotering 2016 (Figur 2).
Diskussion
Vi använde uppgifter från kvalitetsregistret Bipolär för att studera hur stabila bipolära underdiagnoser är under en treårsperiod. Vi fann att en majoritet av patienter med bipolär sjukdom behåller sin bipolära underdiagnos under uppföljningstiden. Bipolär sjukdom typ 1 var den mest stabila underdiagnosen, därefter kommer bipolär sjukdom typ 2, medan UNS-typen är minst stabil. Resultatet stämmer med klinisk erfarenhet, där bipolär sjukdom typ 1 är den bipolära underdiagnos som har högst validitet och interbedömarreliabilitet [14].
Vi fann flera faktorer som var associerade med sannolikheten för diagnosbyte. Dessa faktorer kan grovt delas upp i sjukdomsrelaterade och vårdrelaterade.
Vad gäller sjukdomsrelaterade faktorer är det rimligt att täta skov är associerade med diagnosbyte eftersom sjukdomen manifesteras i skov och det är då förändringar i symtombild och klinik noteras. Patienter med bipolär sjukdom typ 2 har också något fler skov jämfört med typ 1 [15]. En lägre sysselsättningsgrad än 50 procent och låg global funktionsnivå var också kopplade till fler diagnosbyten. Patienter med låg global funktionsnivå har tidigare också visats ha högre frekvens av återfall i sjukdomsskov [15].
Anamnes på suicidförsök/självskada vid första registrering kan tala för en allvarligare eller mer komplicerad sjukdomsbild. Bipolär sjukdom UNS och typ 2 uppvisar högre frekvens självskada och suicidförsök jämfört med typ 1 [16]. Psykisk samsjuklighet med ångestsyndrom, personlighetsstörningar och neuropsykiatriska diagnoser var starkt associerad till byte av underdiagnos. Det är känt att psykisk samsjuklighet, med undantag för missbruk, är vanligare vid bipolär sjukdom typ 2 jämfört med bipolär sjukdom typ 1 [5]. Samsjuklighet kan bidra till att destabilisera en bipolär sjukdom men även utgöra differentialdiagnoser. Nydiagnostiserad psykisk samsjuklighet, till exempel ADHD, kan leda till omprövning av tidigare affektiv anamnes och därmed byte av bipolär underdiagnos.
Vad gäller vårdrelaterade faktorer var användandet av ett strukturerat diagnostiskt instrument som stöd i diagnostiken associerat med färre diagnosbyten. Psykiatriska diagnoser är kriteriebaserade, och det är inte förvånande att strukturerade instrument ger säkrare och stabilare diagnoser. Vidare såg vi också en lägre andel diagnosbyten vid mottagningar specialiserade på affektiva eller bipolära tillstånd, vilket är rimligt.
Vad gäller patientens behandling var stämningsstabiliserande medicinering och lång behandlingstid kopplade till färre diagnosbyten. En fungerande stämningsstabiliserande medicinering motverkar återinsjuknande och minskar därmed antal skov. Intressant nog har de olika diagnosgrupperna olika lång tid med symtom på bipolär sjukdom vid första registrering.
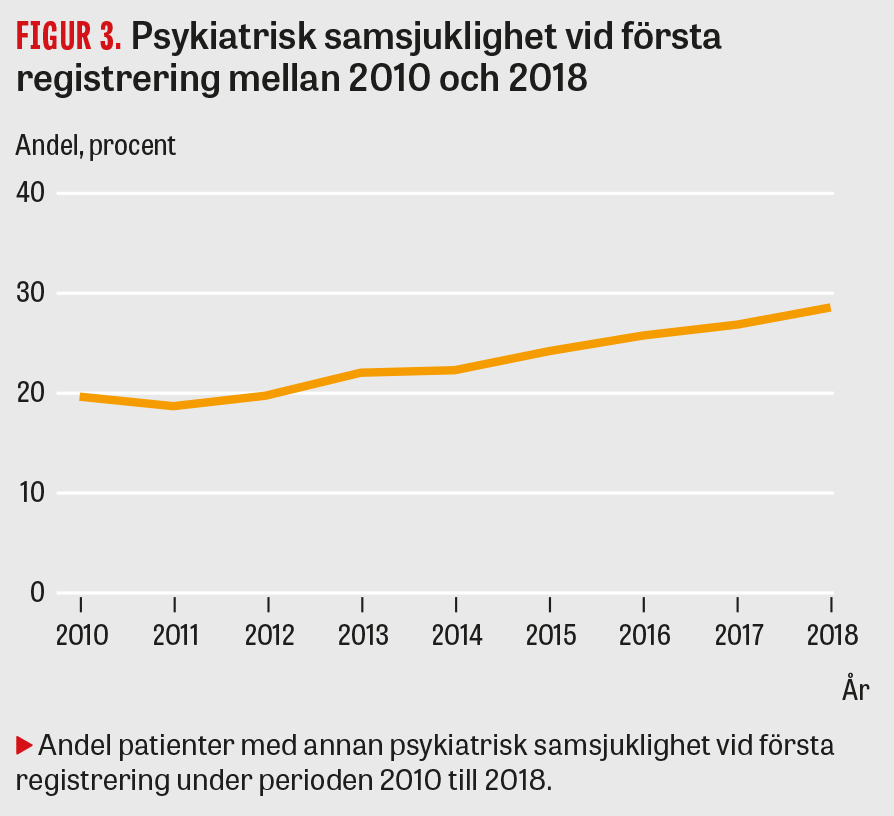
Vi finner en tendens till ökad omprövning av bipolära underdiagnoser under perioden 2010–2016. En möjlig bidragande orsak kan vara uppdaterade kriterier för hypomani och mani i DSM-5, som började tillämpas 2014 [17]. Där betonas att sinnesstämningen ska vara abnormt förhöjd, påverka energi eller aktivitet och vara tydligt iakttagbar för andra. Denna ändring skärper kriterierna för en hypoman episod och därmed diagnoskraven för bipolär sjukdom typ 2. Samtidigt minskar DSM-5 utrymmet för bipolär sjukdom UNS då spektrumtillstånd ska kategoriseras under »andra specificerade bipolära och relaterade syndrom«. Psykisk samsjuklighet och missbruk har registrerats i ökande omfattning 2010–2018, vilket visas i Figur 3. Eftersom vi ser en koppling mellan samsjuklighet och ökad frekvens av diagnosbyte kan förändringar i rapportering av samsjuklighet vara en delförklaring till den övergripande tidstrenden. En annan faktor av möjlig betydelse är att sjukvården under perioden 2013–2015 erhöll ekonomiskt stöd för registrering i kvalitetsregister. Det är möjligt att vårdenheter registrerade patienter trots att diagnostiken var osäker. Andelen UNS-registreringar ökar också under denna period jämfört med tiden före och efter [16]. Eftersom bipolär sjukdom UNS är den mest instabila underdiagnosen bidrar även detta till ökade diagnosbyten under studieperioden.
Studiens styrkor är dels det stora antalet ingående patienter samt de konsekutiva och standardiserade uppföljningarna med protokoll. Vi har en god spridning mellan basmottagningar och specialiserade mottagningar samt representation från hela landet. Dock har studien också vissa svagheter. Vi har ingen garanti för att underlaget för registrering tagits fram av en specialistläkare i psykiatri eller att det är samma person som tagit fram underlaget vid de tre tillfällena. De flesta patienter i Bipolär har inte tre konsekutiva registreringar, och urvalet i vår studie kan påverka generaliserbarheten. Även om antalet patienter i studien är stort är registrets täckningsgrad relativt låg, som högst cirka 30 procent under den studerade perioden, vilket kan innebära en selektionsbias. Särskilt vad gäller frekvens av psykisk samsjuklighet är denna lägre än förväntat utifrån tidigare studier [18]. Detta kan bero på en selektionsbias men också på en underrapportering till registret.
Sammanfattningsvis finner vi en högre frekvens diagnosbyte för personer med bipolär sjukdom jämfört med tidigare studier (5–7,5 procent), men diagnosbyten från bipolär sjukdom typ 2 till typ 1 (15,8 procent) är på samma nivå som i en tidigare enkätstudie (17 procent). Vi identifierar också ett antal kliniska faktorer som ökar respektive minskar sannolikheten för diagnosbyte; de viktigaste påverkbara faktorerna är att använda strukturerade diagnostiska instrument och att vården organiseras i mottagningar specialiserade på affektiv sjukdom.
Potentiella bindningar eller jävsförhållanden: Mikael Landén har erhållit föreläsararvode från Lundbeck läkemedel. Övriga författare: Inga uppgivna.
(uppdaterad 2021-06-15)