Överlevnaden hos extremt för tidigt födda barn har ökat sedan 1990-talet, men endast få rapporter finns om långtidsresultat.
Vi har följt upp samtliga mödrar och deras barn födda vid 22+0 till 23+6 veckor vid Karolinska universitetssjukhuset åren 2009–2019 före och efter de nya nationella rekommendationerna för handläggande 2016.
Vi identifierade maternella riskfaktorer vilka understryker vikten av standardiserad rådgivning för kvinnor med ökad risk för extrem förtidsbörd. Trots förbättrad överlevnad hos barnen var förekomsten av somatisk morbiditet och kognitiv funktionsnedsättning vid 2 års ålder oförändrad. Våra resultat belyser vikten av omfattande etiska överväganden inför beslut om aktiva interventioner vid födsel <24 veckor.
Den globala incidensen av förtidsbörd, den primära orsaken till mortalitet och morbiditet upp till 5 års ålder, är fortfarande 10 procent [1]. I Sverige, där Världshälsoorganisationens (WHO) definition (förlossning mellan 22 + 0 och 36 + 6 graviditetsveckor) tillämpas, är incidensen drygt 5 procent [2]. Värkhämmande behandling, tokolys, förhindrar inte förtidsbörd, men ges med målet att fördröja förlossningen minst 48 timmar för att möjliggöra transport till regionsjukhus med neonatal intensivvård och optimera effekten av kortikosteroider för fostrets lungmognad [3, 4]. Profylaktisk progesteronbehandling rekommenderas av International Federation of Gynecology and Obstetrics (FIGO) till asymtomatiska kvinnor med tidigare förtidsbörd eller kort cervixlängd (≤25 millimeter) och är effektiv enligt flera studier [5].
Överlevnaden efter extrem förtidsbörd (<28 veckor) har ökat sedan 1990-talet, men endast få rapporter finns om långtidsresultat. Rekommendationerna för handläggande varierar, särskilt vid gränsen för överlevnad (<24 veckor), då risken för somatisk morbiditet och kognitiv funktionsnedsättning är störst [6].
År 2016 infördes nya nationella riktlinjer för handläggande av extrem förtidsbörd på gränsen för överlevnad av Svenska neonatalföreningen i samarbete med Svensk förening för obstetrik och gynekologi och förlossningsöverläkare från universitetssjukhusen. Riktlinjerna baserades på data från Express-studien (Extremely preterm infants in Sweden) och Neonatala kvalitetsregistret [7, 8]. I korthet föreslår riktlinjerna transport till regionsjukhus med neonatal intensivvård vid 22 veckor, att antenatala kortikosteroider och neonatal hjärt–lungräddning övervägs från 22 veckor och rekommenderas från 23 veckor och att kejsarsnitt på fosterindikation övervägs från 23 veckor och rekommenderas från 24 veckor. Vikten av adekvat information till familjen baserad på nationella och lokala riktlinjer betonas också.
I vår nyligen publicerade kohortstudie har vi studerat mödrarnas och barnens hälsotillstånd före och efter de nya riktlinjerna. Vår hypotes var att det samlade proaktiva handläggandet hade följts av minskad mortalitet och morbiditet samt förbättrade kognitiva funktioner hos barnen [9]. En tredjedel av landets 105 000–115 000 förlossningar äger rum i Region Stockholm, där Karolinska universitetssjukhuset Solna är centrum för omhändertagande vid hotande extrem förtidsbörd på gränsen för överlevnad. Data hämtades ur originaljournaler (Obstetrix Cerner AB, Stockholm, och Take Care Hospital Management Software System) från alla förlossningar mellan 22 + 0 och 23 + 6 veckor åren 2009–2015 (n = 119) och åren 2016–2019 (n = 86).
Ökad överlevnad
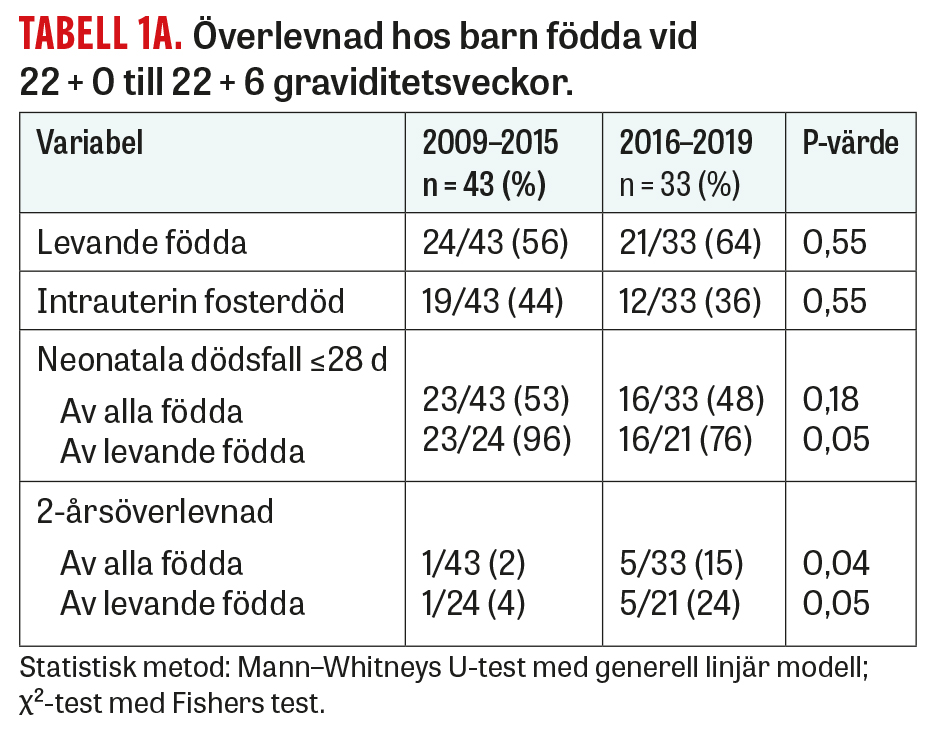
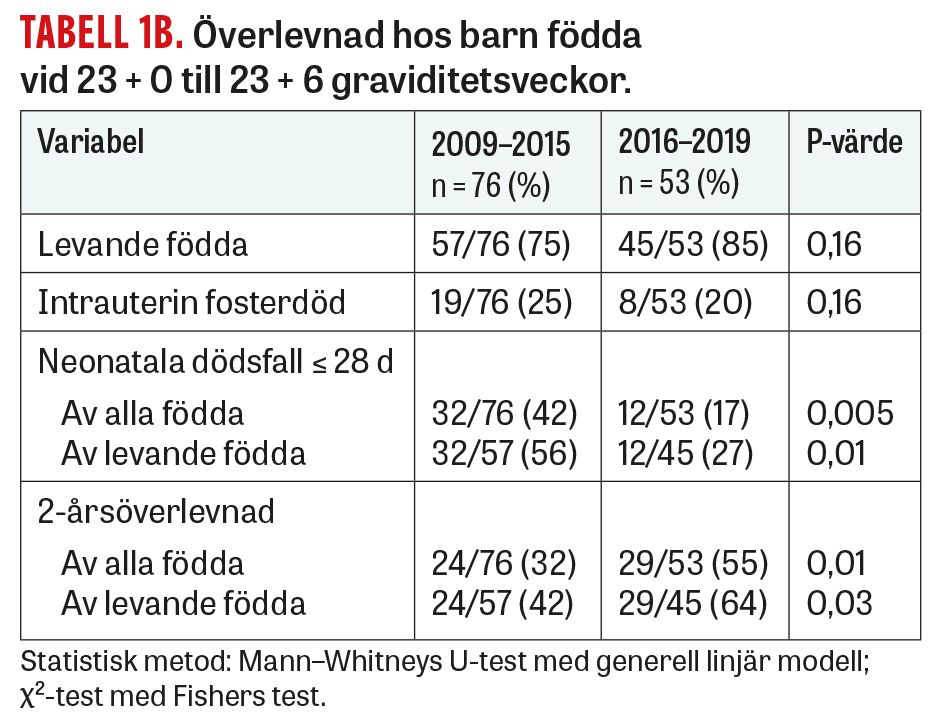
Andelen intrauterin fosterdöd var oförändrad åren 2009–2015 samt åren 2016–2019. Bland levande födda barn vid 22 + 0 till 22 + 6 veckor tenderade 2-årsöverlevnaden att öka från 4 till 24 procent (P = 0,05), medan den vid 23 + 0 till 23 + 6 veckor ökade från 42 till 64 procent (P = 0,03) (Tabell 1).
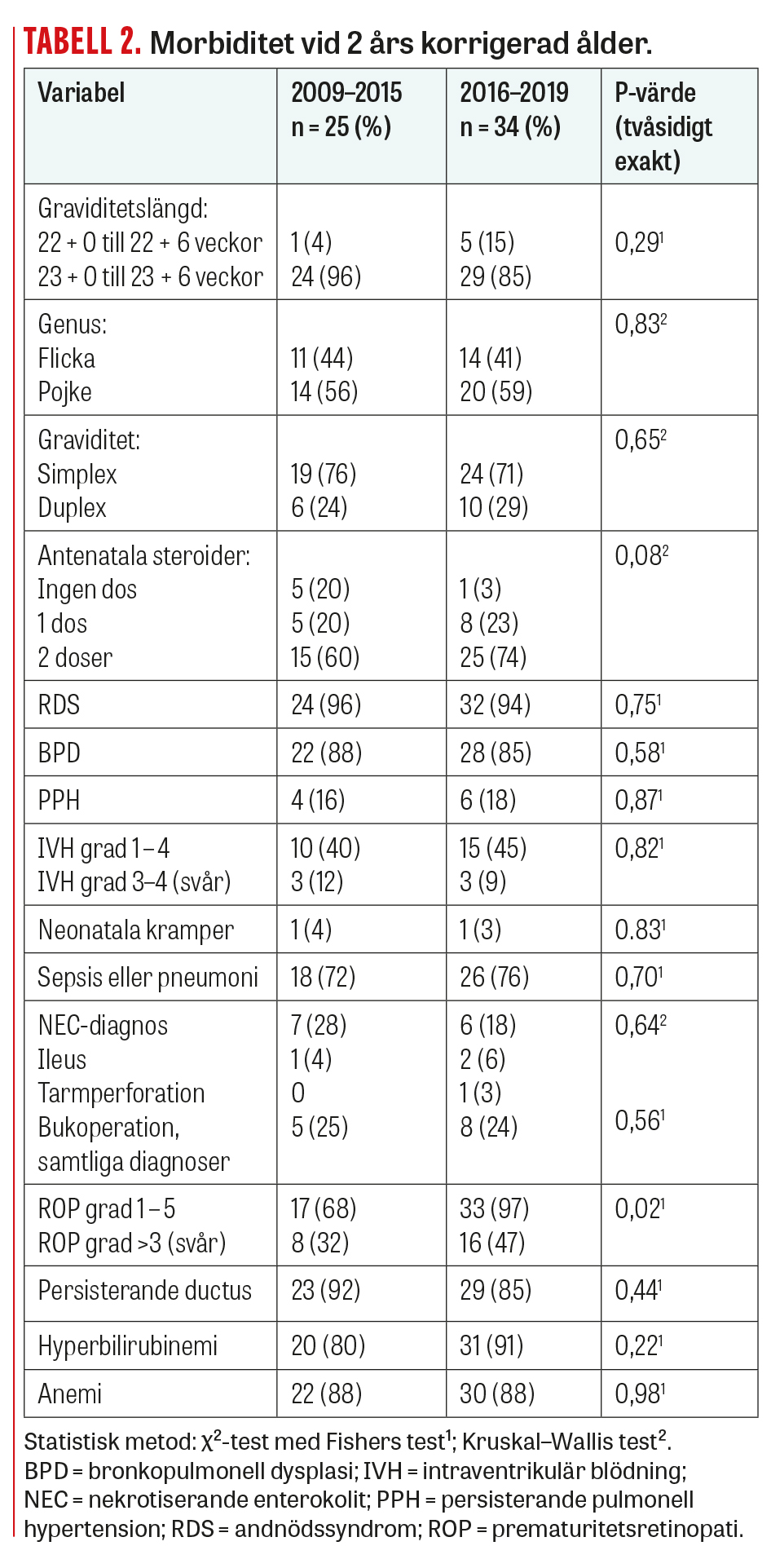
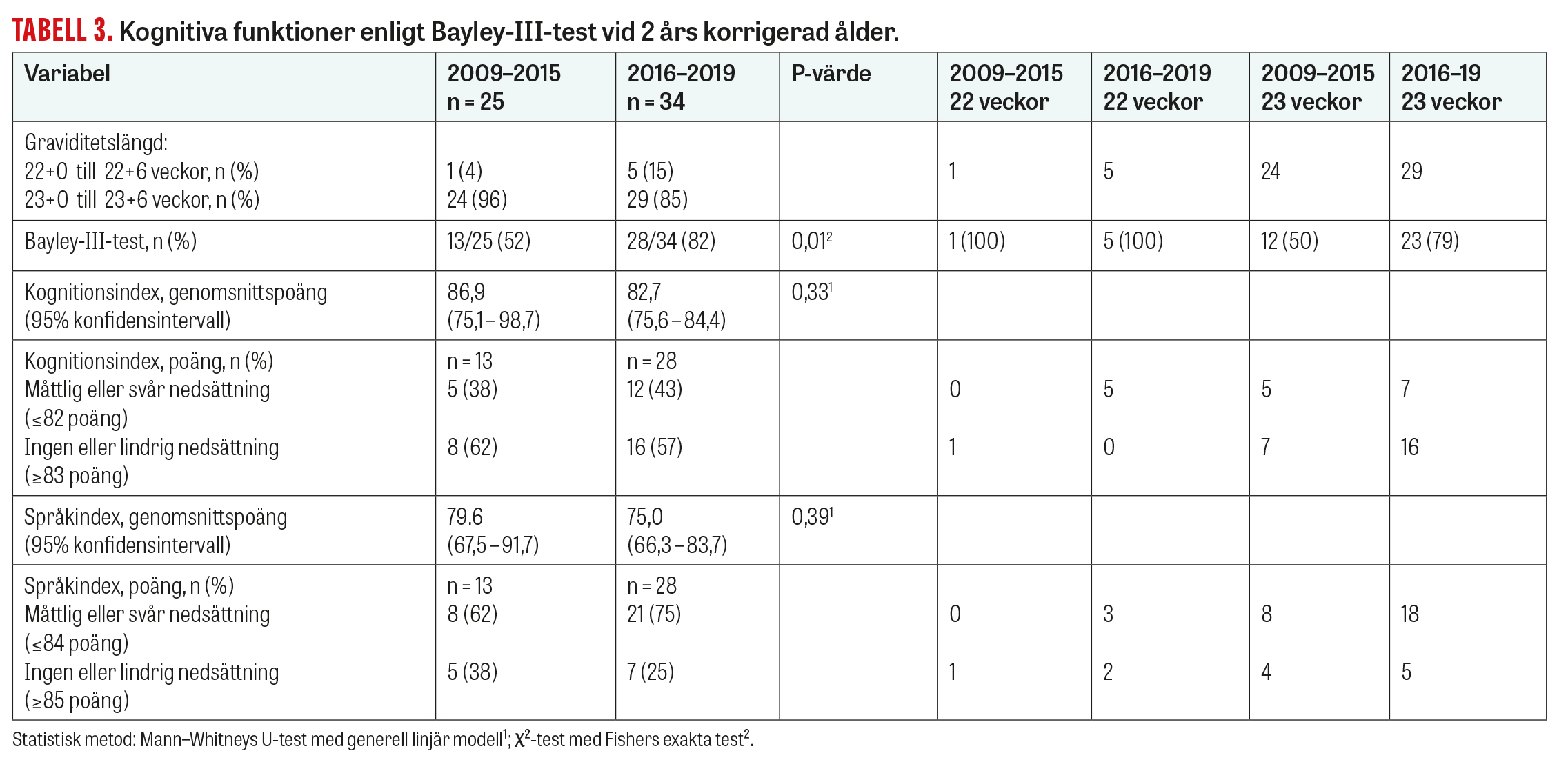
Morbiditeten hos överlevande barn vid 2 års korrigerad ålder åren 2009–2015 (n = 25) och åren 2016–2019 (n = 34) var oförändrat hög. Förekomst av prematuritetsretinopati, även svår sådan, var faktiskt högre i den senare gruppen (Tabell 2). Bedömning av kognitiva funktioner och språkutveckling gjordes med screeningtestet Bayley-III hos 52 procent av barnen under perioden 2009–2015 och 82 procent under 2016–2019. Ingen eller lindrig kognitiv nedsättning eller språknedsättning registrerades hos 15 procent (2/13) av barnen i den tidigare gruppen och 7 procent (2/28) i den senare. Genomsnittspoängen på Bayley-testets kognitionsindex (87 vs 83) och språkindex (80 vs 75) var jämförbara. Svår eller måttlig kognitiv nedsättning registrerades hos 4 av 10 barn i båda studiegrupperna, och svår eller måttlig språknedsättning hos 6–7 av 10. Resultaten bör tolkas med försiktighet med tanke på metodens begränsning, det begränsade antalet observationer och den begränsade uppföljningstiden. Det är sannolikt att barn med svår kognitiv nedsättning inte testades i den tidigare gruppen och att ökad medvetenhet under åren resulterat i att fler barn med svåra följdtillstånd genomgår bedömning i dag. Det är känt att frekvensen av utvecklingsneurologiska diagnoser ökar med åldern, vilket sannolikt medfört att denna typ av funktionsnedsättningar underskattats i vår studie [10]. Den neonatala intensivvården har också utvecklats under de senaste åren, vilket kan ha påverkat överlevnaden gynnsamt. Dock har dessa framsteg ännu inte resulterat i en gynnsam utveckling när det gäller somatiska diagnoser och neurologiska funktionsnedsättningar hos barnen.
Våra resultat förkastade vår hypotes och bekräftar tidigare rapporter där inga betydande förbättringar av kognitiva funktioner ses hos barn födda <24 veckor sedan 1990-talet [10-12]. En svensk registerstudie av barn födda 2007–2018 där neuropsykiatriska diagnoser följts upp vid 6 års ålder visar att 78 procent av barn födda vid 22 + 0 till 22 + 6 veckor (n = 93) hade någon neurologisk funktionsnedsättning. Enligt studien hade 49 procent intellektuell funktionsnedsättning, 28 procent autismspektrumstörning, 25 procent ADHD, 29 procent synnedsättning, 6 procent hörselnedsättning och 56 procent språksvårigheter. Av barn födda vid 23 + 0 till 23 + 6 veckor (n = 290) hade 74 procent någon neurologisk funktionsnedsättning, 36 procent intellektuell funktionsnedsättning, 23 procent autismspektrumstörning, 32 procent ADHD, 19 procent synnedsättning, 5 procent hörselnedsättning och 51 procent språksvårigheter [10]. Den brittiska Epicure-studien rapporterar oförändrad genomsnittlig kognitiv funktionsnivå vid 2 års ålder hos barn födda före 24 veckor mellan åren 1995 och 2006 [11]. En japansk multicenterstudie som följt upp extrem förtidsbörd vid sjukhus med neonatal intensivvård åren 2003–2005 rapporterar inga eller minimala kognitiva följdtillstånd vid 3 års ålder hos 12 procent (9/75) av barn födda vid 22 + 0 till 22 + 6 veckor och hos 20 procent (49/245) vid 23 + 0 till 23 + 6 veckor [12].
Bekräftar tidigare rapporter
Våra resultat sammantagna med tidigare rapporter belyser det etiska dilemmat inför interventioner vid hotande förtidsbörd på gränsen för överlevnad [13]. Den interventionistiska attityden i Sverige och Norden kontrasterar till mer restriktiva förhållningssätt i andra delar av världen, där det etiska credot att inte orsaka skada eller förlänga ett lidande betonas [6, 14, 15]. En systematisk granskning av riktlinjer vid hotande extrem förtidsbörd mellan 22 och 25 veckor i 20 utvecklade länder rapporterar generell konsensus för konservativ »comfort care« vid 22 veckor och aktiva åtgärder vid 25 veckor, men en stor variation i rekommendationer mellan 23 och 24 veckor [6]. Nationella riktlinjer i Nederländerna rekommenderar hjärt–lungräddning för alla nyfödda först vid 24 veckor, baserat på resultat från omfattande nationella studier. Den etiska motiveringen är att de positiva resultaten, med mindre än 10 procent intakt överlevnad, inte uppväger de negativa följderna med 10–20 procent funktionsnedsättningar och 70–80 procent mortalitet trots extensiva behandlingar [14, 15]. Kognitiv funktionsnedsättning efter extrem förtidsbörd kan enligt en stor metaanalys kvarstå till vuxen ålder [16].
Föräldrarnas psykosociala välbefinnande följdes inte upp i vår studie. Flera forskargrupper har rapporterat ökade risker för förändringar och instabilitet hos föräldrar till mycket för tidigt födda barn, framför allt efter extrem förtidsbörd. För tidig födsel och instabilitet hos vårdnadshavarna kan bidra additivt till försämrad utveckling och försämrat välbefinnande hos barnen [17, 18].
Sammanfattningsvis understryker våra resultat vikten av standardiserad uppföljning och rådgivning för kvinnor med ökad risk för extrem förtidsbörd. Trots förbättrad överlevnad hos barnen var förekomsten av somatisk morbiditet och kognitiv funktionsnedsättning vid 2 års korrigerad ålder oförändrad. Våra resultat kastar starkt ljus på vikten av omfattande etiska överväganden inför beslut om aktiva interventioner vid hotande förtidsbörd på gränsen för överlevnad.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.