Självskadebeteende är vanligt förekommande såväl i befolkningen som inom psykiatrin.
Självskadebeteende förekommer vid flertalet psykiatriska diagnoser.
Vid självskadebeteende sker troligen överdiagnostik av personlighetssyndrom, framför allt av borderlinetyp.
Självskadebeteende har oftast en känsloreglerande funktion.
De flesta behandlingar är långvariga och omfattande och i första hand utvecklade för personer med borderline-personlighetssyndrom. Emotionsreglerande gruppterapi (emotion regulation group therapy, ERGT) utgör ett undantag och ges i form av 14 veckors gruppbehandling.
Personer med självskadebeteende utan borderline-personlighetssyndrom riskerar att bli utan behandling för detta.
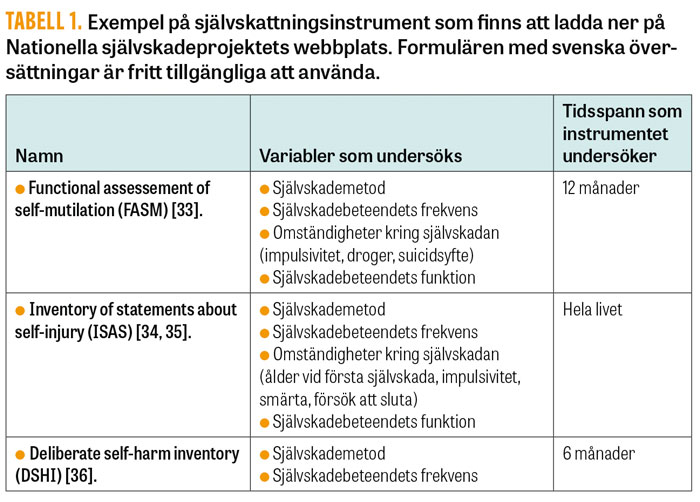
Tabell 1
Självskadebeteende debuterar oftast i yngre tonåren och incidensen ökar fram till ung vuxen ålder för att sedan avta [1]. Longitudinell uppföljning av ungdomar som skadat sig visar dock att de har en ökad risk för psykisk sjukdom, fortsatt självskadebeteende och missbruk [2]. Förekomsten varierar mellan olika studier, bland annat beroende på populationens ålder och kön, definition av självskadebeteende samt metod för att undersöka det [3]. Svenska epidemiologiska undersökningar bland skolungdomar visar att cirka hälften bejakar självskadebeteende vid något enstaka tillfälle, medan upprepat självskadebeteende förekommer hos 13–14 procent [4, 5]. Flickor och kvinnor rapporterar oftare självskadebeteende än pojkar och män [5]. Bland patienter inom psykiatrin bejakar cirka hälften upprepat självskadebeteende [6, 7].
Självskadebeteende och personlighetssyndrom
Trots att självskadebeteende förekommer vid flertalet psykiatriska diagnoser är det endast vid borderline-personlighetssyndrom det ingår som ett diagnoskriterium [8-11]. Författarnas kliniska erfarenhet talar för att detta kan ha lett till en överdiagnostik av borderline-personlighetssyndrom hos personer med självskadebeteende. Hos de individer som har självskadebeteende och samtidigt borderline-personlighetssyndrom kan det vara särskilt svårt att värdera suicidrisk eftersom personen ibland kan självskada med suicidal avsikt och ibland utan, till exempel i känsloreglerande syfte. Självmordsrisken kan alltså hos samma individ variera kraftigt mellan olika tillfällen och över tid. Detta kan leda till såväl över- som undervärdering av suicidintentionen om inte varje enskilt självskadetillfälle bedöms separat. Personer med självskadebeteende och borderline-personlighetssyndrom har, jämfört med dem utan borderline-personlighetssyndrom, en generellt svårare symtomatologi och högre suicidalitet [12].
Klassificering av självskadebeteende
Självskadebeteende finns beskrivet redan från antiken. I den medicinska litteraturen finns beskrivningar sedan mitten av 1800-talet. I psykiatriklassifikationen DSM-5 har forskningskriterier inkluderats för en ny diagnos; icke-suicidalt självskadebeteende (non-suicidal self-injury, NSSI) [9]. I den tidigare nämnda svenska epidemiologiska undersökningen av Zetterqvist och medförfattare beräknades att 6,7 procent av ungdomarna skulle uppfylla kriterierna för den föreslagna diagnosen icke-suicidalt självskadebeteende, det vill säga hälften av dem med upprepat självskadebeteende [4, 5].
Icke-suicidalt självskadebeteende omfattar enbart beteenden som syftar till att skada kroppens yta utan självmordsavsikt. Ett annat begrepp som ofta används inom dagens forskning är avsiktlig självskada (deliberate self-harm, DHS) som även inkluderar att svälja substanser eller föremål samt självmordshandlingar [13]. Avsiktlig självskada är alltså ett vidare begrepp än icke-suicidalt självskadebeteende. En diskussion pågår också om huruvida indirekta former, som missbruk, svält eller destruktivt sex ska klassificeras som självskadebeteende [14]. Ytterligare en, något äldre, klassificering är den som Favazza [15] föreslår som skiljer mellan tre huvudtyper av självskadebeteende, definierade som »omfattande«, »stereotypt« och »ytligt/måttligt« självskadebeteende. Den första typen ses bland annat hos personer med psykos och kan exemplifieras med att skära av en kroppsdel. Stereotyp ses hos patienter med hjärnskador eller autism och kan till exempel vara att dunka huvudet i väggen. Den sistnämda är den vanligaste formen och kan till exempel innebära att skära sig, slå sig eller bränna sig ytligt på armarna.
Självskadebeteendets funktion
Forskningen ger stöd för att självskadebeteende kortsiktigt kan hjälpa individer att reglera negativa känslor. Det kan också vara ett sätt att känna något alls hos en individ som känner sig tom eller avdomnad, eller ett sätt att straffa sig [16]. Beteendet kan även ske med önskan om eller avsikt att dö [17]. En suicidriskbedömning måste alltså göras. Eftersom även självskadebeteende utan suicidavsikt kan ske med potentiellt letala metoder kan suicidrisken inte heller försummas i dessa fall. Även om det är betydligt mindre vanligt kan självskadebeteende fylla en kommunikativ funktion när omgivningen inte lyssnat på eller förstått andra försök att få hjälp [16-18]. Det är därför viktigt att även så kallat kommunikativt självskadebeteende bemöts med respekt och att bakomliggande orsaker utreds [18, 19].
De flesta psykiska sjukdomar och personlighetssyndrom medför negativa känslor och upplevelser som kan vara svåra att hantera. Utifrån att självskadebeteende ofta används för att reglera negativa känslor är det inte svårt att förstå varför psykisk sjukdom och självskadebeteende ofta förekommer samtidigt. Både bland tonåringar och vuxna är självskadebeteende särskilt vanligt vid depression, men även vid ätstörningar, alkoholmissbruk och ångestsjukdomar, i synnerhet posttraumatiskt stressyndrom och generaliserat ångestsyndrom. Utöver borderline-personlighetssyndrom är framför allt antisocialt personlighetssyndrom relaterat till att skada sig själv [10, 20].
Utredning av självskadebeteende
För att framgångsrikt behandla självskadebeteendet behöver man utreda bakomliggande och vidmakthållande faktorer så att adekvata insatser kan göras. En fördjupad analys av självskadebeteendet för att få kunskap om beteendets form, funktion och allvarlighetsgrad behövs också. Den som frågar en individ om självskadebeteende behöver ha ett undersökande och värderingsfritt förhållningssätt [19]. Kliniska erfarenheter talar för att självskadebeteende kan ändra såväl form som funktion över tid och växla mellan mer direkta metoder, med vävnadsskada som följd, till indirekta som att avstå från mat eller att utsätta sig för allvarliga risker. För att korrekt följa och behandla förloppet behövs därför att olika former av självskadebeteenden aktivt efterfrågas. Varje självskadehändelse ska bedömas för sig och handläggas utifrån vad som framkommer vid just detta tillfälle.
I Tabell 1 listas några självskattningsinstrument som undersöker icke-suicidalt självskadebeteende och dess funktion. Svenska översättningar av samtliga formulär i Tabell 1 är fria att använda och finns att ladda ner på Nationella självskadeprojektets webbplats (http://www.nationellasjalvskadeprojektet.se). Diskussion pågår om att utveckla instrument som även inkluderar mer indirekta former av självskada [21].
Behandling av självskadebeteende
Bemötandet vid självskadebeteende är avgörande för en god vård [19, 22]. De flesta metoder som används för att behandla självskadebeteende är från början utvecklade för personer med borderline-personlighetssyndrom, såsom dialektisk beteendeterapi [23], mentaliseringsbaserad terapi [24] och schemafokuserad terapi [25, 26]. För att få tillgång till dessa metoder krävs oftast att kriterierna för borderline-personlighetssyndrom är uppfyllda. Behandlingarna har god effekt på självskadebeteendet men är generellt sett långvariga och krävande. Ett undantag från detta är emotionsreglerande gruppterapi (emotion regulation group therapy, ERGT) [27] som består av en 14 veckors gruppbehandling. Det finns också visst stöd för att även kortare psykologiska behandlingar som riktar sig mot självskadebeteendet och skräddarsys utifrån individens behov kan minska risken för nya självskador [28].
För barn och unga lyfts dialektisk beteendeterapi och mentaliseringsbaserad terapi fram som lovande metoder för att behandla upprepat självskadebeteende, liksom behandlingar med interventioner inriktade på familjesystemet förmedlade i täta och/eller långa behandlingskontakter [29, 30]. Gällande heldygnsvård finns mycket lite forskning gjord, men anpassad dialektisk beteendeterapi verkar kunna minska frekvensen av självskador, likaså intermittent övervakning (tillsyn var 15:e minut), meningsfulla och varierande aktiviteter samt hög personaltäthet med god kompetens [31]. Specifik farmakologisk behandling saknar ännu stöd i forskningen [32].
Slutsatser
Sammanfattningsvis är självskadebeteende varken nödvändigt eller tillräckligt för att inge misstanke om personlighetssyndrom utan förekommer vid flertalet psykiatriska tillstånd, och även hos personer som saknar andra symtom på psykisk sjukdom.
Den starka koppling som traditionellt gjorts mellan självskadebeteende och personlighetssyndrom har troligen lett till en klinisk överdiagnostik av borderline-personlighetssyndrom.
Behandlingsmetoder har huvudsakligen utvecklats för personer med borderline-personlighetssyndrom varför majoriteten av dem som skadar sig själva riskerar att inte erbjudas effektiv behandling. Nationellt pågår dock stora satsningar för att råda bot på detta, bland annat genom att bredda behandlingsutbudet och öka kunskapen om individer med självskadebeteende (se http://www.nationellasjalvskadeprojektet.se).
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.


















