Onkoplastikkirurgi kombinerar säker tumörborttagning med estetiskt inriktad kirurgi.
Det är en vidareutveckling av traditionell bröstcancerkirurgi som oftast baseras på etablerade plastikkirurgiska metoder.
Onkoplastikkirurgi är utpräglat individanpassad.
Metoden kan som vidareutveckling av bröstbevarande kirurgi minska behovet av rekonstruktiv kirurgi.
Onkoplastikkirurgi bör i form av rekonstruktionsalternativ alltid diskuteras med patienten vid planerad mastektomi.
Bröstcancer är en sjukdom som drabbar många kvinnor världen över – omkring 8 000 svenska kvinnor får årligen diagnosen – samtidigt som prognosen stadigt förbättras. Detta innebär att sjukdoms- och behandlingseffekter, såsom resultat efter genomgången kirurgi, får allt större betydelse i den annars helt friska människans liv. Också med spridd sjukdom har överlevnaden ökat, och frågor kring livskvalitet och överlevnad (survivorship) har därför en oomstridd plats i diskussion och beslut kring olika behandlingar.
På 1980-talet togs de första initiativen till att använda plastikkirurgiska tekniker vid tumörresektion hos bröstcancerpatienter. Syftet var att erbjuda säker cancerkirurgi och samtidigt bästa möjliga estetiska resultat. Begreppet onkoplastikkirurgi myntades ett decennium senare. Ordet är sammansatt av »onkos« (tumör) och »plastikos« (något som kan formas och modelleras). Tillämpningen är just att bröstet modelleras och formas efter att tumören – på sedvanligt sätt – har tagits bort.
Onkoplastikkirurgi omfattar framför allt tekniker inom bröstbevarande kirurgi, men traditionellt räknas också den direkta rekonstruktionen in, det vill säga återuppbyggnad av ett bröst i samma seans som det tagits bort.
Bröstbevarande tekniker
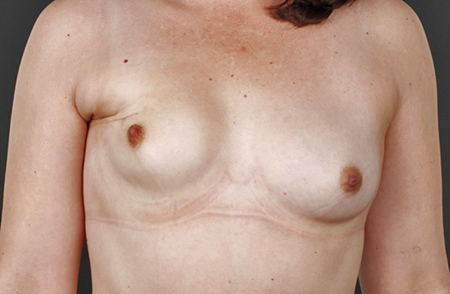
Bröstbevarande kirurgi innebär avlägsnande av tumören utan att ta bort hela bröstet. Begrepp som sektorresektion, lumpektomi eller det äldre kvadrantektomi finns kvar i språkbruket men bör enklast sammanfattas som bröstbevarande kirurgi. Att behålla bröstet vid en mindre bröstcancer var så sent som på 1960-talet ingen självklarhet. De första studierna som senare visade att säkerheten var jämförbar oavsett om man tog bort den del av bröstet som innehöll tumören (med ett visst avstånd in i den friska vävnaden) och därefter strålbehandlade bröstet eller om man tog bort hela bröstet publicerades på 1980-talet [1]. Det innebar ett paradigmskifte inom bröstcancerkirurgin och öppnade för en utveckling som lett fram till att bröstbevarande kirurgi i dag i de flesta utvecklade länder utgör 60–70 procent av bröstcancerkirurgin. Att livskvaliteten påverkas positivt om bröstet kan bevaras har visats i ett antal studier [2, 3]. Samtidigt är inte all bröstbevarande kirurgi estetiskt lyckad, vilket Figur 1a och 1b visar. Dåliga estetiska resultat kan mycket väl påverka livskvaliteten negativt i form av störd självbild samt försämrat socialt och sexuellt välmående.
Tekniker inom onkoplastikkirurgi ska anpassas efter kvinnans behov samt tumörens läge och utbredning. Varje kvinna har sina förutsättningar, både fysiskt och psykiskt, och tumörkirurgin blir därmed unik för varje individ. Tumörlokalisation i bröstet och förhållandet mellan bröstvolym och tumörstorlek är avgörande för vilka alternativ kirurgen kan erbjuda patienten. Tumörer i de nedre och de inre delarna av bröstet leder oftare till otillfredsställande estetiska resultat när standardtekniker för bröstbevarande kirurgi används. Vid tumörer som är relativt stora i förhållande till bröstvolymen krävs oftast en omformning med hjälp av onkoplastikkirurgi om bröstbevarande kirurgi ska kunna erbjudas [4]. De allra flesta bröstbevarande operationer är i dag standardingrepp, och onkoplastikkirurgi är förbehållen de kvinnor där ett dåligt estetiskt resultat förutses om standardtekniker används. Risken för ett dåligt estetiskt resultat ökar om man närmar sig borttagande av mer än 20 procent av bröstvolymen eller om tumören befinner sig i ett estetiskt känsligt område i bröstet.
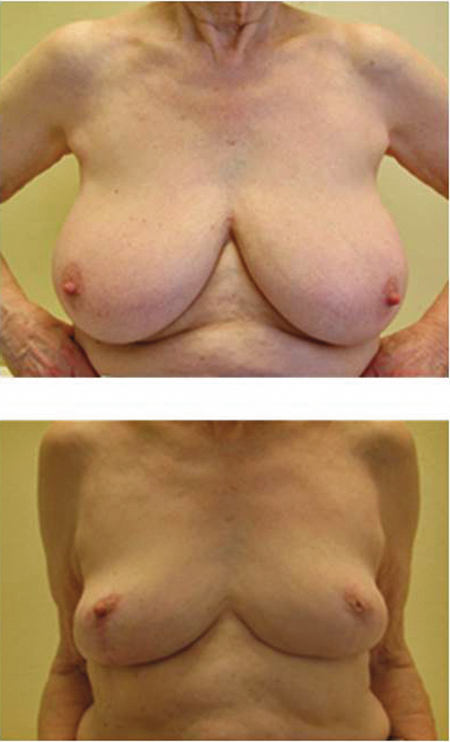
Principiellt delar man in bröstbevarande onkoplastikkirurgi i två strategier: volymersättning och volymförskjutning. Den senare är vanligast och innefattar tekniker som bröstförminskning (reduktionsplastik, Figur 2) och lyft (till exempel »round block«-mastopexi, Figur 3). Dessa tekniker innebär oftast att bröstvårtan flyttas till en högre position, vilket möjliggör förflyttning av vävnadslambåer inuti bröstet för att täcka defekten efter tumörkirurgin. Framför allt reduktionsplastiken kan varieras på många sätt för att passa just den aktuella kvinnan och den aktuella tumören. Stora volymer kan avlägsnas med mycket tillfredsställande kosmetiska resultat. Eftersom bröstets volym och bröstvårtans läge ändras så anpassas i de flesta situationer även det andra, friska bröstet, antingen samtidigt eller i ett senare skede. Volymersättning går ut på att man använder närliggande vävnader vilka flyttas in i bröstet och fyller ut defekten efter tumörresektionen. Vävnad från till exempel flanken, ryggen, bredvid eller nedanför bröstet kan mobiliseras som så kallade stjälkade lambåer och roteras eller vikas in i bröstet. Fördelen med dessa tekniker är att det friska bröstet oftast inte behöver anpassas på något sätt, och att ärret kan placeras undangömt nedanför eller bredvid bröstet. Nackdelar är att ärr skapas på ett annat ställe, till exempel på ryggen, och att det blir svårare att reoperera om tumören inte är borttagen med tillräcklig marginal. Vid båda strategierna väcks frågor kring den postoperativa strålbehandlingen av bröstet; vid förflyttning av vävnad är det mycket viktigt att markera den ursprungliga tumörbädden med små titanclips, något som görs även efter standardkirurgi.
Bröstrekonstruktion
I de fall där beslut tas att hela bröstet ska avlägsnas (mastektomi) – antingen på grund av tumörens läge, dess storlek i förhållande till kvinnans bröst, en förhöjd bröstcancerrisk eller på grund av kvinnans eget önskemål – bör kvinnan informeras om möjligheter till bröstrekonstruktion. Bröstrekonstruktion kan delas in i direkt bröstrekonstruktion, som utförs i samband med canceroperationen, och sen rekonstruktion som utförs i en andra seans, oftast minst 2 år efter canceroperationen. Någon klar fördel med det ena eller andra tidsupplägget har inte kunnat visas [5], men man vet att bröstrekonstruktion påverkar kvinnans livskvalitet positivt oavsett när den görs. Intressant nog påverkar just delaktigheten i beslutet om rekonstruktionens vara eller icke vara livskvaliteten; den kvinna som själv har valt att avstå från bröstrekonstruktion är lika nöjd som den som valt att få den, vilket understryker vikten av god, evidensbaserad och nyanserad patientinformation inför en planerad mastektomi.
Av logistiska och medicinska skäl görs den direkta bröstrekonstruktionen oftast med protes som placeras bakom bröstmuskeln, medan en sen rekonstruktion kan ske med antingen protes eller allt oftare med egen vävnad, framför allt om strålbehandling har givits efter canceroperationen. För- och nackdelar med så kallade autologa metoder (egen vävnad) och protes bör noggrant diskuteras med kvinnan innan ett beslut om rekonstruktion tas. Den egna vävnaden kan hämtas som stjälkad eller fri vävnadslambå från magen – »transverse rectus abdominis myocutaneous flaps« (TRAM) eller »deep inferior epigastric perforator microvascular flaps« (DIEP), från ryggen (stjälkad latissimus dorsi-lambå), från säteshalvan eller insidan av låret.
Bröstrekonstruktion med protes medför ingen statistiskt påvisbar förhöjd risk för fördröjd upptäckt eller ökad uppkomst av eventuella recidiv [6]. Samma frågeställning vid sen rekonstruktion med större vävnadsförflyttning (lambåkirurgi) har ännu inte besvarats på ett vetenskapligt tillfredsställande sätt. Postoperativa komplikationer med fördröjd läkning efter direkt bröstrekonstruktion kan ändå leda till att adjuvant behandling behöver skjutas upp, vilket betonar vikten av omsorgsfull selektion och noggrann kirurgisk teknik.
Sammanfattningsvis är onkoplastikkirurgi god onkologisk kirurgi med särskild hänsyn tagen till det estetiska utfallet och med så liten negativ påverkan på patientens livskvalitet som möjligt. Onkoplastikkirurgi är i hög grad en individanpassad kirurgi och bör i varje enskild situation diskuteras i ett multidisciplinärt team samt mellan patient och behandlande kirurg. Information om olika tekniska möjligheter, tidsperspektiv, för- och nackdelar med olika strategier och möjliga utfall bör ingå i varje operationsplanering med en kvinna som drabbats av bröstcancer.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.