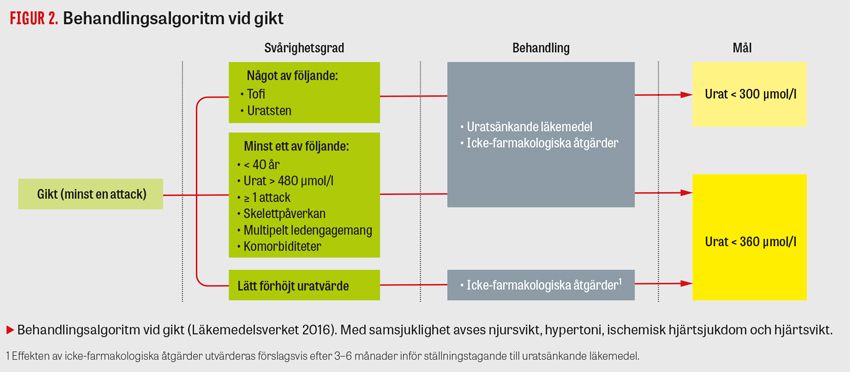
Uratsänkande behandling bör startas redan vid första giktattacken vid urat > 480 µmol/, ålder < 40 år, förekomst av tofi eller samsjuklighet.
Behandlingen ska vara målstyrd med sikte på att sänka urat till < 360 µmol/l eller < 300 µmol/l (vid tofi) till dess att tofi har lösts upp.
Allopurinol är förstahandsval. Dosen ökas stegvis med 100 mg, från 100 mg upp till max 900 mg/dygn, tills målnivån för urat uppnås.
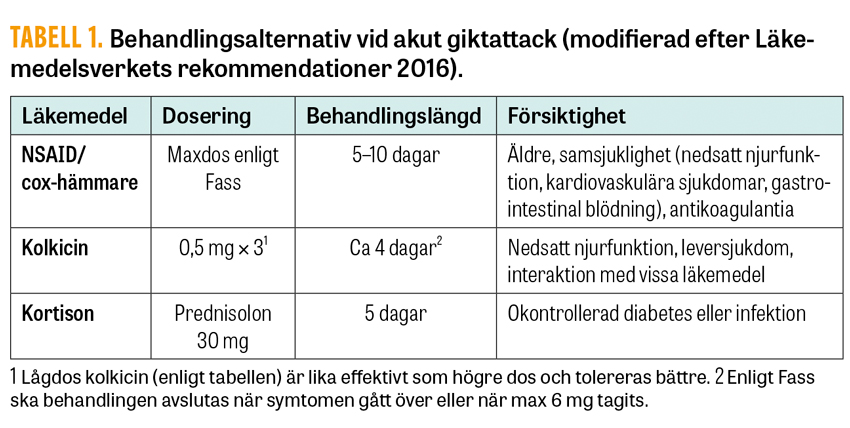
NSAID/cox-hämmare, kolkicin eller kortison används för akut behandling.
Pågående behandling bör inte utsättas vid giktattack.
Uratsänkande behandling kan sättas in under pågående giktattack, om samtidig akutbehandling ges.
Information till patienten och en bra dialog ger bättre följsamhet till behandling.
Akuta giktattacker kunde man redan under antiken lindra med extrakt av växten tidlösa (kolkicin) [1], men förebyggande behandling med uratsänkande läkemedel har man bara använt sedan mitten av 1900-talet, då probenecid [2] började användas. Allopurinol beskrevs 1964 ha en uratsänkande effekt och är i dag förstahandsalternativet vid förebyggande behandling av gikt.
Under det senaste decenniet har uratsänkande behandling rekommenderats allt tidigare i förloppet av giktsjukdomen. Det grundar sig på evidensgranskningar gjorda av flera reumatologiska organisationer, såsom American College of Rheumatology (ACR) [3, 4] och European League Against Rheumatism (EULAR) [5], och delas också av Läkemedelsverkets behandlingsrekommendationer från 2016 [6].
Endast en minoritet av patienter med gikt får adekvat behandling; de flesta har för låg dos, och majoriteten slutar inom några få år. Av patienter från Storbritannien, som enligt ACR:s/EULAR:s rekommendationer [5] är kandidater för uratsänkande behandling, har bara 17 procent behandling ett år efter den första giktdiagnosen, 30 procent efter fem år och 41 procent efter tio år [7]. Enligt svenska data från 2011–2013 fick 30 procent av patienter med gikt uratsänkande behandling ett år efter diagnos [8]. Av alla patienter med gikt i USA fick 36 procent uratsänkande behandling, en siffra som var konstant 2007–2016 [9]. Det talar för att det ser likadant ut i stora delar av världen och att andelen som får behandling inte förefaller öka. Det är dessutom många som slutar med behandlingen. I Sverige slutade 75 procent inom 2 år, och patienter under 50 år, utan samsjuklighet och med normal njurfunktion var mer benägna att avsluta behandlingen [8].
Okunskap om sjukdomen
Giktattacker är välkända för att vara mycket smärtsamma, och när en patient berättar att »det gör så ont i stortån att jag inte ens kan ha lakanet på« misstänker man genast gikt. Många patienter upplever gikt som en sjukdom med stor påverkan på det dagliga livet, och 40 procent graderar sin sjukdom som svår eller måttligt svår enligt en aktuell svensk studie [10].
Patienter med gikt uppger ofta att de fått otillräcklig information om sin sjukdom; de har bilden av gikt som en tillfällig åkomma och saknar kunskap om orsaker och behandling [11]. Även vårdgivare uppfattar ofta gikt som en oskyldig åkomma som endast behöver hanteras i samband med attacker och där ingen kontinuerlig behandling behövs [12].
Nya studier visar att det finns könsskillnader både vad gäller patientupplevelse och behandling av gikt. Kvinnor beskriver att gikten påverkar dem mer känslomässigt, och de upplever mer symtom än männen [10]. Män får oftare än kvinnor kostråd, men det är kvinnorna som i högre grad ändrar sin kost. Män och kvinnor med gikt har olika uppfattning om orsaken till sjukdomen, där män i högre grad anger kosten medan kvinnor uppger att de inte vet orsaken till sjukdomen (Ulrika Bergsten, Halmstad, pers medd; 2019).
Biologiskt ter sig sjukdomen dock lika mellan män och kvinnor med samma mönster av samsjuklighet, men kvinnors giktsjukdom debuterar cirka 8 år senare [13]. Det finns också könsskillnader vad gäller behandling. Män har högre sannolikhet att få behandling för sin gikt inom ett år än kvinnor [8], och kvinnor avslutar sin behandling oftare än män [14].
En vanlig missuppfattning om gikt är att sjukdomen är självförvållad, genom levnadsvanor [12]. Även om ny kunskap finns som visar att betydelsen av genetiska faktorer är större än man tidigare trott och att nedsatt njurfunktion är en betydelsefull orsak till gikt, så är det inte allmänt känt. Den klassiska karikatyren av en patient med gikt som en äldre, korpulent man som dricker för mycket alkohol lever i viss mån kvar och kan bidra till att patienter drar sig för att söka vård. En ökad spridning av kunskap om orsakerna till gikt skulle sannolikt bidra till att patienter får bättre behandling.
Akuta giktattacker
Om en akut giktattack inträffar under pågående uratsänkande behandling ska den inte sättas ut, då det kan förvärra attacken. I motsats till vad som tidigare hävdats kan uratsänkande behandling sättas in under pågående giktattack [15], om patienten samtidigt erhåller adekvat behandling mot den akuta giktattacken.
Vid behandling av en akut giktattack finns tre effektmässigt likvärdiga alternativ: NSAID/cox-hämmare, kolkicin och kortison (Tabell 1). Det som styr val av behandling är patientens ålder, samsjuklighet och övrig medicinering. Andrahandsval vid behandling av akut giktattack, om NSAID, kolkicin och kortison är kontraindicerade eller har otillräcklig effekt, kan i enstaka fall vara interleukin-1 (IL-1)-hämmare. Dessa ges som subkutana injektioner och bör skötas av specialist vid enhet med vana av att hantera dessa läkemedel.
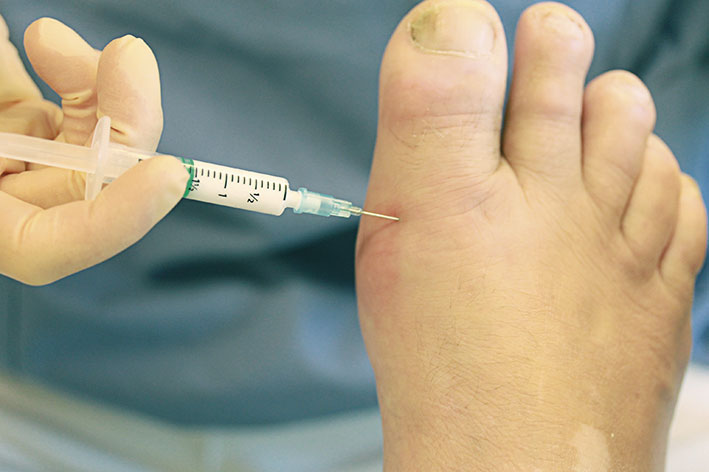
Kortison kan även ges som intraartikulär injektion (Figur 1, Fakta 1), vilket ger en marginell påverkan på blodsockernivån och därför kan vara ett bra alternativ vid diabetes. Ytterligare en fördel är att man ibland lyckas aspirera en droppe exsudat för analys av uratkristaller och därmed kan få en säker diagnos.
Uratsänkande behandling
Förebyggande uratsänkande behandling rekommenderas till majoriteten av patienter med gikt i riktlinjerna från ACR och EULAR [3-5] och inkluderar alla patienter med frekventa attacker, tofi eller förekomst av samsjuklighet eller njursten (uratsten). Nedsatt njurfunktion (ACR) och skelettpåverkan (EULAR) är indikationer för att påbörja uratsänkande behandling redan efter första attacken. American College of Physicians (ACP) [16, 17] har en mer restriktiv hållning och rekommenderar inte uratsänkande behandling efter en enda attack eller vid glesa attacker.
Rekommendationerna från ACR och EULAR baseras på evidens för att uratsänkning under mättnadsnivån hindrar ny kristallbildning och medför successiv upplösning av tofi. ACP menar att det finns bristande evidens för att uratsänkning ger symtomlindring och inte bara lägre uratnivåer. I en studie från England 2018 [18] randomiserades 517 patienter till standardbehandling eller till sjuksköterskeledd upptitrering av allopurinol, där urat följdes en gång per månad till dess att målvärdet < 360 µmol/l var nått. Efter 2 år hade 95 procent av patienterna i den sjuksköterskeledda behandlingen jämfört med 30 procent med standardbehandling nått målvärdet. Parallellt sågs en tydlig reduktion av antalet giktattacker och storlek på tofi samt signifikant förbättrad hälsorelaterad livskvalitet, liksom en hälsoekonomisk kostnadseffektivitet, i gruppen med sköterskeledd behandling. Det pågår liknande studier där man har giktsymtom som primärt utfallsmått.
Målet med behandling av gikt är varaktig symtomfrihet för den enskilda individen, och för att uppnå det behöver man enligt ett flertal studier sänka uratnivån i serum till < 360 µmol/l. Vid förekomst av tofi och/eller uratnjursten kan målnivån sänkas till < 300 µmol/l.
Läkemedelsverket rekommenderar att uratsänkande behandling initieras redan efter en attack om patienten uppfyller ett av flera kriterier, såsom ålder under 40 år, urat > 480 µmol/l eller förekomst av samsjuklighet (Figur 2) [6].
Under de första 3–6 månaderna med behandling finns en ökad risk för akuta giktattacker. För att minska denna risk rekommenderas låg startdos (100 mg allopurinol/dag), med successiv upptitrering till målnivå. En sådan strategi gör att ganska få patienter får attacker utlösta av påbörjad uratsänkande behandling och att de därför inte behöver profylaktisk behandling, vilket också visades i den engelska studien med sjuksköterskeledd mottagning [15]. En fördel är att patienten slipper medicinera med flera läkemedel. I en del fall kan profylax med kolkicin, NSAID eller lågdos prednisolon (5 mg/dag) under 3–4 månader övervägas för att motverka risken för akuta attacker. Bra information och dialog med patienten vid start av uratsänkande behandling är viktigt för att motivera patienter att fortsätta behandlingen och gör att man ofta kan avstå från profylax.
Eftersom det tar 1–2 år för tofi att försvinna från vävnaderna bör den slutliga dosen bibehållas minst denna period. Sannolikt behöver behandlingen fortsätta under många år och i en del fall livslångt eftersom grundorsakerna till hyperurikemi (genetiska faktorer) och samsjukligheten kvarstår, möjligen kan lägre dos användas. Detta är dock otillräckligt studerat.
Många patienter med gikt har även kardiovaskulär sjukdom och är i behov av exempelvis ASA och diuretika. Minskning eller utsättning av dessa kan leda till viss uratsänkning, men effekten är blygsam jämfört med den av uratsänkande preparat. Tiazider hör till de läkemedel som har en känd urathöjande effekt, och kan bytas mot till exempel kalciumkanalblockerare (Fakta 2). Av angiotensinreceptorblockerare har man visat att losartan har en viss uratsänkande effekt, och av lipidsänkande läkemedel har både atorvastatin och fenofibrat en lätt uratsänkande effekt. Effekten av förändringar av livsstil och dessa läkemedel är dock marginell, varför uratsänkande läkemedel vanligtvis är nödvändiga för att sänka uratnivån under målvärdet.
Vilken behandling ska man välja?
Uratsänkande behandling är i de allra flesta fall effektiv, enkel och billig. Internationellt utgörs > 80 procent av de uratsänkande preparaten av allopurinol. I Sverige är allopurinol förstahandsval och utgör 99 procent av de uratsänkande preparaten [8]. I 90 procent av fallen behandlas dock patienterna med för låg dos (100 mg). Den av WHO dagliga definierade dygnsdosen är 400 mg och i den engelska studien med sjuksköterskeledd mottagning [15] behövdes i genomsnitt 460 mg/dag för att uppnå målnivån. Till patienter som får biverkningar eller har otillräcklig effekt av allopurinol kan febuxostat användas.
Allopurinol (Allopurinol, Zyloric). Allopurinol minskar bildning av urat genom hämning av enzymet xantinoxidas. Behandlingen initieras med 100 mg per dag (eller lägre om uttalad njurinsufficiens). Uratvärdet kontrolleras en gång per månad och dosen ökas med 100 mg i taget till dess målvärdet för urat uppnåtts (< 360 respektive < 300 µm/l), upp till maxdosen 900 mg per dag. Biverkningar i form av hudutslag förekommer enligt Fass hos cirka 4 procent av patienter med normal njurfunktion och hos upp till 15 procent av patienter med nedsatt njurfunktion, men allvarliga hudreaktioner är sällsynta (< 1/1 000).
Febuxostat (Adenuric, Febuxostat). Febuxostat är en alternativ xantinoxidashämmare. Vid kontraindikation för eller biverkningar av allopurinol kan febuxostat användas. Febuxostat visade sig i en studie från 2018 [19] ge ökad förekomst av plötslig hjärtdöd jämfört med allopurinol. Till följd av avsaknad av placebogrupp är resultaten svårtolkade, och det är inte möjligt i nuläget att säkert uttala sig om huruvida hjärtrelaterade händelser är vanligare vid behandling med febuxostat eller inte.
Probenecid (Probecid). Probenecid verkar genom att hämma reabsorptionen av urat i njuren. Vid kontraindikation för eller biverkningar av allopurinol och febuxostat kan probenecid användas. Probenecid kan också användas som tilläggsbehandling om målnivån för urat inte uppnås med enbart allopurinol eller febuxostat.
Lesinurad (Zurampic). Lesinurad är det senast registrerade uratsänkande preparatet i Sverige. Det hämmar reabsorption av urat i njuren genom att blockera andra urattransportörer i njurtubuli än vad probenecid gör. Lesinurad är indicerat att användas i kombination med xantinoxidashämmare, i den händelse man inte uppnår målvärde av urat med maxdos av allopurinol eller febuxostat ensamt.
Peglotikas. Peglotikas är ett rekombinant urikas i intravenös beredningsform. Urikas är ett enzym som bryter ned urat till allantoin, vilket sedan utsöndras via urinen. Läkemedlet kan ges oberoende av njurfunktion. Peglotikas finns endast registrerat i USA och används inte i Europa.
Stora hälsovinster kan uppnås
Sammanfattningsvis är patienter med gikt en underbehandlad patientgrupp i sjukvården. Om man behandlar gikt med tydliga behandlingsmål, utbildning och involvering av patienterna, samt stegvis upptitrering av uratsänkande läkemedel för att uppnå målnivå av urat, påvisas stora hälsovinster [18, 20].
Potentiella bindningar eller jävsförhållanden: Valgerdur Sigurdardottir, Per Wändell, Mats Dehlin och Lennart Jacobsson har erhållit konsultarvode från Grünenthal.
Fakta 1. Praktiska tips vid diagnostisk punktion och kortisoninjektion i liten led drabbad av giktartrit
- Ta fram kanyler (0,4–0,6 mm × 25 mm), sprutor samt objektglas och dra upp kortison.
- Tvätta huden noggrant med klorhexidinsprit. Använd skyddshandskar.
- För in kanylen mot ledspringan – när den precis nuddar ben vet man att den är innanför ledkapseln.
- Anslut en tom 1 ml-spruta till kanylen och försök aspirera. Vid utbyte: behåll ett lätt vakuum, rubba inte kanylens läge i leden (kortison kan sedan ges genom kanylen som redan är på plats), lossa sprutan från kanylen och ta tillvara på innehållet för analys av uratkristaller (större mängder i rör, enstaka droppar på objektglas).
- Om man inte får något synligt utbyte vid aspiration, vilket är vanligt i småleder, kan man under konstant vakuum dra ut spruta+kanyl. Ofta följer då en droppe exsudat med, som man sedan genom att spruta igenom kanylen med luft kan få ut på ett objektglas, för analys av kristaller.
- Om kanylen dragits ut, gör ett nytt stick med en ren kanyl. Injicera cirka 0,3 ml kortison.
Fakta 2. Livsstilsfaktorer och läkemedel som har en viss urathöjande effekt
- Övervikt
- Vissa läkemedel, framför allt tiaziddiuretika; även i viss mån furosemid, lågdos-ASA, ciklosporin, takrolimus, litium, etambutol, fenylbutazon och nikotinsyra
- Alkohol
- Högt intag av animaliskt protein
- Fruktos
- Högintensiv muskelträning