Fertilitetsbevarande åtgärder genom nedfrysning av sperma, ägg, embryon och gonadvävnad kan erbjudas innan en gonadotoxisk behandling ska inledas.
Fertilitetsbevarande åtgärder vidtas i offentlig sjukvård när det finns en medicinsk indikation.
Frysning av äggceller kan även genomföras vid privata centrum utan medicinsk indikation, så kallad »social freezing«.
Nuvarande data tyder på att säkerheten och effektiviteten är god för kvinnor som genomför fertilitetsbevarande åtgärder i samband med en bröstcancerdiagnos, vilket i dag är den vanligaste indikationen hos kvinnliga patienter.
Längre uppföljning är nödvändig för att utvärdera metodernas effektivitet och säkerhet i flera patientgrupper.
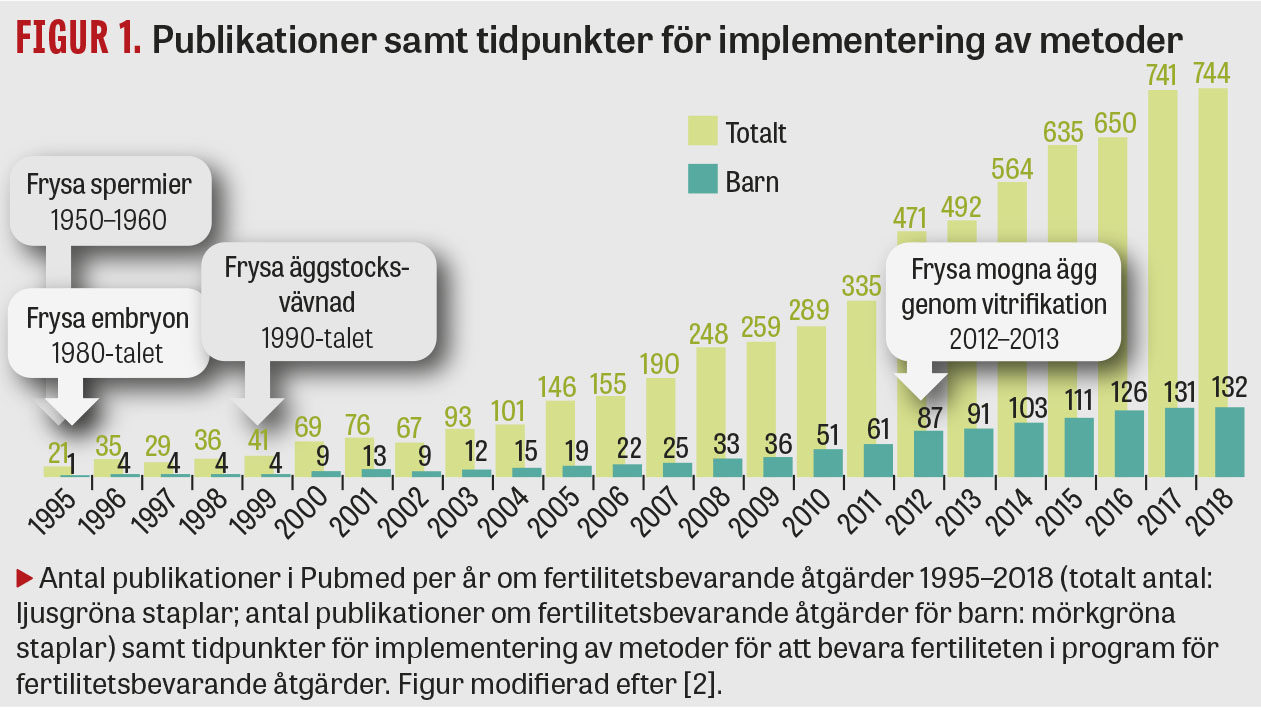
Unga individer med risk att förlora sin fertilitet på grund av sjukdom eller dess behandling kan i dag erbjudas fertilitetsbevarande åtgärder med hjälp av metoder som successivt har utvecklats och implementerats i den svenska sjukvården. Parallellt med utvecklingen av nya behandlingar för assisterad befruktning har utvecklingen av nya metoder för att, med bibehållen funktionalitet, frysa celler och vävnad varit central. Genom applicerad forskning har först nedfrysning av spermier och därefter nedfrysning av embryon, gonadvävnad och ägg möjliggjorts [1]. Figur 1 illustrerar tidpunkten för utveckling av de specifika fertilitetsbevarande metoderna och sedan när dessa metoder appliceras hos individer med cancer [2]. Framgångsrik nedfrysning av äggceller utgör det senaste steget, vilket togs i kliniskt bruk först 2013 [3], och fertilitetsbevarande åtgärder är fortfarande ett område under snabb utveckling.
Den vanligaste indikationen för fertilitetsbevarande åtgärder är en planerad cancerbehandling som kan komma att påverka framtida fertilitet. I denna situation är konsultationer och fertilitetsbevarande behandlingar mer eller mindre akuta. Nedfrysning av könsceller eller gonadvävnad kan även ske i samband med behandling av benigna sjukdomar med cytostatika, inför operationer med risk att skada fertiliteten, när en genetisk diagnos medför en ökad risk för tidig gonadal svikt eller inför könsbekräftande behandlingar.
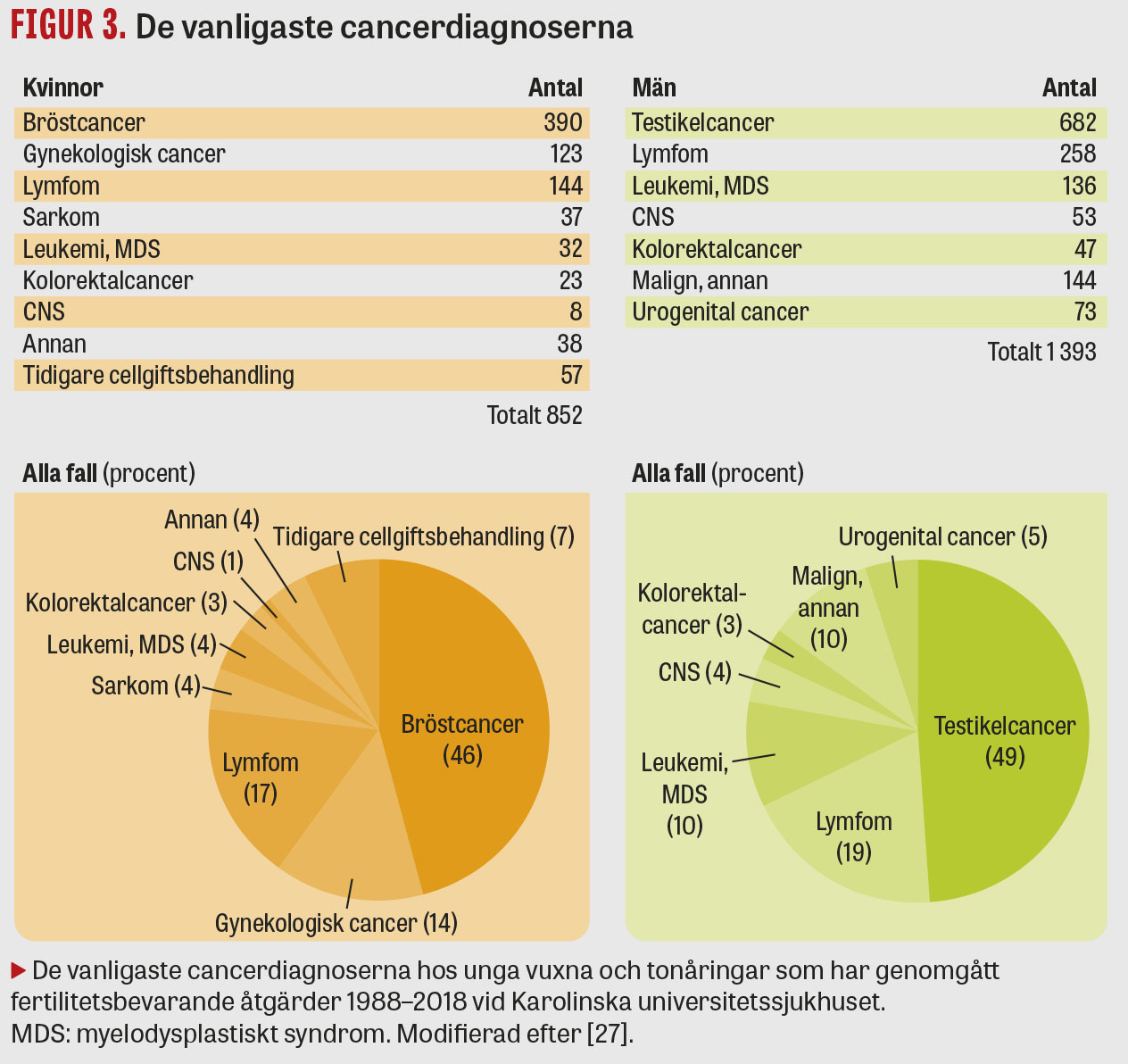
Det finns i dag kliniska riktlinjer för fertilitetsbevarande åtgärder vid medicinsk indikation framtagna i samarbete mellan forskningsgrupper inom onkologi, hematologi, barnmedicin, endokrinologi och reproduktionsmedicin [4-6]. I Sverige har åldersgränsen för fertilitetsbevarande åtgärder inom offentlig vård definierats som vid assisterad befruktning, det vill säga kvinnans ålder under 40 år och mannens ålder under 56 år. Cancer är den vanligaste medicinska indikationen för fertilitetsbevarande åtgärder, och olika typer av cancerbehandlingar motiverar olika typer av fertilitetsbevarande åtgärder (Figur 2). Vid behandling med cytostatika är det framför allt alkylerande ämnen i höga doser som är förenade med gonadskada och infertilitet hos både kvinnor och män. I Sverige har vårdprogrammet för behandling av cancer hos unga och barn implementerat fertilitetsrådgivning och tidig remiss för alla patienter i ung ålder som planeras för behandlingar med risk att skada framtida fertilitet. Sveriges Kommuner och regioner (SKR) har också initierat ett arbete för att främja att dessa åtgärder kommuniceras och genomförs likvärdigt över hela landet [7, 8], och samtliga universitetssjukhus med reproduktionsmedicinska centrum har etablerat program för fertilitetsbevarande åtgärder. I ett internationellt perspektiv har utvecklingen av fertilitetsbevarande åtgärder och tillgången inom offentlig sjukvård i Sverige varit god. Sammanställningar av svenska data visar hög aktivitet på detta kliniska område. Vid Karolinska universitetssjukhuset hade 1 254 kvinnor och flickor remitterats för fertilitetsbevarande åtgärder mellan 1 jan 1990 och 31 dec 2018 [9]. Den vanligaste indikationen har varit cancer, hos 852 patienter, följt av benigna indikationer hos 402 patienter. Figur 3 sammanställer de vanligaste cancerdiagnoserna i denna kohort.
Det finns även möjlighet att frysa obefruktade ägg utan medicinsk indikation, så kallad »social freezing«, vilket syftar till att skjuta upp familjebildning. Sådan behandling finansieras inte av offentlig sjukvård i Sverige utan bekostas av individerna själva. Frysning av egna obefruktade ägg har ökat stadigt i Sverige under senare år. År 2019 utfördes totalt 591 sådana behandlingar, varav cirka en tredjedel av medicinska skäl och två tredjedelar av sociala skäl. Betydligt färre embryoåterföringar utfördes, totalt 100 stycken, resulterande i 20 förlossningar (Nationella kvalitetsregistret för assisterad befruktning, årsrapport 2021, www.qivf.se).
Fertilitetsbevarande åtgärder för kvinnor
Under de senaste åren har antalet kvinnor med bröstcancer som genomgår fertilitetsbevarande åtgärder för att frysa ägg eller embryo i Sverige ökat vid alla centrum. Detta beror delvis på ökad medvetenhet om överlevande cancerpatienters livskvalitet, där fertilitet har visat sig vara central, samt även på utveckling av särskilda stimuleringsprotokoll med tillägg av aromatashämmare och trigger av äggutmognad med GnRHa (gonadotropinfrisättande hormon-agonist) som minimerar östrogenpåslag under den nödvändiga hormonella stimuleringen för att kunna erhålla mogna ägg eller embryon [10]. Ytterligare förbättringar har kunnat implementeras på våra centrum genom att förkorta tiden till stimulering med ett »random start«-protokoll [11]. Flera svenska uppföljningsstudier av kvinnor med bröstcancer har publicerats och inte påvisat någon ökad risk för recidiv eller död efter fertilitetsbevarande åtgärder som kräver hormonell stimulering, jämfört med kvinnor som inte genomgick fertilitetsbevarande åtgärder [12-14]. I en svensk multicenter-kohort har även behandling med aromatashämmare och med »random start« visat sig ge lika bra resultat med avseende på antal nedfrysta ägg eller embryon som vanligt stimuleringsprotokoll hos kvinnor med bröstcancer [15].
Nedfrysning av äggstocksvävnad för retransplantation
För kvinnor med akut sjukdom, där tiden före start av cancerbehandling inte tillåter IVF-stimulering, och hos unga, prepubertala flickor eller hos dem som inte kan genomgå vaginala undersökningar för äggaspiration, kan nedfrysning av äggstocksvävnad vara det enda alternativet för fertilitetsbevarande. Sådan behandling har begränsningen att äggen i den transplanterade vävnaden är omogna. För att mogna äggen krävs en lyckad återtransplantation av vävnaden till patienten. En metaanalys av 10 studier publicerad 2017 rapporterade 309 återtransplantationer med födelse av 84 barn och 8 pågående graviditeter med kumulativ frekvens av levande födda på 57,5 procent och endokrin funktion hos transplantaten i 63 procent av fallen [16]. De mest detaljerade data har nyligen rapporterats från fem europeiska centrum 2021, där en sammanställning av verksamheten i Belgien, Danmark, Frankrike, Spanien, Tyskland, Schweiz och Österrike anger 7 500 kvinnor som har genomgått nedfrysning av äggstocksvävnad, varav 285 genomgått återtransplantation. I denna europeiska kohort hade 81 procent av kvinnorna ingen äggstocksfunktion vid återtransplantationen, och de resterande hade menstruationer. Totalt fick 26 procent av patienterna ett eller två barn, och 95 barn föddes i denna kohort [17]. I Sverige har ett fåtal återtransplantationer av upptinad äggstocksvävnad utförts hos kvinnor som blivit infertila efter cancerbehandling vid Karolinska och Sahlgrenska universitetssjukhuset, och operationer har lett till att kvinnorna har återfått fertilitet och har fått barn [18-20]. Vid den senaste rapporten från Karolinska universitetssjukhusets kohort 2019 hade 221 vuxna kvinnor och 114 flickor och tonåringar genomgått fertilitetsbevarande åtgärder genom nedfrysning av äggstocksvävnad [9].
Det är viktigt att understryka att frysning av äggstocksvävnad tillämpas särskilt hos flickor och kvinnor som är unga, där follikelreserven är hög och metoden därför förväntas vara mer effektiv. Långtidsuppföljningen av flickor som har genomgått äggstocksvävnadsbiopsier vid Karolinska universitetssjukhuset vid pre- och postpubertal ålder visade att endast 5 procent av dem som fryst äggstocksvävnad återkommit för fertilitetsbehandling [9]. Även internationellt ser man låg nyttjandegrad av den frysta vävnaden, ofta mellan 5 och 14 procent [16,17, 21]. Detta kan förklaras med att det är en ung patientgrupp som ännu inte nått barnafödande ålder, men i många fall beror det på att de kvinnor som fryst äggstocksvävnad har behållit naturlig fertilitet efter genomförd cancerbehandling. Ett antal patienter har också avlidit.
Nedfrysning av äggstocksvävnad har tidigare klassats som en experimentell metod, men denna benämning har tagits bort i USA, och i Europa har European Society of Human Reproduction and Embryology (ESHRE) i stället definierat den som innovativ [5]. I samtliga nordiska länder har program rapporterats för fertilitetsbevarande åtgärder som även erbjuder nedfrysning av äggstocksvävnad [21]. Enligt internationella rekommendationer (de så kallade Edinburgh-kriterierna, som publicerades 1996 och validerades 2014) bör man begränsa nedfrysning av äggstocksvävnad till kvinnor som är yngre än 35 år [22]. [22]. Denna rekommendation baseras på evidens för försenad revaskularisering vid återtransplantation av ovarievävnad där ischemi orsakar en signifikant förlust av folliklar. Resultat från det tyska nätverket Fertiprotekt visar att utfallet av transplantationen är åldersberoende, då andelen framgångsrika graviditeter i deras kohort gick ned från 28 procent hos kvinnor under 35 år till 18 procent hos kvinnor över 35 år. Hos kvinnor över 40 år fanns inga registrerade födslar [23]. Sedan Fertiprotekt publicerade sina resultat 2016 har metodiken förbättrats ytterligare, men framgången är fortfarande begränsad av antalet tillgängliga folliklar i den transplanterade vävnaden. Mer forskning behövs för att utveckla transplantationstekniken och minimera den ischemiska processen genom att förbättra tidig revaskulerisering av transplantaten.
Återtransplantation av äggstocksvävnad är endast möjlig hos patienter som inte har maligna celler i vävnaden [20]. Patienter med hematologiska tumörsjukdomar eller cancer metastaserad till ovariet kan därmed inte genomgå återtransplantation [24, 25]. För dessa patienter skulle en odling och mognad av folliklar från äggtocksvävnad i laboratoriemiljö kunna vara en möjlighet. Sådana utvecklingsprojekt pågår vid flera internationella centrum [26].
Fertilitetsbevarande åtgärder för män
Nedfrysning av spermier från ejakulat är en mycket effektiv metod för att bevara fertilitet, och spermierna kan ofta framgångsrikt användas i framtida fertilitetsbehandling med assisterad befruktning. Ett ejakulat räcker ofta till flera frysta enheter med spermier. Vid azoospermi kan spermier många gånger erhållas från epididymis eller testis, se artikel om nya metoder att utvinna spermier i detta tema (LT nr 50-52/2022). För prepubertala pojkar, vars spermatogenes inte har börjat, är den enda möjligheten experimentell behandling där spermatogonier erhålls genom en testisbiopsi och sedan fryses.
Spermiefrysning genomförs hos män och tonåringar vid alla svenska centrum. I en sammanställning av 1 749 patienter från Karolinska universitetssjukhuset hade 356 män en benign indikation för fertilitetsbevarande och 1 393 hade cancer [27]. De mest frekventa cancersjukdomarna presenteras i Figur 3. Från och med 2002 har unga pojkar erbjudits att delta i ett forskningsprojekt som också möjliggjort frysning av testikelvävnad [28]. För denna patientgrupp är utmaningarna avsevärda. I musmodell har man med fertilisering bekräftat framgångsrik in vitro-mognad av spermatogonier [29], men att mogna spermierna från human prepubertal vävnad har visat sig komplext och klinisk implementation ligger sannolikt en bit fram i tiden.
Angående barnens välmående efter behandlingar med frysta ägg, oavsett om indikationen var fertilitetsbevarande behandling, donation av ägg eller sociala skäl, visade en nyligen publicerad systematisk översikt, inkluderande totalt 13 studier och 4 159 barn, att perinatalt utfall inklusive missbildningar inte skilde sig i jämförelse med barn födda efter befruktning av färska ägg [30]. Vad gäller längre uppföljningsstudier är data mycket sparsamma. Uppföljningsserier av barn födda efter frysning av äggstocksvävnad har visat betryggande resultat, även om antalet födda barn är förhållandevis lågt [31, 32].
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.