Karies orsakas av en sockerdriven bakteriell syrabildning i biofilmen på tänderna.
Karies är världens vanligaste sjukdom och även den vanligaste orsaken till tandreparationer och tandförluster.
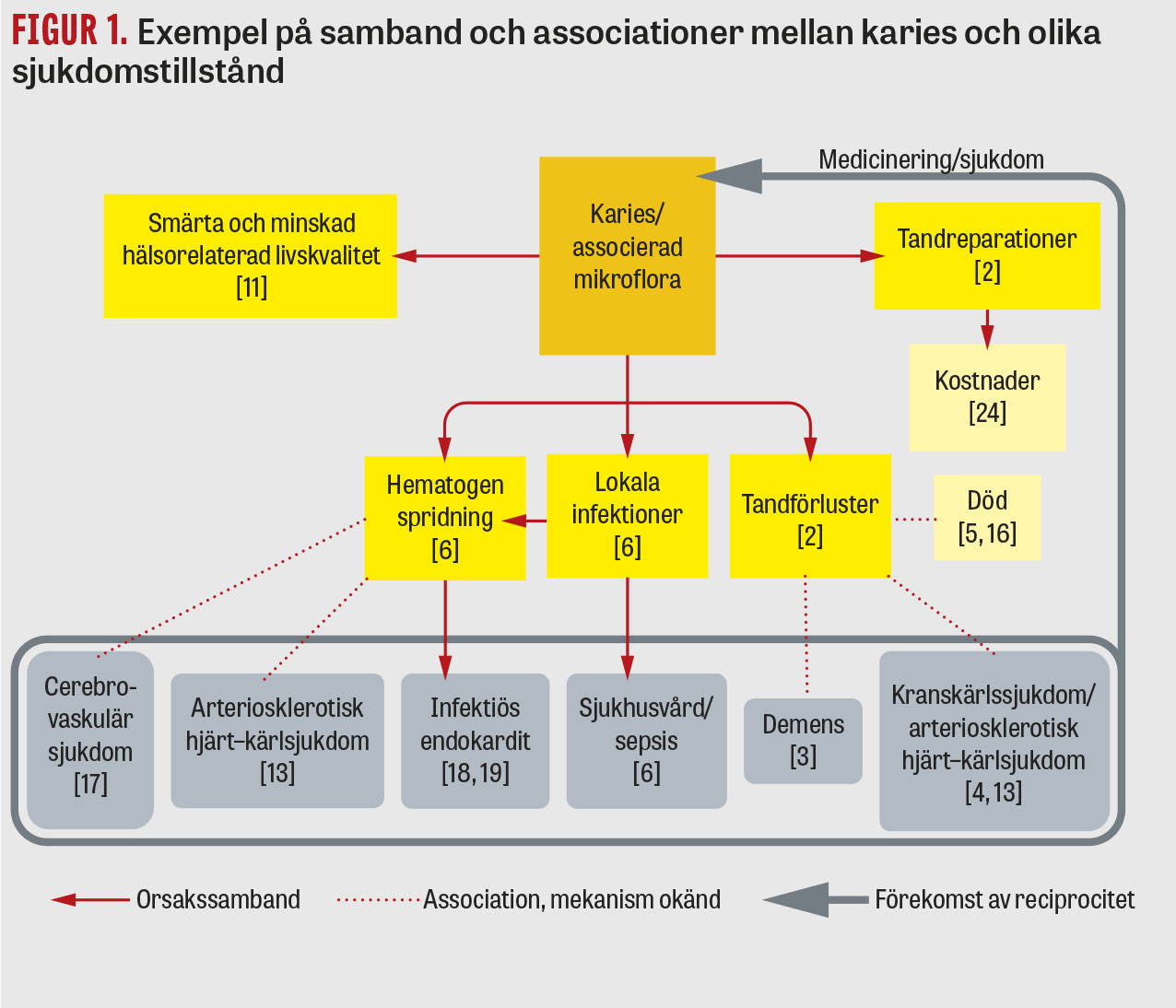
Kariesskador och dess följder (framför allt tandförluster) är associerade med hjärt–kärlsjukdom, demens och förtida död.
Karies är världens vanligaste sjukdom och drabbar de flesta människor. Mer än 2,8 miljarder människor hade obehandlad karies i världen 2017 [1], och i Sverige har mer än 95 procent av alla 50-åringar erfarenhet av karies [2]. Karies är den vanligaste orsaken till tandreparationer och tandförluster [2]. Tandförluster är associerade med bland annat hjärt–kärlsjukdomar och demens [3-5]. Följdtillstånd av karies, såsom periapikala infektioner, kan spridas och ge upphov till svårare infektioner, dock sällan med dödlig utgång [6] (Figur 1).
Socker är en gemensam riskfaktor för karies och andra icke smittsamma kroniska sjukdomar, exempelvis hjärt–kärlsjukdomar, diabetes och obesitas. Karies orsakas av syrabildning i tandbeläggningarna, vanligen som en konsekvens av ohälsosamma kostvanor som resulterar i sockerprovocerad dysbios i biofilmen på tänderna [7]. Associationer mellan socker och andra medicinska tillstånd avhandlas dock inte här. Medicinska tillstånd och medicinering som medför muntorrhet ökar dramatiskt risken för karies. Kostnaden för kariesbehandling är hög.
Vad är karies?
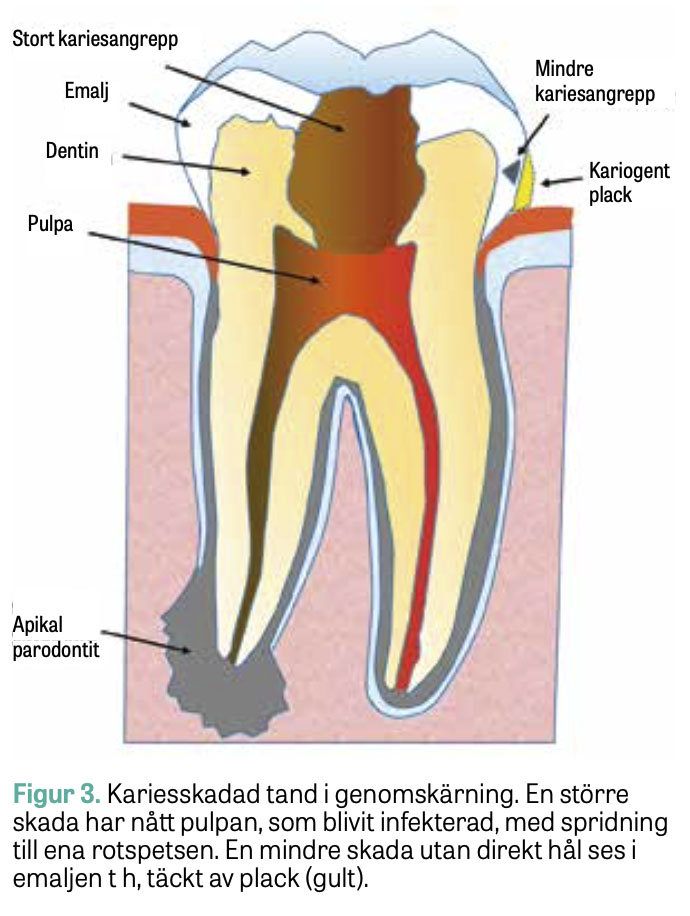
Tänderna är fasta, icke förnybara ytor, vilket gör dem unika såtillvida att biofilmer ostört kan utvecklas på dem under lång tid. Karies innebär en lokal utlösning av mineral från tanden orsakad av organiska syror producerade av bakterier i biofilmen, placket, på tandytan.
Om mineralutlösningen får fortgå kan den leda till att en makroskopisk skada, ett så kallat hål, utvecklas i tanden, vilket successivt förstoras och fördjupas (Figur 2 och 3). Smärtfibrer i tanden kan reagera på bakteriella syror, värme, kyla och osmos under processen, och smärtsam pulpainflammation kan ibland uppstå. Vid ett snabbt kariesförlopp kan tänderna destrueras på något år. När bakterier når pulpan går den så småningom i nekros och bakterier kan spridas via rotspetsen till omgivande käkben och vidare hematogent.
Det är syrabildning i biofilmen som driver kariesprocessen. Många orala bakterier, till exempel streptokocker (bland annat S mutans) och laktobaciller, kan i viss mån bryta ned stärkelse och fermentera sockerarter med organiska syror som slutprodukt [8]. Vid frekvent tillgång till socker gynnas de syrabildande arterna ur den normala munfloran som snabbt kan omsätta socker och är syratoleranta.
Den genetiska komponenten i karies bedöms vara runt 50 procent, baserat på flera tvillingstudier. Vilka gener som är inblandade är inte klarlagt, men de innefattar även den mikrobiella profilen [9, 10].
Karies och följdtillstånd – orsaker till tandförlust
Total tandlöshet är i dag sällsynt i Sverige, och många behåller tänderna hela livet, vilket samtidigt innebär att de kan drabbas av karies. Detta kan vara ett stort problem hos sköra och sjuka äldre på grund av sämre förmåga att klara vardagen, ökad läkemedelsanvändning som kan ge muntorrhet, försämrad motorik med mera [7].
Inverkan på hälsa och sjukdom i övriga kroppen
Kariessjukdomen kan inverka negativt på allmänhälsan, och dålig allmänhälsa har också en stor inverkan på kariessjukdomen (Figur 1). Sambanden kan vara reciproka. Karies och tandförluster uppvisar i flera studier en negativ association till hälsorelaterad livskvalitet [11].
Direkta infektioner. Tandinfektioner kan spridas och utvecklas till allvarliga, livshotande infektioner [6]. Lokal spridning sker mot det lägsta vävnadsmotståndet, vilket begränsas av ben och fascior. Dentala abscesser ses vanligen submandibulärt och sublingualt. Även spridning till mediastinum förekommer. Dentala infektioner kan också orsaka osteomyelit lokalt eller perifert via hematogen spridning. Allvarliga komplikationer kan vara andningshinder, sepsis, Ludwigs angina, cervikofacial nekrotiserande fasciit och kavernös sinustrombos.
Incidensen av dentala infektioner som kräver sjukhusvård är 1,5–7,2/100 000/år och den associerade mortaliteten är 0,2/100 000/år. Allvarliga dentala infektioner som kräver intensivvård har en rapporterad mortalitet på 20–30 procent. Incidensen av allvarliga dentala infektioner följer en socioekonomisk gradient [6].
Systemiska sjukdomar associerade med karies. Studier kring direkta samband mellan karies och systemiska sjukdomar är tämligen begränsade. Spridning av kariesassocierade bakterier kan ske då munslemhinnan skadas, som vid tandborstning, parodontal rengöring av tandköttsfickor, tandextraktion och pulpainfektioner, och skulle kunna orsaka systemisk respons och inflammation [12-14].
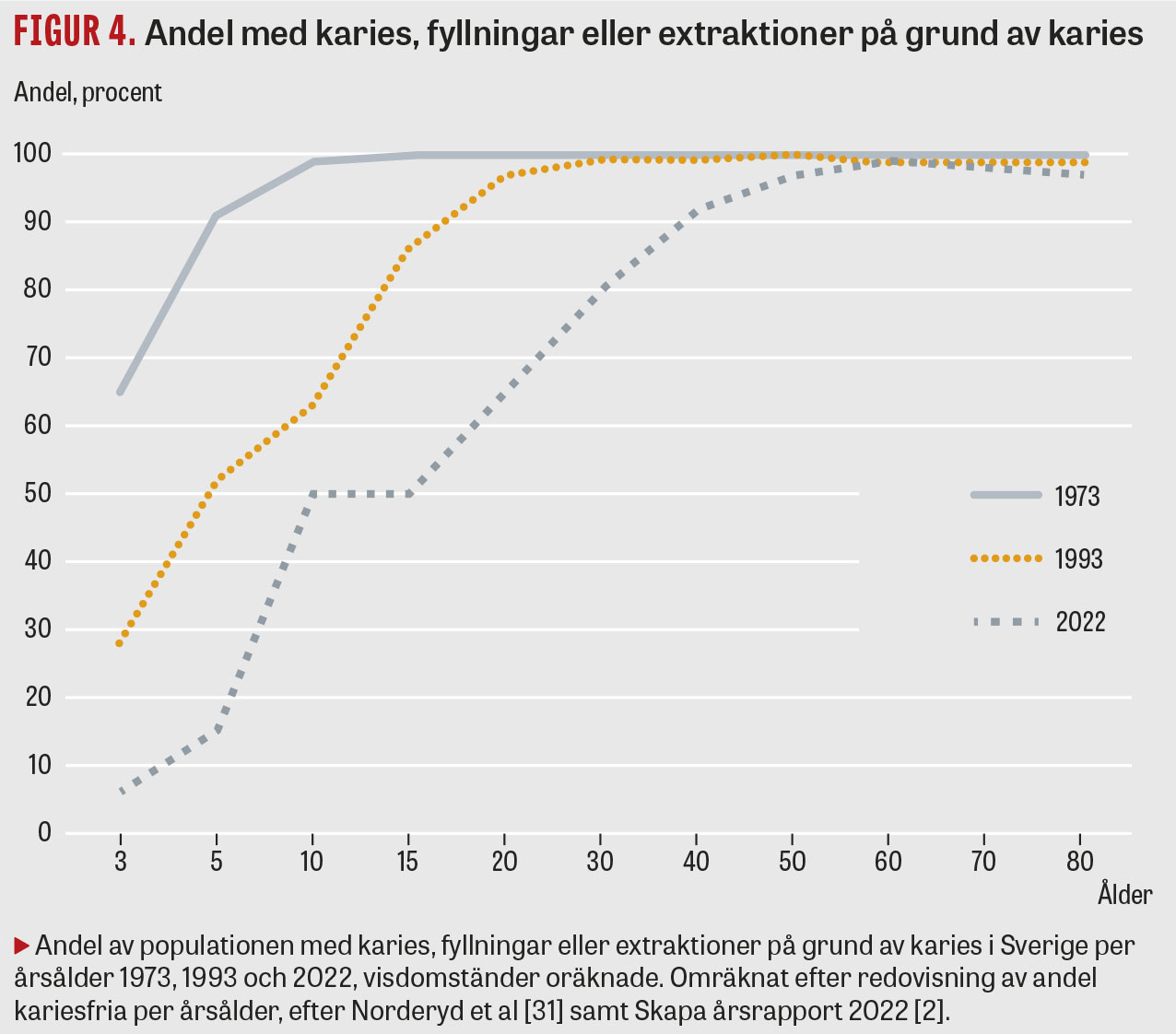
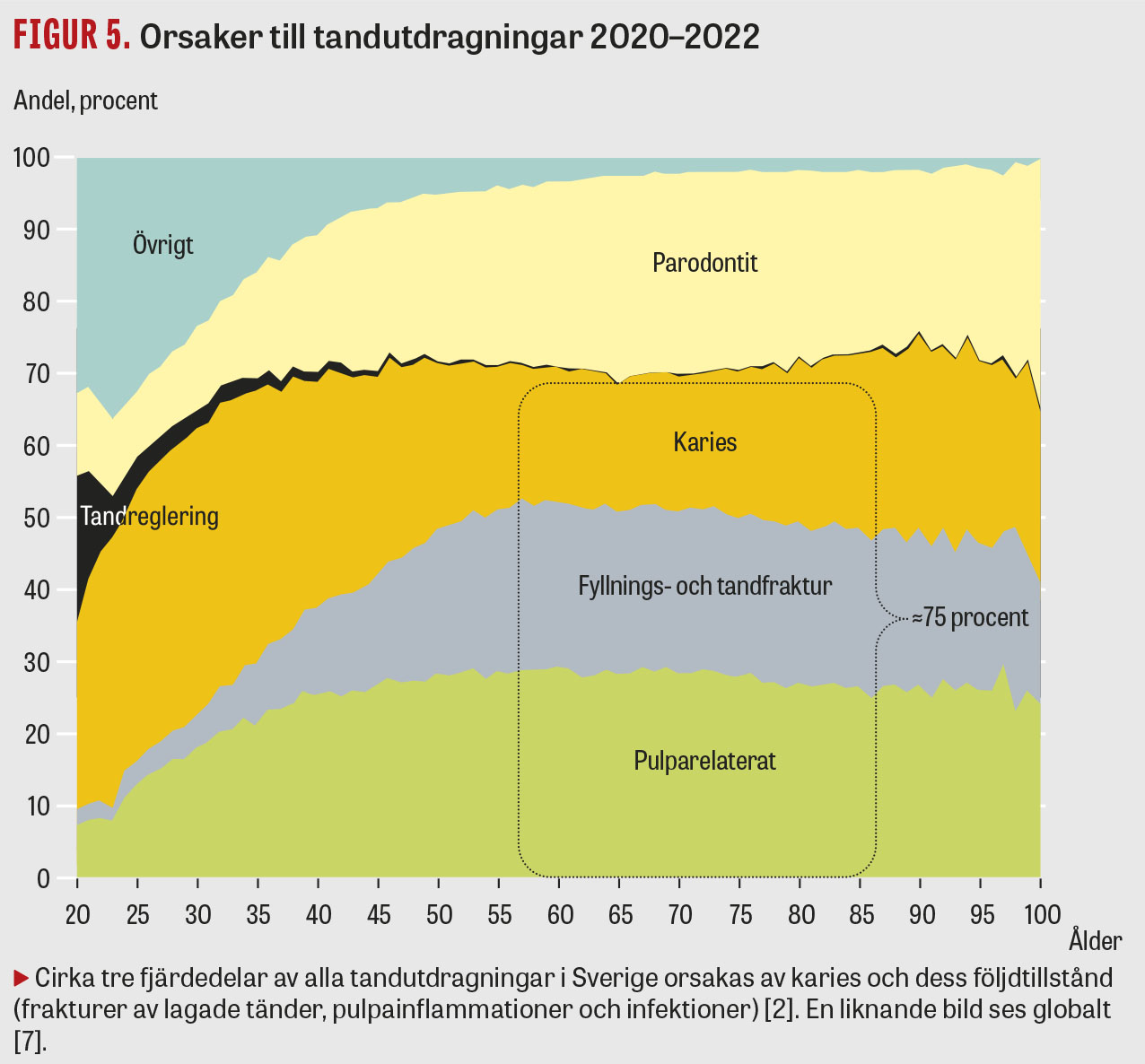
Karies har förekommit under stora delar av människans utveckling, men blev ett folkhälsoproblem först i samband med att tillgången på raffinerat socker ökade. I dag är hälften av alla tolvåringar i Sverige kariesfria, men en klart övervägande del av den äldre populationen har erfarenhet av kariessjukdom (Figur 4) [2]. Karies är den vanligaste orsaken till tandförluster (Figur 5).
Tandförluster är associerade med demens [3], arterioskleros och förtida död [4]. Association mellan kariesskador och kardiovaskulära händelser har rapporterats. Individer med obehandlad karies hade upp till 26 procent ökad risk för död (hazardkvot [HR] 1,26) [5]. Orsakssambanden mellan tandförluster och demens/hjärt–kärlsjukdomar är inte klarlagda [13], men flera studier har sökt förklaringar associerade med parodontit och bakterieinducerad inflammation samt låg social aktivitet och malnutrition [15]. Reciprocitet kan förekomma. Avseende relationen mellan kariesskador och andra sjukdomar är bilden inte heller klar, och tydliga hypoteser om orsakssamband saknas. Samband mellan tandförluster och ökad risk för dödlighet bland äldre vuxna anses dock medierat av malnutrition [16].
Hjärnblödning har nyligen associerats med kariesskador (6 315 patienter, justerad HR 3,88, 95 procents konfidensintervall 1,34–11,24) i en 10-årsstudie. En hypotes som framförts är att S mutans kollagenbindande protein, Cnm, förhindrar trombocytaggregation och MMP-9-aktivering [17].
Infektiös endokardit har associerats med karies och S mutans, men också med andra orala streptokocker ur viridansgruppen [18]. I västvärlden orsakas infektiösa endokarditer i allt större utsträckning av stafylokocker, medan de orala streptokockerna kvarstår som den dominerande orsaken i utvecklingsländer [19]. Hjärtstopp utanför sjukhusmiljö har associerats med karies hos män över 65 års ålder, men området är ännu relativt outforskat [20].
Karies- och parodontitassocierade patogener i saliv och plack har rapporterats utgöra riskfaktorer för pneumoni, liksom antalet kariesskadade tänder [21].
Karies och dess följder kan påverka förmågan att tugga och upprätthålla ett komplett näringsintag. Flera studier har visat att 3–5-åriga barn med obehandlad karies har lägre kroppsvikt än kariesfria barn [22]. Israeliska sjukhusinlagda barn med karies tillbringar 33 procent längre tid på sjukhus än barn utan karies [23].
Förebyggande och behandling av karies
Risken för karies minskas genom ett lågt sockerintag. Fluorider minskar tandmineralernas löslighet och bakteriernas syrabildningsförmåga.
Behandling av initiala kariesskador (utan makroskopisk skada) och minskning av kariesrisken sker genom kostjustering (minskad mängd och frekvens av sockerintag), tillförsel av fluorider (tandkräm, geler, sköljning) och plackreduktion [24] (Fakta 1). Patienter som förskrivs läkemedel som kan ge muntorrhet bör rekommenderas att besöka tandvården. För individer med förhöjd kariesrisk, såsom muntorra patienter, kan daglig användning av tandkräm med 5 000 ppm fluorid alternativt sköljning med 0,2 procent natriumfluorid vara indicerad och kan med fördel förskrivas på recept.
Behandling av omfattande kariesskador sker genom avlägsnande av den sjuka vävnaden och ersättning med tandfyllningsmaterial, i dag vanligen kompositmaterial. Detta minskar dock inte risken för karies i omkringliggande tandsubstans. Den genomsnittliga varaktigheten för tandfyllningar är i Sverige ca 9 år, och den vanligaste orsaken till omgörning av fyllningar är karies i anslutning till fyllning och frakturer av fyllning eller tand [2].
Riskgrupper för karies
Karies är tydligt associerad med många tillstånd som påverkar hur och vad man äter samt med allmäntillstånd och medicinering som påverkar salivsekretionen [25]. En minskad salivsekretion ökar kariesrisken. Eftersom vi har tänder kvar långt upp i åldrarna är karies fortfarande ett stort problem hos äldre. Karies kan under vissa förutsättningar gå snabbt och rasera ett bett på något år hos dem som drabbats av demens eller stroke (Fakta 2).
Autoimmuna sjukdomar som Sjögrens syndrom och reumatoid artrit kan ge muntorrhet, liksom strålbehandling av huvud–halsregionen. Beroende på stråldosen blir körtlarna mer eller mindre förstörda [8]. Tillstånd som svårinställd diabetes och nutritionsproblem kan påverka individens matvanor. Kariesrisken ökar bland annat på grund av minskat salivflöde, småätande, bristande glukoskontroll och hög glukoshalt i saliven eller i gingivalvätskan [26].
Fetma och överviktskirurgi är associerade med karies, ofta genom kariesaccelererande kostvanor och ätbeteenden [27]. Astma ger en ökad risk för karies. Den ökade risken kan orsakas av själva astmasjukdomen, ändrade levnadsvanor som en konsekvens av sjukdomen eller läkemedelsbehandling [28]. Psykisk ohälsa kan påverka kostvanor, och medicinering till följd av tillståndet kan ge muntorrhet. Missbruk är en annan faktor som kan ge muntorrhet och förändrade kostvanor [29]. Barn med medfödda hjärtfel måste ofta medicinera under lång tid, och muntorrhet ökar risken för att karies utvecklas [30]. Karies är även tydligt associerad med socioekonomiska faktorer och låg socioekonomiskt status [7].
Slutsats
Det är av stor betydelse att individens kariessituation uppmärksammas i samband med hälso- och sjukvårdskontakter i syfte att informera om eventuell munhålesjukdom och samtidigt påminna om vikten av en bibehållen tandvårdskontakt. Kariessituationen påverkas i hög grad av individens medicinska och psykosociala situation. Ett ökat tvärdisciplinärt samarbete mellan hälso- och sjukvård och tandvård är därför önskvärt [7].
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Råd till dina patienter* för att minska risken att få hål i tänderna
- Ät tre huvudmål. Drick vatten eller osötad dryck.
- Undvik att småäta. Låt tänderna vila.
- Borsta med fluoridtandkräm varje morgon och kväll.
- Använd fluoridtillskott om din tandläkare eller tandhygienist bedömer att det behövs.
* Gäller även dig själv
Fakta 2. Faktorer relaterade till allmänhälsa som ökar risken för karies
- Medicinering kan ge muntorrhet
- Strålbehandling i huvud–halsregionen kan ge muntorrhet
- Autoimmuna sjukdomar såsom Sjögrens syndrom och reumatoid artrit kan ge muntorrhet
- Diabetes (svårinställd) kan påverka kost/kostvanor och utsöndring av glukos i gingivalvätska
- Nutritionsproblem kan påverka kostvanor
- Överviktskirurgi kan påverka kostvanor
- Missbruk kan ge muntorrhet och förändrade kostvanor
- Svår astma kan ge muntorrhet och påverka kostvanor
- Psykisk ohälsa kan påverka kostvanor, medicinering kan ge muntorrhet
- Medicinering i samband med medfödd hjärtsjukdom kan ge minskat salivflöde
- Demens kan påverka möjligheten till egenvård
- Stroke kan påverka möjligheten till egenvård