Nya patientgrupper överlever barndomsåren, och många unga har behov av hälso- och sjukvård.
Från pubertetsstart till vuxen ålder sker en förväntad biopsykosocial utveckling. Sjukdom påverkar utvecklingen och vice versa.
Vid ungdomsvänlig vård är kommunikation, miljö, attityd och vårdkedjor anpassade för unga. Sådan vård förbättrar ungas hälsa, hälsolitteracitet och tilltro till vården, med effekt på folkhälsan.
Även kompetenta unga vuxna kan behöva stöd av närstående.
Information om tystnadsplikt samt enskilt samtal är grundläggande för anamneskvalitet och förtroende. Samtidigt övar patienten på att hantera sin sjukdom och vårdkontakter.
Alla som möter unga patienter bör ha ungdomskunskap.
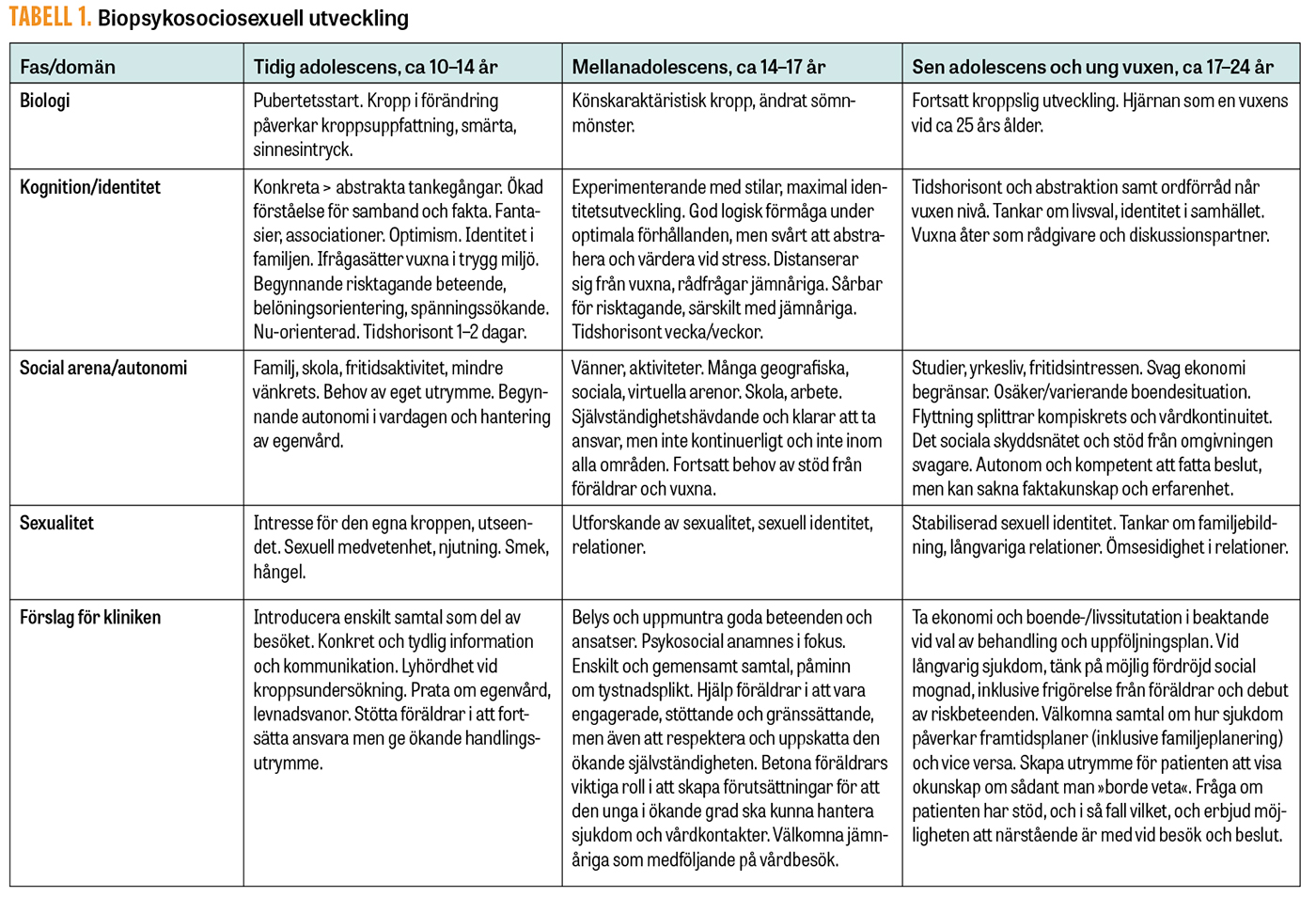
Under och efter puberteten sker en omfattande fysisk, psykisk, social och sexuell utveckling som inte enbart påverkas av könshormoner [1]. Denna förutsägbara utveckling mellan ca 10 och 24 års ålder har betydelse för vård och hälsa inom allt från levnadsvanor till läkemedelsmetabolism, från smärtupplevelse till suicidrisk [2]. I kliniska situationer bör varje område beaktas, det vill säga biologisk utveckling (kroppens strukturella och funktionella förändring), psykologisk utveckling (identitet, kognitiva och exekutiva funktioner), social utveckling (sociala arenor och vänskapsrelationer) samt sexuell utveckling (sexuell identitet, könsuttryck och romantiska relationer). Bedömningen krävs för att kunna anpassa handläggning och kommunikation samt avgöra beslutsförmåga eller behov av stöd från närstående [3]. Otakt mellan utvecklingsområden kan också bidra till ohälsa [4]. Biopsykosocial utveckling delas in i tre faser med något överlappande övergångar (Tabell 1): Tidig adolescens (ca 10–14 år), mellanadolescens (ca 14–17 år) och sen adolescens/ung vuxen ålder (ca 17–24 år) [1].
Tidig adolescens. Puberteten startar vid ca 10 års ålder hos flickor och något år senare hos pojkar, vilket visar sig genom brösttillväxt och längdspurt hos flickor och testikeltillväxt hos pojkar. I tidig adolescens ses genomsnittsåldern för menarke (ca 13 år) och för att första gången söka upp pornografi på nätet (ca 12 år). Optimism inför framtiden präglar ofta denna tid. Det finns en nyfikenhet på kroppen, men den är också källa till genans, vilket kan påverka upplevelsen av en kroppsundersökning.
Individen identifierar sig som en del av sin familj, umgås med någon eller några vänner i taget och rör sig mellan hemmet, skolan, fritidsaktiviteter och sociala medier. Det finns ett ökat behov av att klara sig själv och stänga dörren om sig. Tidsspannet som överblickas är kort och behovet av vuxenstöd är stort, men den unga förstår och resonerar alltmer abstrakt och kan börja göras delaktig i sin vård på ett nytt sätt.
Mellanadolescens. Under mellanadolescensen utvecklas kroppens könskaraktäristiska drag. Samtidigt sker den maximala identitetsutvecklingen. I sökandet efter sig själv testar den unga olika stilar och sätt att vara. Kamratrelationer blir centrala, och intresset för att undersöka intimitet, sexualitet och relationer är stort. Spänningssökande beteenden kan innebära hälsorisker, till exempel berusning eller att köra utan hjälm.
Individens ansvar och autonomi ökar, och det finns en minskad benägenhet att söka vuxenråd, vilket inte ska tolkas som att vuxna och deras råd är betydelselösa eller inte uppskattade. Tidshorisonten vidgas till veckor, och dygnsrytmen förskjuts [5].
Senadolescens och ung vuxen ålder. I denna fas fortsätter ökning av behåring och ben- och muskelmassa. Tidsuppfattning och abstraktionsförmåga når sent i tonåren en vuxens nivå. Efter att jämnårigas åsikter tidigare värderats högt blir nu vuxna återigen sedda som rådgivare och diskussionspartners. Frågor om livsval och identitet är svåra och ibland betungande när framtiden blir en realitet. I denna ålder är kärleksrelationer mer ömsesidiga, och det är vanligt med tankar om familjebildning.
Unga vuxna är kompetenta, men de behöver uppmärksammas särskilt. De har ofta svag ekonomi, osäker boendesituation och ett skört socialt nätverk på grund av flyttning och splittrad kamratkrets. Det finns också en insikt om vad man »borde« klara av och känna till som vuxen [6]. Det kan göra det svårt att fråga om enkla saker, till exempel hur man hämtar ut recept eller om man själv behöver boka återbesöket.
Hjärnan
En omfattande strukturell förändring pågår åtminstone till 25-årsåldern, vilket har betydelse för inlärning och hälsovanor. Psykosociala faktorer, fysisk aktivitet, sömn och nutrition påverkar hjärnans utveckling, vilket gör det särskilt gynnsamt att uppmuntra och stötta ungas goda vanor [7].
Den strukturella förändringen sker centralt till periferin och occipitalt till frontalt [7], varvid exekutiva och inhiberande områden mognar sist, medan det limbiska systemet är uppreglerat och särskilt känsligt i närvaro av jämnåriga [8]. Ungas avvägningar präglas därför av ökad acceptans för risk och mindre frontal hämning jämfört med vuxnas, särskilt i känsloladdade situationer. En positiv konsekvens av experimenterande beteenden är att dopamin i det limbiska systemet aktiveras, vilket i sin tur bidrar till mognad i frontala regioner [9].
Parallellt med att den grå substansen minskar ökar den vita substansen och därmed nervledningshastigheten. Kopplingarna mellan hjärnans olika områden blir större och starkare [9]. Allt fler studier belyser pubertetshormonernas komplexa betydelse för delar av ungdomshjärnans utveckling.
Hjärnans utveckling, pubertetshormoner och sociala förändringar innebär också att smärta och andra sinnesintryck påverkas [10]. Detta är viktigt att ha i åtanke när unga söker för smärta samt inför ingrepp eller procedurer.
Ungas levnadsvanor, hälsa och sjukdom
Enligt Ungdomsbarometern anger ungdomar ett stort fokus på hälsa, vänner och familj och ett betydande intresse för klimatfrågor. Ungas tobaks- och alkoholkonsumtion har minskat över tid, vilket är särskilt glädjande eftersom hälsoskadliga beteenden sällan debuterar efter ungdomsåren [11]. Den psykiska ohälsan ökar dock bland unga i hela världen [2, 12] och i Sverige [13]. Förekomsten av psykiatriska tillstånd och söktrycket till barn- och ungdomspsykiatrin ökar [14]. När det gäller den fysiska hälsan är den förhållandevis god. Ändå uppskattas ca 20 procent eller fler av alla barn och unga i Sverige leva med en långvarig sjukdom.
När en ung person blir sjuk, eller när barnet med långvarig sjukdom går in i adolescensen, kan tillståndet påverka den biopsykosociala utvecklingsprocessen [1, 4]. Unga vuxna patienter kan vara både mer och mindre mogna än förväntat när de går över till vuxensjukvård. Bland unga med långvarig sjukdom är dessutom förekomsten av neuropsykiatriska problem och psykisk ohälsa större än bland friska [15]. Riskbeteenden är vanligare, och de unga omges av färre skyddsfaktorer än friska jämnåriga [15].
Utöver tillväxt och hormonella omställningar är psykosociala faktorer väsentliga för sjukdomsförlopp och behandling, inte minst stöd och krav från familj, kamrater och skola. Hjärnans intensiva utveckling under ungdomsåren leder också till nya sätt att prioritera. Vårdnadshavare utgör ofta den unga personens viktigaste stöd i egenvården och kan behöva sjukvårdens hjälp med såväl att släppa på ansvar som att ge bättre stöd till sin ungdom, även efter 18 års ålder. Experimenterande och hälsoskadliga beteenden kan ge risk för sjukdomsförsämring och rentav död. Det är därför av största vikt att stärka omgivande skyddsfaktorer bland unga med långvariga sjukdomar [15]. Psykosocialt stöd som komplement till vård för långvariga sjukdomar efterfrågas av ungas patientorganisationer och skulle sannolikt förbättra hälsoutfall och livskvalitet.
Ungdomsvänlig vård
Konceptet »ungdomsvänlig vård« etablerades internationellt för drygt 20 år sedan och omfattar kunskap om ungas utveckling och deras särskilda behov, utmaningar och förutsättningar [2, 3]. Vården ska vara tillgänglig, kompetent, ändamålsenlig, behovsanpassad, icke-diskriminerande, tillgodose juridiska rättigheter, ske i samverkan med relevanta aktörer och utvärderas genom datainsamling och analys. Ungas hälsolitteracitet och delaktighet är avgörande. Sedan 2023 råder konsensus om att kunskap om unga ska införlivas i alla ST-målbeskrivningar inom EU för att tillgodose ungdomars och unga vuxnas rätt till kompetent vård, bemötande och behandling.
Utöver medicinsk kompetens kräver ungdomsvänlig vård att personal har kunskap om ungdomars utveckling och ungdomsanpassad kommunikation [16] (Fakta 1). Ett personcentrerat bemötande och att fokusera på personens styrkor och det som fungerar snarare än på problem ingår, liksom ökande inslag av enskilda samtal med patienten. När den unga personen upplever tillvaron och vård eller behandling som meningsfull, hanterbar och begriplig blir både följsamhet och hälsa bättre. I WHO:s riktlinjer belyses också betydelsen av stöd från samhället och samverkan mellan olika instanser och involverade unga [17].
I dag har vårdnadshavare tillgång till journal via 1177.se till dess att ungdomen fyller 13 år, och från 16 års ålder har den unga själv tillgång till journalen. Möjlighet finns för vårdgivaren att anpassa åtkomsten utanför dessa regler. Arbete gällande förändring av åldersgränser och åtkomst pågår.
För att säkerställa effektiva vårdkedjor behövs goda fysiska och digitala kommunikationsvägar. Kommunicerande dokumentations- och journalsystem kan vara grunden i det sistnämnda. Systemen bör omfatta uppgifter och indikatorer som kan användas för systematisk uppföljning av ungdomars hälsa och av hälso- och sjukvården [2].
Tystnadsplikt och egentid
Unga patienter behöver få information om tystnadsplikten och dess begränsningar. Det inger förtroende och öppnar för samtal om känsliga frågor [18]. Tystnadsplikt kan även råda gentemot vårdnadshavare, och ungdomar har rätt till samtal på egen hand. Information om ungas rättigheter bör finnas överallt där unga personer söker vård, till exempel i form av väntrumsanslag och/eller information till den enskilda. Det är lämpligt att som rutin informera om tystnadsplikten inklusive dess begränsningar och ha enskilt möte med den unga, åtminstone under en del av besöket, med start i tidig adolescens [19].
Tillsammans underlättar dessa åtgärder övergång från barn- till vuxensjukvård och skapar tilltro till vården och den egna förmågan [19]. Samtidigt stärks föräldrarna, som kan behöva stöd i att lämna över ansvar för vård och behandling till patienten.
Genom ungdomsvänlig vård kan hälsa på individ- och gruppnivå förbättras, med effekt även på framtida hälsa. Studier visar dessutom att personalnöjdheten ökar när vårdgivare får utbildning inom ungdomsmedicin [20]. Med kunskap, konkreta verktyg för kommunikation och ungdomsvänliga arbetssätt kan vårdkvaliteten förbättras inom både barn- och vuxensjukvård.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Tips inför möten med unga i vården
- Träffa patienten enskilt och med anhörig. Att ha enskilt samtal är nödvändigt och ska därför göras rutinmässigt på läkarens initiativ (och utan att den unga indirekt skickar ut föräldern genom att svara ja på frågan om föräldern ska gå ut).
- Visa med ord och kroppspråk att patienten är huvudpersonen i mötet.
- Informera om tystnadsplikten.
- Var lyhörd och visa genuint intresse för det du får höra.
- Använd HEEADSSS (Fakta 2). Ställ öppna frågor inom dessa områden. I svaren på frågorna finns information som påverkar hälsa, vård och behandling. Återkoppla gärna de styrkor och psykosociala resurser som framkommer i samtalet.
- Var beredd på att oväntade ämnen, till exempel hur det är hemma, kan vara mer känsliga än till exempel substansbruk eller våld för individen du pratar med.
- Ha en icke-dömande attityd och visa uppskattning för den ungas ansträngningar och framsteg.
- Kommunicera och förklara individanpassat – stäm av med patienten för att hamna på rätt nivå.
- Ge tips om relevanta webbplatser (Fakta 3).
- Gör kroppsundersökning med respekt för integriteten. Förklara vad du gör eller letar efter och vad du noterar (till exempel att det ser normalt ut).
- Låt patienten sammanfatta vad ni kommit fram till.
Fakta 2. Psykosocial anamnes enligt HEEADSSS. Baserad på [16].
H (Home): Hemmamiljö och familjerelationer
E (Education/Employment): Utbildning och arbete, inklusive trivsel, miljö, ekonomi
E (Eating): Kost, ätande och kroppsuppfattning
A (Activities): Fritidsintressen, vänner, fysisk aktivitet
D (Drugs): Hälsoskadliga substanser, till exempel tobak, alkohol, narkotika, lustgas och dopning
S (Sex): Sexualitet och intima relationer
S (Safety): Säkerhet, våld och riskbeteenden i fysiska miljön och på nätet
S (Suicide): Allmänt mående, nedstämdhet och ångest, självskada, suicidtankar
Fakta 3. Tips om webbplatser
För ungdomar: UMO.se, Mediprep.se, 1177.se eller relevanta patientföreningars sidor.
För professionen: Ungdomsbarometern.se, CAN.se, https://sffu.barnlakarforeningen.se/