Patienter med långvariga så kallade funktionella kroppsliga symtom är vanliga i vården och kräver stora vårdresurser, men upplever sig sällan helt förstådda eller hjälpta av vårdens insatser.
Psykodynamisk känslofokuserad korttidsterapi har nyligen utvärderats i flera metaanalyser med god effekt och skulle kunna komplettera vårdutbudet för dessa patienter.
I psykodynamisk terapi för patienter med funktionella somatiska symtom tar man fasta på att bearbeta stressfyllda eller traumatiska livshändelser, med särskilt fokus på att närma sig svåra och laddade känslor, reglera ångestspänningar och förändra icke gynnsamma försvar (till exempel hög nivå av självkritik).
Anna, 45 år, har varit sjukskriven i över ett år på grund av ryggsmärtor. Hon har genomgått två stora utredningar, vilka ej påvisade någon patologi. Hon har ordinerats sjukgymnastik samt ett stort antal smärtstillande läkemedel, varav endast opioider ger tillfällig lindring. Smärtan har tagit över allt mer av livet, och hon kan nu bara utföra grundläggande hushållssysslor och är alltmer rädd för att bli rullstolsbunden. Hon beskriver sig inte som deprimerad, men har svårt att närmare beskriva hur hon egentligen känner inför sin situation; hon är dock frustrerad över att inte bli bättre. Hon uppger att smärtan tydligt ökade efter att hennes far, som varit alkoholist och haft ett »hett temperament«, nu själv blivit sjuk och behöver hennes hjälp.
Patienter med ihållande kroppsliga symtom utan påvisad patologi är mycket vanliga inom vården. Studier har visat att 30–50 procent av alla besök i primärvården utgörs av patienter med medicinskt oförklarade kroppsliga symtom [1]. Men även inom andra specialistmottagningar återfinns dessa patienter, dit de kommer för till exempel långvarig trötthet, smärta, huvudvärk eller plågsamma men diffusa magbesvär [2]. Trots att dessa patienter oftare gör fler besök inom vården än patienter med verifierbara sjukdomar [3] beskriver de en frustration över hälso- och sjukvårdssystemet, ofta med upplevelser av att bli misstrodda eller missförstådda [4]. Livskvaliteten är påfallande nedsatt [5], och risken för sjukskrivning och arbetslöshet är högre än för patienter med objektivt verifierbara sjukdomar [6]. Medicinsk behandling, såsom kirurgi eller farmakologisk behandling, har i bästa fall en begränsad effekt [7] eller i värsta fall skadlig effekt, då patienter till exempel kan utveckla läkemedelsberoende eller skadas av genomgången kirurgi [8].
Funktionell somatisk symtomstörning
Nomenklaturen för dessa patienter är skiftande. En ledande forskargrupp har föreslaget termen »functional somatic disorder« (FSD), vilken vi kommer använda [9]. Vid FSD framkommer ett långvarigt mönster, typiskt över 3 månader, av ihållande kroppsliga symtom. Dessa kroppsliga symtom kan inte relateras till en medicinsk sjukdom med känd patofysiologi, och patienter har ofta genomgått extensiva utredningar utan att någon strukturell patologi har kunnat påvisas. Därutöver föreligger ofta psykologiska faktorer som kan bidra till uppkomsten eller försämringen av de kroppsliga symtomen.
I forskningen har tre grupper av patienter med FSD beskrivits. Den första gruppen har enskilda kroppsliga symtom i form av till exempel spänningshuvudvärk eller yrsel. Den andra gruppen har ett sammanhängande kluster av kroppsliga symtom, som vid IBS eller fibromyalgi. Den tredje gruppen av patienter kännetecknas av många kroppsliga symtom i olika delar av kroppen och får ofta flera samtidiga diagnoser, till exempel både IBS och fibromyalgi. Viktigt att påpeka är att dessa patienters kroppsliga symtom inte är inbillade utan reella och att personer som simulerar eller medvetet frambringar sina symtom inte hör till denna patientgrupp.
Psykologiska behandlingsinsatser
Det är en utmaning att behandla patienter med FSD. Bland psykologiska behandlingar har kognitiv beteendeterapi (KBT) studerats mest ingående. Forskning visar på små effekter, och vissa av dessa effekter tenderar att försvinna vid uppföljning [10]. En översiktsstudie visade att endast 13 procent av patienter med fibromyalgi får en betydande smärtminskning med KBT [11]. Med tanke på de begränsade effekterna av sedvanlig KBT har forskningen om psykologisk behandling av FSD intensifierats under de senaste åren, och flera nya olika behandlingar har prövats.
Psykodynamisk behandlingsforskning vid FSD
Att förstå och behandla patienter med funktionella somatiska symtom har länge intresserat psykodynamiska teoretiker [12]. Det är dock nyligen som så kallade psykodynamiska korttidsbehandlingar har utvecklats och systematiskt utvärderats. Psykodynamisk korttidsterapi har sin grund i psykoanalytisk terapi men skiljer sig från den ursprungliga metoden på flera sätt, bland annat genom att terapeuten mer aktivt synliggör patientens försvar och visar vägen för patienten att våga närma sig känslomässiga sår. Korttidsterapi varar i regel 10–15 sessioner och övergår inte 40 sessioner. Flera av de psykodynamiska korttidsbehandlingarna har manualer som grund för att vägleda terapeuter i arbetet. I två nya metaanalyser av psykodynamisk korttidsterapi kunde en stor effekt ses när det gäller att minska somatiska symtom hos FSD-patienter jämfört med passiva kontroller, som dessutom höll i sig över tid [13, 14]. I en nyligen genomförd metaanalys visade psykodynamisk korttidsterapi bättre resultat än KBT för minskning av smärtintensitet och depression, både direkt efter avslutad behandling och vid uppföljning [15]. Med över 17 genomförda randomiserade kontrollerade studier kan det vetenskapliga stödet för psykodynamisk terapi vid funktionella tillstånd sägas vara robust. US Department of Health and Human Services listar psykodynamisk korttidsterapi som en evidensbaserad psykologisk metod vid funktionella smärttillstånd.
Bakomliggande faktorer. Orsaken till funktionella symtom är inte fastställd. Ofta framhålls multifaktoriella faktorer som bidragande till symtomutveckling. Psykodynamisk teori tar dock fasta på att stressfyllda livshändelser och psykologiska trauman är viktiga riskfaktorer för symtomutveckling [16, 17]. Såväl tvärsnittsstudier som longitudinella studier har kunnat visa på att tidig förlust av nära anhörig, försummelse under uppväxten, sexuella eller fysiska övergrepp och arbetsplatsmobbning är riskfaktorer för att utveckla FSD [18-21]. Erfarenheter av stark stress, omsorgssvikt och rädsla för våld har en påverkan på fysiologisk reglering i vid bemärkelse , vilket ökar risken för FSD [22]. Exempelvis syns i studier av barns anknytning hur barn med upplevd otrygghet utvecklar en obalans i balansen mellan dopamin och oxytocin, vilket får följdverkningar senare i livet [23].
En vanlig och avgörande konsekvens av att ha genomgått stressfyllda och traumatiska livserfarenheter är att förmågan att förstå egna inre känslor och reaktioner försämras, men också förmågan att reglera känslor såsom rädsla [24]. Svårigheter med känslomässig medvetenhet och förmåga till känsloreglering har observerats som ett ganska vanligt fenomen vid FSD [25]. I Figur 1 åskådliggörs en förenklad psykodynamisk modell för FSD.
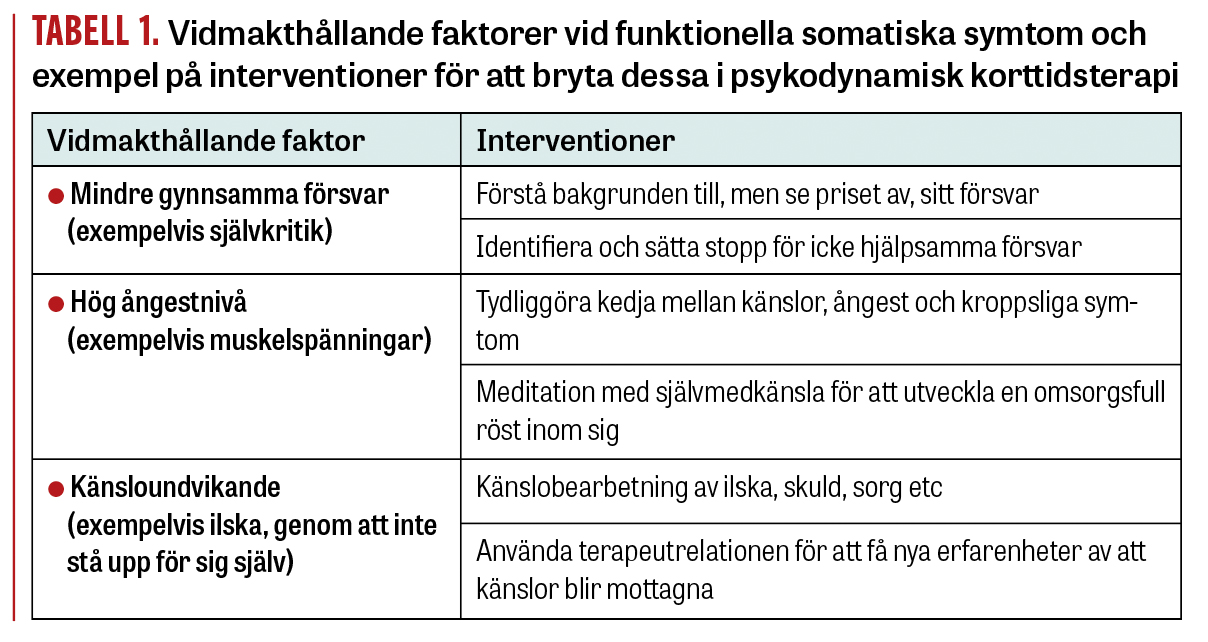
Vidmakthållande faktorer. I psykologisk behandling fokuserar man mindre på riskfaktorer och mer på att adressera vad som kallas vidmakthållande faktorer. Vidmakthållande faktorer är sådana faktorer som anses kunna leda till försämring eller förbättring när väl symtom föreligger. Några avgörande sådana för patienter med funktionella somatiska syndrom beskrivs nedan (och illustreras i Tabell 1):
- Svårigheter att kunna identifiera, benämna och differentiera känslor (ibland benämnt som alexitymi). Alexitymi har inte bara visat sig vanligare vid FSD än hos medicinska kontroller utan också relaterat till ökad smärta och funktionsnedsättning [26]. Alexitymi är associerad med ökad risk för att utveckla opioidberoende om detta förskrivs för FSD-relaterad smärta [27]. Observera att antidepressiv medicin kan riskera att sätta ned förmågan till känslomässig medvetenhet och öka graden av alexitymi [28].
- Undvikande av obehagliga känslor. Att trycka undan sina känslor har i experimentella studier visat sig vara relaterat till högre smärtintensitet [29]. Att bli upptagen med tankar (till exempel katastrofierande orostankar) i stället för känslor ses i psykodynamisk teori som ett maladaptivt försvar [16]. Katastrofiering har visat sig kunna förvärra kroppsliga symtom [30]. Enligt psykodynamisk teori kan ångest visa sig i ett dysreglerat autonomt nervsystem och ge kroppsliga symtom enligt vissa bestämda mönster [17]. Till skillnad från flera sjukdomssymtom som är mer varaktiga varierar kroppsliga symtom vid funktionella tillstånd med känslomässiga stressorer (relationskonflikter etc).
- Kroppsliga symtom kan vara meningsbärande och symboliska, men betydelsen kan vara omedveten. Enligt psykodynamisk teori är kroppsliga reaktioner inte bara symtom utan kan vara omedvetna budskap [31].
I fallexemplet med Anna som har haft medicinskt oförklarad smärta i över ett års tid kan flera bakomliggande och vidmakthållande faktorer noteras. Anna har svårigheter att beskriva vad hon känner inför sin situation, annat än att hon är frustrerad över att inte bli bättre. Hon katastrofierar, har svårt att hantera/reglera sin ångest och har spänningar i kroppen. Hon har erfarenheter av trauma då hon vuxit upp med en alkoholiserad far som ej varit känslomässigt tillgänglig för hennes behov (försummelse).
I psykodynamisk korttidsterapi arbetar man med att identifiera och bryta mindre gynnsamma försvar, och att hjälpa patienten att kunna reglera oro och ångest, men också med känslomässig bearbetning [32]. Man inleder behandlingen med en kartläggning där patient och behandlare tillsammans utforskar samband mellan uppkomsten av fysiska symtom och påfrestningar i livet. Efter kartläggningsfasen arbetar man vid behov med ångestreglering. Det handlar då om att medvetandegöra psykologiska försvar som självkritik, tillagsinställdhet och perfektionism och ersätta dessa med ett medkännande förhållningssätt till sig själv. Att kunna visa omsorg om sig själv, i stället för att kritisera och skuldbelägga sig själv, är en central mekanism i behandlingen. Därefter följer arbete med känslomässig bearbetning. I linje med modern psykodynamisk teori bearbetas livshändelser utifrån en tydlig känslomässig sekvens [24]. Man börjar med att försöka nå uttryck för ilska, går sedan vidare till skuld över ilskan för att slutligen landa i sorg och kärlek i relation till erfarenheter och viktiga personer som gjort en känslomässigt illa.
Avslutning
För en patient som Anna visade sig psykodynamisk korttidsterapi vara till nytta. Det tydliggjordes att hon utvecklat sin ryggsmärta under en tid av stressorer i form av att hennes tidigare alkoholiserade far blev sjuk och behövande. I terapin kunde det klargöras att Anna hade känslor av ilska, skuld och sorg kopplade till sin far men att hon inledningsvis tenderade att intellektualisera och katastofiera när dessa känslor aktiverades. Detta katastrofierande ledde henne in på en rad undvikanden, inte bara av underliggande känslor utan överhuvudtaget av att utmana sin rädsla för smärtan. Anna var inledningsvis i terapin ganska avvaktande och kritisk mot sin terapeut, vilket visade sig vara hur hon förhöll sig till sig själv: hon kritiserade ofta sig själv, till exempel för att inte vara en duglig
dotter, eller skämdes över sin smärta. Över tid kunde Anna utveckla värme och omsorg mot sig själv och kunde också klara av att känna och bearbeta komplexa och dubbla känslor av till exempel ilska och kärlek gentemot sin far. När korttidsterapin avslutades var Anna inte längre heltidssjukskriven utan arbetade åter halvtid. Hennes smärta kunde återkomma, men hon hade perioder av smärtfrihet. Dessutom utvecklade Anna och hennes far en känslomässig kontakt som de aldrig tidigare haft.
Patienter som Anna med funktionella somatiska symtom är mycket vanliga i vården och får inte alltid tillgång till ett adekvat omhändertagande eller behandling. Dessa patienter utgör en stor kostnad i hälso- och sjukvårdssystemet. KBT är en relativt vanlig behandlingsinsats och hjälper många patienter, men inte alla. Psykodynamisk korttidsterapi har utvärderats i flera översiktsstudier, och behandlingen kan ha god effekt. Ett starkt fokus i behandlingen är på känslomässig bearbetning av reaktioner på stressfyllda eller traumatiska livshändelser. I dagsläget erbjuds inte dessa psykodynamiska korttidsterapier i reguljär vård, trots det gedigna forskningsstöd som finns. De skulle med fördel kunna komplettera det behandlingsutbud som redan finns.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.