Det är viktigt att de nya nationella riktlinjerna implementeras.
Osteoporos leder obehandlad ofta till höft- och kotfrakturer med höga kostnader och stort lidande.
Frakturkedja identifierar patienter med nyligen genomgången fraktur i syfte att tidigt sätta in sekundärpreventiva åtgärder.
Man bör helst välja ett parenteralt läkemedelsval för bästa följsamhet.
Skelettanabola alternativ bör övervägas vid mycket hög frakturrisk och ger bäst effekt hos behandlingsnaiva patienter.
Bentäthetsmätning är ett viktigt verktyg för att identifiera patienter med mycket hög risk.
Tyvärr har ingen förbättring av osteoporosvården skett sedan man i Socialstyrelsens riktlinjer redan 2010 konstaterade att sjukdomen var underbehandlad. Nu när pandemin går mot sitt slut uppmanar Svenska osteoporossällskapet (Fakta 1) till krafttag för att förbättra situationen inom osteoporosområdet. Med en ökande andel äldre i befolkningen med hög frakturrisk är detta ytterst angeläget och framhålls i flera nationella riktlinjer som nyligen presenterats:
- Frakturkedja som åtgärd fick högsta prioritet i Socialstyrelsens riktlinjer om osteoporos [1].
- På samma sätt betonade Läkemedelsverket att alla personer över 50 år som drabbas av en fraktur ska utredas samt att benspecifik läkemedelsbehandling alltid ska övervägas [2].
- Sveriges Kommuner och regioner (SKR) utarbetade i sin tur ett personcentrerat och standardiserat vårdförlopp för att säkerställa att frakturpatienter utreds och preventiva åtgärder sätts in [3].
Sällskapet hoppas nu att regionerna lägger kraft och tillsätter medel för att realisera detta vårdförlopp, så att man äntligen åstadkommer en substantiell förbättring av den negligerade osteoporosvården.
Behoven av vägledning och kompetensutveckling inom frakturprevention är stora. Osteoporossällskapet har arbetat fram ett vårdprogram [4] som syftar till att fungera som ett kliniskt kunskapsstöd och komplement till myndigheternas mer övergripande dokument. I denna medicinska kommentar önskar vi lyfta fram några viktiga punkter i detta vårdprogram.
Identifiera patienterna med högst risk
Varannan kvinna och var fjärde man kommer att drabbas av minst en osteoporosrelaterad fraktur i livet efter 50 års ålder. Trots att svenskarna är ett av de folk i världen som drabbas av högst andel osteoporosfraktur, får endast cirka 10 procent av kvinnorna i Stockholm över 50 år sekundärpreventiv läkemedelsbehandling inom ett år efter sin osteoporosfraktur, och endast 3 procent av männen [5]. Det ser likartat ut i övriga landet.
Eftersom underbehandlingen är så stor är dagens preventiva insatser primärt fokuserade på två stora och lättidentifierade högriskgrupper: patienter som råkat ut för en första osteoporosrelaterad fraktur, eftersom dessa har drygt en fördubblad risk att drabbas av en ytterligare fraktur, och patienter som har eller är aktuella för långvarig behandling med perorala glukokortikoider, där riskökningen kommer fort och ökar med ökande dos.
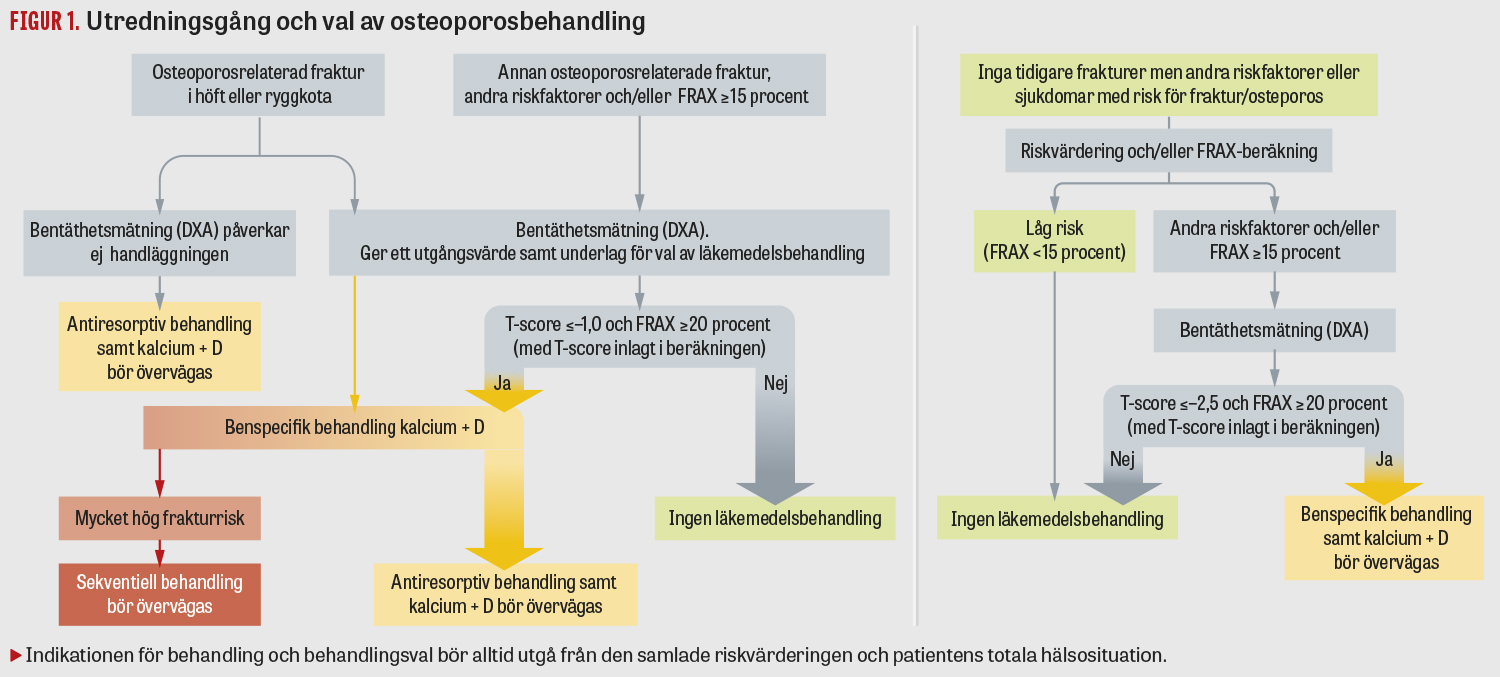
Utredning och riskvärdering måste vara individuell och ta hänsyn till patientens hela riskprofil (Figur 1). Kvantifiering av risk kan man göra till exempel med webbverktyget FRAX (Fracture risk assessment tool) [6], som rekommenderas i cirka 80 olika riktlinjer globalt. FRAX tar hänsyn till en rad kliniska riskfaktorer och bentäthet, men har vissa begränsningar. Därför behöver även andra riskfaktorer, till exempel fallrisk, frakturlokal, tid sedan fraktur, antal tidigare frakturer, kortisondos samt bentäthetsvärde i ländrygg, vägas in för att ge en samlad riskvärdering.
Bentäthetsmätning (DXA) – viktigt verktyg
DXA (dual-energy X-ray absorptiometry)har en viktig funktion att fylla för att värdera frakturrisken hos patienten. Dessutom ger de flesta DXA-maskiner även samtidig information om förekomst av kotkompressioner, vilket påverkar riskbedömningen och valet av läkemedel dramatiskt.
I vissa fall kan det dock vara motiverat att påbörja behandling omgående utan föregående DXA-mätning, exempelvis:
- om behandlingsindikation och läkemedelsval inte påverkas (till exempel hos de allra äldsta med höftfraktur eller biologiskt äldre med hög frakturrisk)
- om patienten inte kommer att kunna genomföra undersökningen
- i väntan på DXA, exempelvis vid insättning av hög dos systemisk kortisonbehandling.
Behandla vid förhöjd frakturrisk
I dag finns effektiva läkemedel för att stärka skelettet. Läkemedelsbehandling bör alltid övervägas till patient med
- nyligen genomgången eller tidigare fraktur i höft eller kota, oavsett bentäthet, om det inte finns kontraindikationer
- annan nyligen eller tidigare genomgången osteoporosrelaterad fraktur och hög frakturrisk (FRAX ≥20 procent för osteoporosfraktur) samt låg bentäthet (T-score ≤–1)
- låg bentäthet (T-score ≤–2,5) och hög frakturrisk (FRAX ≥20 procent för osteoporosfraktur).
- peroral kortisonbehandling (mer än motsvarande 5 mg prednisolon dagligen och förväntad behandlingstid överstigande 3 månader), särskilt vid ålder över 65 år.
De antiresorptiva osteoporosläkemedlen är förstahandsval vid läkemedelsbehandling och kan användas inom primärvård och på sjukhus. Preparatvalet ska vara individualiserat och resultera i det alternativ som är mest lämpligt för patienten baserat på klinisk helhetsbild, genomförbarhet och eventuella kontraindikationer. Hos patienter där man inte kan säkerställa följsamhet till bisfosfonat veckotablett bör man välja ett parenteralt alternativ.
Överväg sekventiell behandling
Sekventiell behandling, det vill säga skelettanabola läkemedel (teriparatid och romosozumab) följt av antiresorptiv behandling, bör övervägas hos patienter med mycket hög frakturrisk och låg benmassa, till exempel patienter med
- en eller flera kliniska kotkompressioner efter lågenergitrauma
- klinisk kotkompression och pågående kortisonbehandling
- en eller flera andra osteoporosfrakturer och mycket hög frakturrisk i kombination med påtagligt låg bentäthet
- uttalat låg bentäthet efter benmetabol specialistutredning.
Skelettanabola läkemedel har i randomiserade studier visats vara mer effektiva än bisfosfonater för patienter med mycket hög frakturrisk som haft en eller flera kotkompressioner. De ger en större ökning i bentäthet och minskar frakturrisken signifikant mer än bisfosfonater [7, 8]. Skelettanabola läkemedel (teriparatid eller romosozumab) bör insättas av specialister inom osteoporosområdet som är väl förtrogna med preparaten. Effekten av de skelettanabola läkemedlen på bentäthet blir bättre om behandlingssekvensen inleds med skelettanabol behandling än om antiresorptiv behandling ges först [9]. Därför är det viktigt att man tidigt identifierar patienter med mycket hög frakturrisk och överväger remiss till specialiserad osteoporosenhet, där skelettanabol behandling initieras. När behandling med skelettanabola preparat avslutats är det viktigt att fortsätta med antiresorptiva läkemedel för att få en fortsatt förbättring av bentätheten och bestående frakturpreventiv effekt.
Sekundärprevention med frakturkedja
Socialstyrelsen, Läkemedelsverket och SKR är överens om att patienter som drabbas av en osteoporosrelaterad fraktur bör genomgå en systematisk riskvärdering, utredning med DXA och vid behov behandling. Frakturkoordinatorerna har en central roll i frakturkedjan för identifiering och riskvärdering av patienter med osteoporosrelaterade frakturer och koordinering av processen. Detta är ett effektivt och kostnadsbesparande sekundärpreventivt arbetssätt som ökar läkemedelsbehandling och minskar risken för ny fraktur [10]. På samma sätt som sekundärprevention efter hjärtinfarkt är en självklarhet, borde sekundärprevention efter fraktur vara en självklarhet.
Sammanfattningsvis bör en strukturerad frakturkedja organiseras vid varje sjukhus som handlägger frakturpatienter.
Potentiella bindningar eller jävsförhållanden: Kristian Axelsson har erhållit arvode från Amgen, Meda/Mylan och Lilly för osteoporosutbildning.
FAKTA 1. Om Osteoporossällskapet
Svenska osteoporossällskapet (svos.se) är ett nationellt samlande expertorgan för olika specialiteter och verkar för att förbättra osteoporosvården med målet att antalet frakturer ska minska i Sverige.
Styrelsen består av Bo Freyschuss (ordförande), Kristian Axelsson, Ingrid Bergström, Sigridur Björnsdottir, Andreas Kindmark, Mattias Lorentzon, Eva Oskarsson, Katrin Rimsby och Märit Wallander.