Validering av en diagnos sker genom gradvis insamling av evidens för att tillståndet har en unik sjukdomsmekanism.
Nya förslag till diagnoser bör betraktas som hypoteser och inte spridas innan evidens för validitet finns.
Vård för ovaliderade diagnoser bör ske inom ramen för forskning.
På 1980-talet spreds i Sverige något som kallades för »oral galvanism« eller »kvicksilverförgiftning«. Symtomen kunde komma från de mest skilda organsystem, men de tillskrevs tandlagningar med amalgam. Experter engagerades både för och emot förekomsten av denna nya sjukdom, och patientföreningar krävde insatser. Listor spreds på symtom som man kunde få av den nya sjukdomen [1].
Många människor upplevde sig äntligen ha fått en biomedicinsk förklaring till besvär som dittills varit oförklarade. Andra fann nu en ny förklaring till sjukdomstillstånd som de tidigare haft. Inte minst psykiatriska patienter kunde se en chans till att bli botade från tillstånd som tidigare ansetts vara mer eller mindre kroniska.
I dag är det få som söker för besvär som de anser vara orsakade av amalgam. Nu, drygt 40 år senare, saknas fortfarande belägg för att de besvär patienterna upplevde var relaterade till amalgam [2]. Den svenska amalgamsjukan är bara ett av otaliga exempel på diagnoser som under en period spridits och blivit relativt vanliga för att sedan försvinna [3].
När en ny diagnoskategori föreslås och ges ett namn så har det en skapandekraft i sig självt, vilket är en av bakgrunderna till amalgamsjukan och andra liknande »epidemier« [4-7]. Att namnge något ger ett starkt intryck av att detta något verkligen existerar. En sådan process kallas för reifikation, vilket innebär att existensen av det nya sjukdomstillstånd som diagnosen ger namn åt ses som mer bevisad än vad som verkligen är fallet [4, 8]. När en diagnosbeteckning väl etablerats tenderar den att snabbt dra till sig bärare med just de relevanta symtomen.
Idéhistorikern Karin Johannisson har beskrivit hur en diagnosbeteckning som uppfattas vara en sjukdom uppkommer, namnges och sprids i samspel med kulturen (normer, föreställningar, hotbilder) samt hur den hämtar de flesta av sina symtom ur en gemensam repertoar eller symtompool för att sedan försvinna när tillståndet inte längre betraktas som sjukdom eller för att symtombilden slukas av andra och nyare diagnoser [9].
Det finns betydande risker med reifikation av diagnoser. Den nya förklaringen kan leda till att patienter med kända och behandlingsbara sjukdomar i stället får den nya diagnosen, vilket kan försena eller förhindra adekvat utredning och behandling. Ett bidrag till reifikationsproblemet är när myndigheter inför nya diagnosbeteckningar i de officiella klassifikationsmanualerna innan diagnoserna har tillräcklig validitet.
En förhastad uppfattning att sjukdomstillståndet »finns« kan hindra andra och mer konstruktiva förklaringar samt bidra till att samhället spenderar stora resurser på vård innan det finns belägg för vare sig diagnosens validitet eller evidensbaserade behandlingsmetoder.
Hur ska då läkar- och forskarkåren förhålla sig till förslag om nya diagnoser? När ska en ny diagnosbeteckning ses som tillräckligt underbyggd för att sjukvården ska engageras i dess utredning och behandling? En lösning kan vara att se etablerandet av en ny diagnos som en process – en valideringsprocess. Validitet innebär i detta sammanhang att diagnosen verkligen motsvarar en självständig sjukdomskategori, skild från andra sjukdomar och från normalitet (begreppet kommer från latinets »validus«, som betyder stark).
En helt valid diagnos karaktäriseras av en fastställd orsak (etiologi) och/eller sjukdomsmekanism (patologi), en idé som i västerländsk medicin tillskrivs den engelske läkaren Thomas Sydenham (1624–1689). Helst bör man också ha ett specifikt test som kan säkra tillförlitligheten i fastställandet av diagnosen (reliabilitet).
Vägen till att fastställa en valid diagnos kan te sig enkel: undersök människor som uppvisar vissa symtom eller en funktionsnedsättning, hitta orsaken och vips så har vi en valid diagnos. I verkligheten sker dock etableringen av en valid diagnos sällan på detta sätt. Den börjar oftast med att någon tycker sig se ett samband mellan olika symtom eller med något yttre förhållande och föreslår en diagnosbeteckning för tillståndet, trots att det ännu saknas belägg för att sambanden verkligen är systematiska och i den meningen »sanna«. Vi kan kalla ett sådant förslag till diagnos för en hypotes. Redan innan man känner till den specifika orsaken till tillståndet kan det gå att finna indirekta belägg för att en viss diagnosbeteckning har validitet [10]. Fyra sådana exempel är
- att den föreslagna diagnosen har symtom eller ett förlopp som skiljer sig från andra tillstånd [4],
- att en specifik sjukdomsyttring är ärftlig, det vill säga att den förs vidare i släkter,
- att det föreslagna tillståndet svarar på en behandling som inte andra tillstånd svarar på,
- att det finns biologiska markörer som är vanligare vid den föreslagna diagnosen än vid andra (men inte specifika i detta initiala skede).
Det sista steget för en stark valid är att påvisa en specifik sjukdomsmekanism. Ett exempel på att validering är en process är covid-19. Det började med fall av oklar lungsjukdom i Kina i slutet av 2019. Hypotesen att detta var en sjukdom väcktes, och smittämnet kunde genetiskt karaktäriseras redan i början av 2020, vilket gav möjlighet till att skapa PCR-testning, alltså ett specifikt och reliabelt test för att påvisa diagnosen som också bidrar till att denna i dag får anses ha en väletablerad validitet.
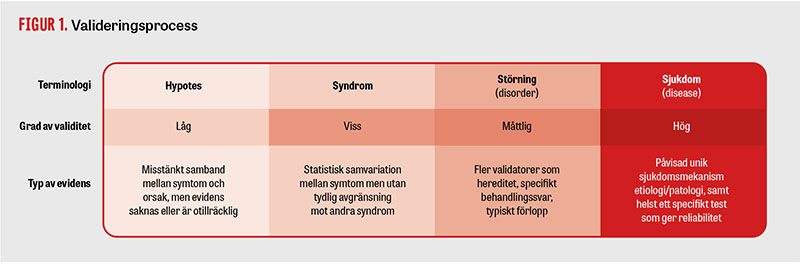
Oftast tar vägen från hypotes till en valid diagnos mycket längre tid. I amerikansk psykiatrisk nomenklatur har man låtit graden av validitet motsvaras av olika beteckningar: »syndrome«, som motsvarar en rent statistiskt ökad samvariation mellan vissa symtom, »disorder« då det också finns ytterligare indirekta belägg för validitet och »disease« när det finns en fastställd sjukdomsmekanism (Figur 1).
Den amerikanska psykiatriska diagnosmanualen DSM använder begreppet »disorders« (störningar) och inte »diseases« (sjukdomar) för psykiatriska tillstånd.
Utmattningssyndrom är ett exempel på en diagnos som på kort tid blivit mycket spridd. Den infördes först 2005 i det svenska ICD-systemet, och det är fortfarande bara Sverige som har den i sin ICD-version. I dag är det Sveriges enskilt vanligaste sjukskrivningsdiagnos – vanligare än samtliga cancersjukdomar tillsammans [11]. Att diagnosen fått ett sådant stort genomslag på kort tid talar för att den ses som meningsfull av både patienter och kliniker. Men redan i den rapport som utgavs av Socialstyrelsen 2003, och som innehöll de diagnoskriterier som ofta används för tillståndet, fastslog skaparna av diagnosen att validiteten var okänd. Trots den forskning som gjorts sedan dess har man inte kunnat etablera några säkra specifika test för tillståndet, och gränsdragningen mot andra tillstånd är svår [11].
Eftersom det tyvärr saknas en behandling med hög evidensgrad uppstår frågan om det snarare skulle vara bättre för patienten att inte alls bli kategoriserad som sjuk, alternativt att få någon närliggande diagnos med andra behandlingsmöjligheter [12].
Hur ska man då göra med patienter som söker för besvär som inte kan tillskrivas någon validerad diagnos? Det görs försök, bland annat i Danmark, att bättre förstå och behandla »medicinskt oförklarade symtom« utan att bidra till reifikationsprocessen. En forskargrupp i Århus har föreslagit paraplybeteckningen »bodily distress syndrome« för att visa på att det är mer som är gemensamt än som skiljer sig åt när det saknas en specifik medicinsk förklaring [13], vilket givit underlag för utveckling av nya och för tillstånden gemensamma behandlingsformer [14, 15].
För att undvika de återkommande problemen med att nya och obelagda sjukdomsbegrepp lanseras, sprids och etableras för att sedan försvinna har vi fyra förslag:
- Att utbildning i fråga om sjukdomars validitet och risken för reifikation med dess nackdelar ges prioritet i utbildning av all vårdpersonal och av journalister.
- Att myndigheter inte inför ovaliderade diagnosbegrepp i klassifikationssystemen.
- Att vårdgivare bara startar vård för ovaliderade diagnoser som led i en vetenskaplig utvärdering.
- Att sjukvården ska kunna erbjuda transdiagnostisk behandling för besvär som till exempel svår trötthet, för att minska risken att patienter hamnar mellan diagnostiska stolar.
Potentiella bindningar eller jävsförhållanden: Mats Adler har föreläst för Jansen-Cilag och driver företaget Psykiatriutveckling Sverige AB.