Invasiva GAS-infektioner har ökat kraftigt.
Folkhälsomyndigheten rekommenderar att fler fall av symtomatisk GAS-tonsillit identifieras och behandlas med pcV.
Antibiotika minskar snabbt smittsamheten, vilket kan minska antalet fall av invasiva GAS-infektioner.
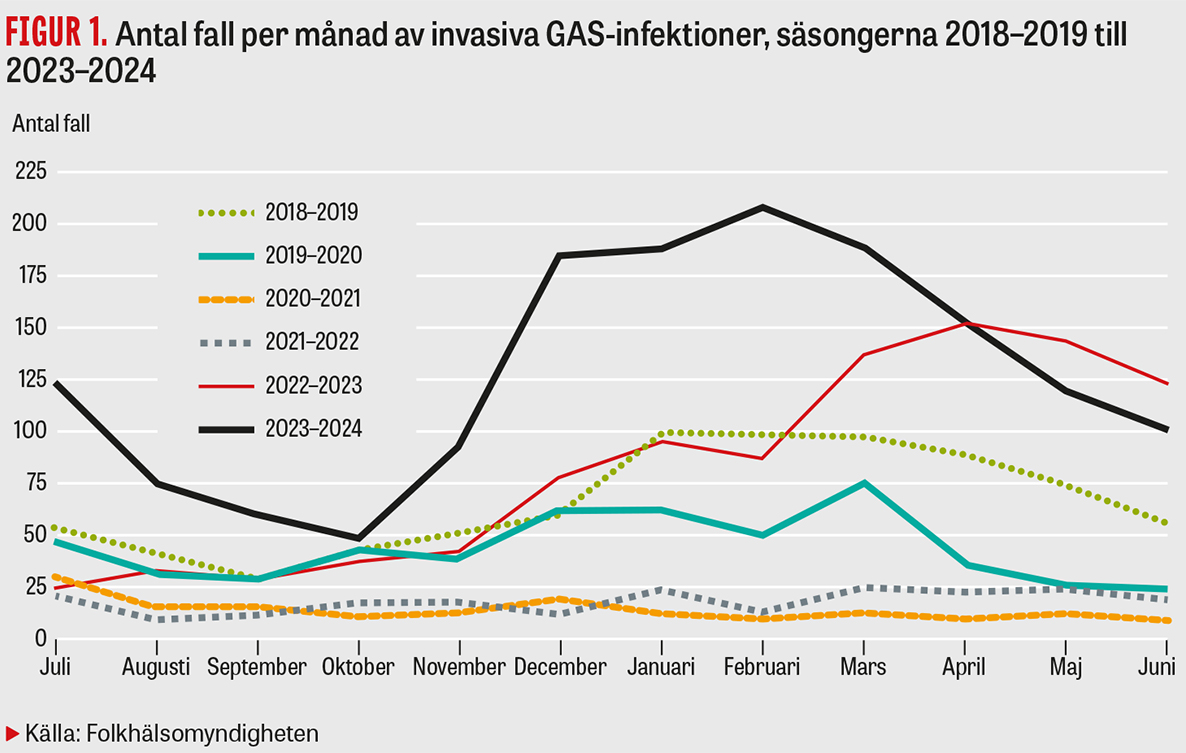
Under 2023 och 2024 har vi haft en markant ökning av antalet fall av invasiva infektioner med grupp A-streptokocker (GAS) i Sverige. Antalet fall brukar sjunka under sommarmånaderna, och nu verkar också epidemikurvan minska från en toppnivå i februari månad, men den ligger fortfarande på en förhållandevis hög nivå. Invasiv GAS-infektion är en mycket allvarlig sjukdom med ofta snabbt förlopp och hög dödlighet. Både hög och låg ålder är riskfaktorer för sjukdom [1], vilket syns i rapporteringen med högst incidens bland äldre >70 och barn <10 år, men den kan drabba alla åldrar och även tidigare helt friska individer. Under 2023 rapporterades i Sverige 810 fall av invasiva GAS-infektioner, och fram till och med juni i år har 960 fall rapporterats (Figur 1) [2]. En liknande situation med hög förekomst har setts i andra europeiska länder, inklusive Frankrike, Nederländerna och Storbritannien [3]. Det troligaste är att detta är en postpandemisk effekt av att smittspridningen ökade när kontaktmönster i samhället normaliserades, i kombination med en minskad immunitet i befolkningen till följd av lägre exponering för grupp A-streptokocker under pandemin.
Det finns cirka 250 beskrivna emm-genotyper av GAS, och emm1 är mer benägen att orsaka invasiv sjukdom [4]. I en nyligen publicerad studie från Storbritannien har man helgenomsekvenserat invasiva isolat av GAS under den senaste ökningen av fall. Bland annat visar resultaten att det är samma emm1-typ som dominerar bland fallen och att den sprids via luftvägar snarare än via hudkontakt, möjligen beroende på att den dominerande stammen, som benämns M1UK, uttrycker ett särskilt superantigen som möjliggör halsinfektion [5]. I Sverige dominerar också emm1 bland de fall som typats 2023 [6].
En uppdatering av behandlingsrekommendationerna för faryngotonsillit publicerades på Läkemedelsverkets webbplats i slutet av augusti [7]. En central del i rekommendationen handlar om vilka patienter som ska provtas för GAS och bygger på Centorkriterierna (Fakta 1), som publicerades för första gången för 43 år sedan och utgår från ett material på 286 vuxna patienter som sökte med ont i halsen under en 2-månadersperiod på en amerikansk akutmottagning [8]. Syftet med studien var aldrig att undersöka vilka som har nytta av antibiotika; i stället ville man få fram några enkla regler som kunde predicera en positiv svalgodling för GAS. I deras logistiska regressionsmodell visade det sig att tonsillbeläggning, svullna lymfkörtlar på halsen, frånvaro av hosta och en historia av feber var de variabler som bäst predicerade en positiv odling. I riktlinjer brukar man ge var och en av variablerna 1 poäng, och i Sverige rekommenderas snabbtest för GAS hos en patient med ≥3 poäng. I senare arbeten har Centorkriterierna validerats på betydligt större patientmaterial, där 21 procent av personer över 15 år med 2 kriterier testade positivt, jämfört med 38 procent med 3 och 57 procent med 4 uppfyllda kriterier [9].
Folkhälsomyndigheten publicerade den 17 juni i samråd med Läkemedelsverket kompletterande rekommendationer som innebär att fler, företrädesvis vuxna, personer med misstänkt GAS-tonsillit kan komma att provtas med snabbtest för GAS och erhålla penicillin V (pcV) mot streptokocker [10]. Man kan alltid diskutera tidpunkten då sådana här ändringar införs, och det är på sin plats att vara självkritisk och fråga sig om denna ändring borde ha kommit tidigare.
Grunden i Folkhälsomyndighetens nya kompletterande rekommendationer är att symtomatisk GAS-tonsillit bör behandlas med pcV. Eftersom Centorkriterierna har legat till grund för vilka personer med halsfluss som provtas för GAS, har de indirekt fungerat som indikation för behandling. Den viktigaste skillnaden jämfört med tidigare rekommendationer är att Centorkriterierna inte längre ska användas som behandlingsindikation, utan endast som ett hjälpmedel för att identifiera patienter med hög sannolikhet för faryngotonsillit orsakad av GAS. Användningen av Centorkriterierna för provtagning är ett sätt att öka sannolikheten före test (pre-test probability) för att finna GAS. Sannolikheten ökar också om det finns epidemiologiska uppgifter om GAS-infektion i den nära omgivningen, vilket stärker indikationen för snabbtest [11]. I en norsk studie som genomfördes under 2 år inom primärvården fann man att när en person i ett hushåll hade GAS-tonsillit spred sig infektionen i 27 procent av fallen vidare till en eller flera andra familjemedlemmar [12]. Centorkriterierna är inte validerade för att bestämma sjukdomens svårighetsgrad eller vilken nytta en enskild patient har av behandling. Exempelvis visade en av de senare publicerade placebokontrollerade behandlingsstudierna att patienter med GAS-orsakad tonsillit hade jämförbar behandlingseffekt av pcV oavsett om de hade 4 eller färre Centorpoäng [13]. Alla kliniska prediktionsmodeller är framtagna på populationsnivå och har begränsningar i den individuella patientsituationen. Centorkriterierna bygger på statusundersökning, och överensstämmelsen mellan olika läkares bedömning av antal uppfyllda kriterier kan variera.
Centorkriterierna kan alltså användas som ett hjälpmedel för att identifiera patienter med hög sannolikhet för infektion orsakad av GAS, men kan aldrig ersätta en individuell klinisk bedömning. Det kan vara motiverat att testa patienter som återkommer försämrade efter ett tidigare besök, har komplicerande samsjuklighet eller behöver sjukhusvård. Likaså kan provtagning för GAS vid misstänkt faryngotonsillit hos vuxna utan samtidiga förkylningssymtom vara aktuell om sjukhistorien och statusfynd motiverar det, även om färre än 3 kriterier är uppfyllda. Det förekommer till exempel att individer med GAS-tonsillit saknar beläggningar på tonsillerna och endast har ilsken rodnad och svullnad av tonsiller och uvula [14]. Det är alltså inte ovanligt att en person med färre än 3 poäng i Centorkriterierna ändå har en GAS-tonsillit, trots att 3 poäng är gränsen för provtagning med snabbtest i Läkemedelsverkets rekommendationer.
Det är viktigt att beakta den potentiella effekten av Folkhälsomyndighetens kompletterande rekommendation på belastningen på primärvården. Vår rekommendation gäller i första hand patienter som söker vård. Det är oklart om fler kommer att söka primärvård för provtagning med de nya än med de tidigare rekommendationerna. Skulle man testa alla med 2–4 i stället för 3–4 Centorpoäng, skulle andelen som testas ungefär fördubblas (från 26 procent till 59 procent), liksom andelen som får antibiotika (från 11 procent till 18 procent) [15]. Det krävs dock undersökning för att bedöma lymfkörtelförstoring och tonsillbeläggning, vilket innebär att patienter redan nu behöver besöka primärvården för att utvärdera Centorkriterierna. Dessutom är många av dem med färre än 3 Centorkriterier inte aktuella för provtagning och behöver inte uppsöka primärvården heller med de kompletterande rekommendationerna, till exempel de med förkylningssymtom. Därför kan inte resultaten i ovan nämnda studie användas för att bedöma eventuella skillnader i belastningen på vården. Vår liberalare rekommendation för testning syftar till att identifiera fler fall av symtomatisk streptokocktonsillit för att fler patienter med symtomatisk GAS-tonsillit ska erbjudas behandling med pcV. Syftet är huvudsakligen att minska smittspridning i den nära omgivningen och därmed även potentiellt förhindra fall av invasiva GAS-infektioner. I rekommendationer för testning och behandling av faryngotonsillit tas minskad smittspridning sällan upp som ett motiv för behandling [16]. Eftersom ett av Folkhälsomyndighetens uppdrag är att ta de initiativ som krävs för att upprätthålla ett effektivt smittskydd, och det är väl underbyggt att GAS-infektion i omgivningen är en riskfaktor för att insjukna i invasiv GAS-infektion [17-19], har myndigheten beslutat att utfärda denna tilläggsrekommendation. Personer med symtomgivade streptokocktonsillit är mer smittsamma än de som är asymtomatiska bärare av streptokocker i svalget [20, 21]. Asymtomatiskt bärarskap ska generellt inte behandlas med antibiotika.
All användning av antibiotika selekterar för resistens och påverkar mikrobiomet [22], men dessa problem är betydligt mindre med pcV än med antibiotika med bredare spektrum [23, 24]. Flera vanliga luftvägsvirus orsakar tonsillit och ska naturligtvis inte behandlas med antibiotika. Ett negativt snabbtest utesluter med tillräcklig noggrannhet GAS som agens hos vuxna, och antibiotika rekommenderas inte i denna situation [25].
Sammanfattningsvis bör symtomatisk GAS-tonsillit behandlas med pcV. Detta är särskilt viktigt i en epidemiologisk situation med hög förekomst av invasiv GAS-infektion, som är en mycket allvarlig sjukdom med ofta snabbt förlopp och hög dödlighet. Även om evidensen är begränsad, finns det teoretiska skäl att förvänta sig att behandling av fler fall av streptokocktonsillit kan minska smittspridningen och i förlängningen antalet fall av invasiva GAS-infektioner.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Centorkriterierna
- Feber ≥38,5 grader
- Ömmande och svullna lymfkörtlar i käkvinklarna
- Beläggningar på tonsillerna (hos barn 3-6 år räcker rodnade och svullna tonsiller för poäng)
- Frånvaro av hosta