De flesta är ense om att
- Mortons metatarsalgi, hallux valgus och hallux rigidus i första hand bör behandlas icke-operativt
- Mortons metatarsalgi och hallux valgus diagnostiseras genom anamnes och klinisk undersökning
- smärttillstånd och felställning i foten förekommer sällan som enskilda diagnoser.
Åsikterna går isär vad gäller
- val av operationsteknik vid Mortons metatarsalgi, hallux valgus och hallux rigidus.
Fotsmärta är en vanlig sökorsak i primärvården, med en uppskattad prevalens på 24 procent i den vuxna populationen [1, 2]. Kvinnor drabbas i större utsträckning, och val av sko utgör en viktig bidragande faktor. Det har föreslagits att långvarig fotsmärta ökar risken för balanssvårigheter och fall, det sistnämnda särskilt framträdande i den äldre befolkningen. Inte sällan härleds smärtan till tår och framfot med inverkan på den dagliga livskvaliteten [2]. Behandlingen är i regel icke-operativ, åtminstone till en början, och innefattar korrigering av skor med inlägg, ortoser, perorala smärtstillande läkemedel och kortisoninjektioner. I denna ABC-artikel kommer de rekommenderade handläggningsalternativen för några vanliga ortopediska sjukdomstillstånd i foten att beskrivas.
Mortons Metatarsalgi
Epidemiologi
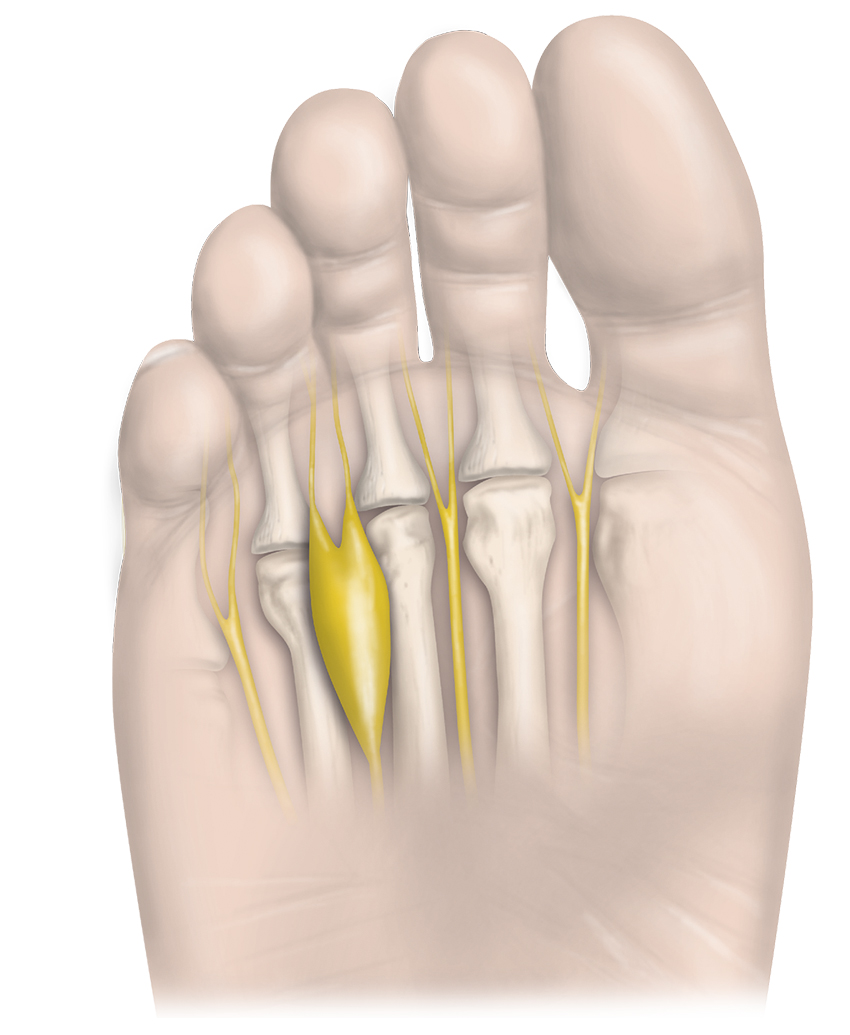
Mortons metatarsalgi är det vanligaste neuromet i foten med uppskattad incidens på 16 respektive 29 per 100 000 personer hos män och kvinnor [3]. Prevalensen är okänd, men förstoring av interdigitalnerven hos asymtomatiska patienter är vanlig [4]. Tillståndet noteras således oftare hos medelålders; bilateralt engagemang är mer sällsynt [5].
Etiologi och patogenes
Mortons metatarsalgi är en degenerativ neuropati till följd av långvarig kompression och irritation av interdigitalnerven, som komprimeras mot de distala ändarna av metatarsalligamenten i samband med dorsalflexion av tårna [6, 7]. Den vanligaste lokalen innefattar oftast interdigitalnerven mellan tredje och fjärde metatarsalbenen då detta utrymme är trångt, men även nerverna mellan de övriga metatarsalbenen kan drabbas, vilket dock är mindre vanligt [7]. Fyra vedertagna patogenetiska teorier är repetitiv stress av framfoten (som vid fotboll, löpning och balett), inflammation av intermetatarsalbursan, kompression av det djupa transversala intermetatarsalligamentetet och ischemi av vasa nervorum [5, 8, 9].
Symtom
Patienten beskriver oftast brännande, stickande smärta under främre trampdynan med utstrålning i tårna. Även känslan av att gå på småsten kan uppges. Smärtlokalisationen beror på vilken interdigitalnerv som är påverkad, och inte sällan noteras ökad smärtintensitet i samband med aktivitet eller kompression, till exempel vid användning av åtsittande skor. Vid mer uttalad nervpåverkan förekommer parestesier och nedsatt sensibilitet i påverkade tår [9, 10].
Diagnos
Följande moment bör ingå i undersökningen:
- Inspektera foten i stående position och notera eventuella felställningar. Observera om det finns tecken på inflammation.
- Mulders tecken: undersökaren komprimerar över framfoten från sida till sida. Positivt fynd noteras vid hörbart klickande ljud, men framför allt intensiv utstrålande smärta på plantarsidan av foten med eventuell parestesi i drabbade tår.
- Lokal injektion med 1–2 milliliter lokalanestetikum i det misstänkta intermetatarsala spatiet ger symtomlindring [6, 11].
- Vid tveksam diagnos kan ultraljud eller magnetisk resonanstomografi vara av värde, särskilt för att utesluta andra sjukdomar [12]. Det ska dock noteras att de bilddiagnostiska fynden sällan korrelerar med symtomen [4, 13].
Differentialdiagnos
Uteslut differentialdiagnoser som intermetatarsalbursit, stressfraktur och artros i metatarsofalangeal (MTP)-led. Nervrotspåverkan eller perifer neuropati som till exempel tarsaltunnelsyndrom alternativt som följd av metabol sjukdom bör uteslutas [10, 12].
Behandling
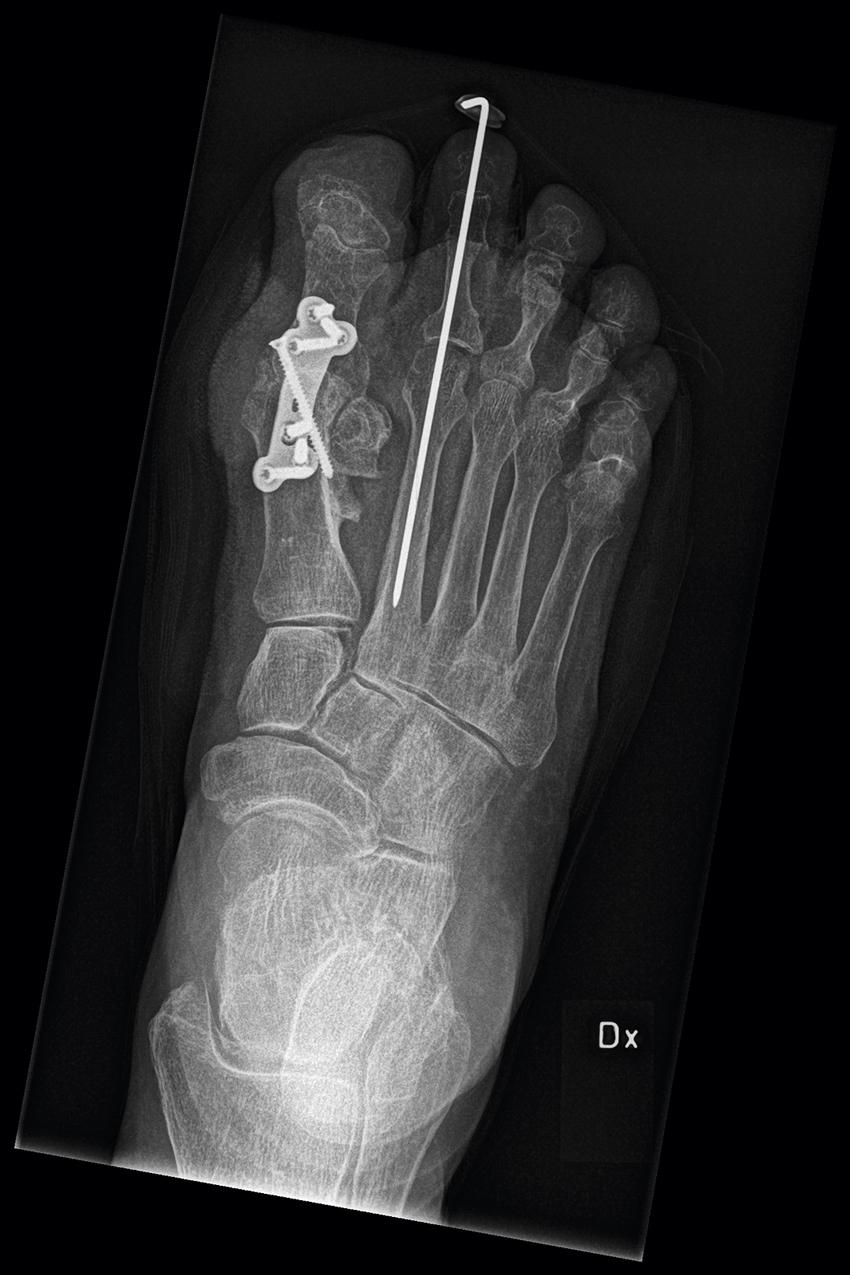
Information om att undvika trånga skor är viktig [5]. Initial behandling innefattar avlastning med en främre pelott samt eventuellt kortisoninjektion och antiflogistika [14]. Upprepade kortisoninjektioner bör undvikas på grund av risk för lokal hudmissfärgning samt hypotrofi av fettsulan [6]. Remiss till ortopedspecialist är befogad vid sviktande icke-operativ behandling och svåra besvär, huvudsakligen vid långvarig smärta. Operativ åtgärd innefattar neurektomi (delning) eller neurolys (friläggning) av den aktuella interdigitalnerven [8, 10].
Prognos
Efter icke-operativ behandling, såsom kortisoninjektion, upplever drygt 30 procent av patienterna smärtlindring i upp till 3 månader [6]. Operativa åtgärder har visats reducera smärtan hos nästan 80 procent av alla patienter som genomgår ett kirurgiskt ingrepp, oavsett operationsteknik. Efter operativt ingrepp kan sensoriskt bortfall noteras, vilket dock sällan besvärar patienten [15].
Sjukskrivning
Sjukskrivning i upp till 2–3 veckor kan vara aktuell efter operativ behandling [16].
Hallux Valgus
Epidemiologi
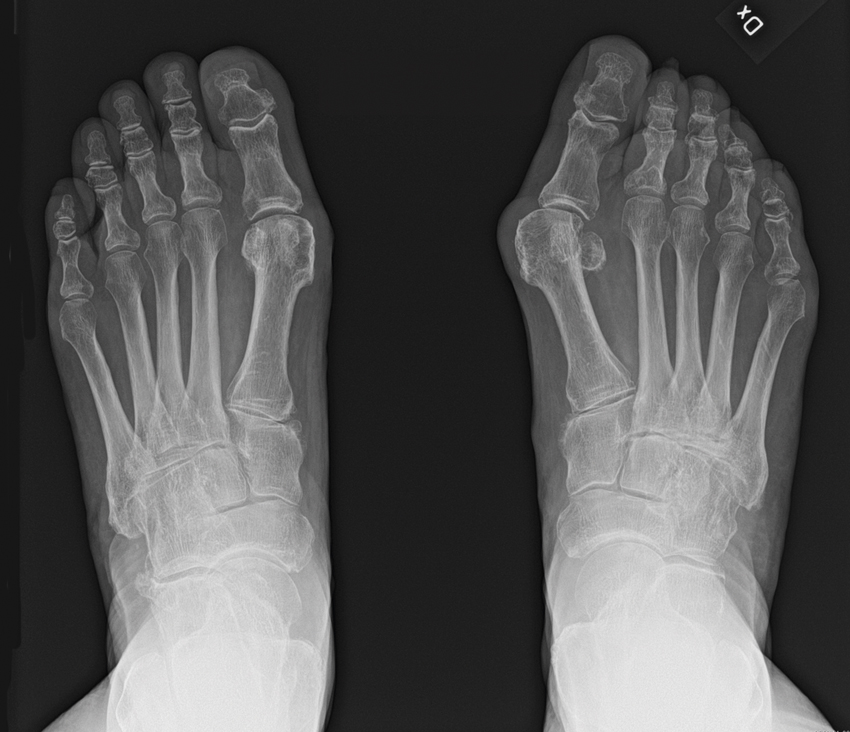
Den beräknade prevalensen av hallux valgus är 31 procent hos kvinnor och 13 procent hos män, med ökande förekomst med åldern. Hallux valgus är vanligt förekommande vid samtida felställning i tår och fot såsom hammartå och plattfothet [17, 18].
Etiologi och patogenes
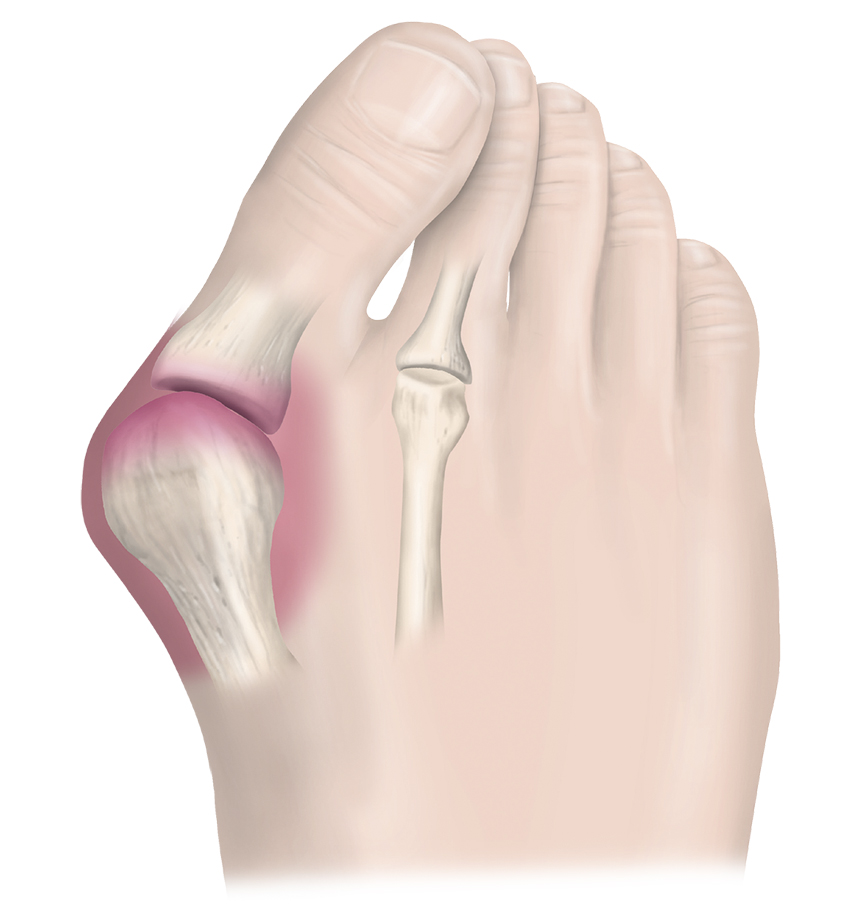
Hallux valgus är en progredierande felställning med vinkling av första metatarsalbenet medialt och proximala falangen lateralt, och leder i sin tur ofta till samtidig felställning i andra tån. Den exakta etiologin till hallux valgus är okänd, men patogenesen är sannolikt multifaktoriell där hereditär inverkan har stor vikt [19]. Det har även föreslagits att hypermobilitet eller avvikande anatomi av MTP I-leden, trånga skor samt lateralt tryck på stortån ökar risken att utveckla hallux valgus [20, 21].
Symtom
Rodnad, svullnad och smärta på medialsidan av MTP I-leden är vanligt förekommande och kan debutera såväl tidigt som sent i sjukdomsförloppet. Symtomen härleds i första hand till åtsittande, trånga skor och det är vanligt att patienten är besvärsfri vid barfotagång. Besvären korrelerar således med bredden på foten. I senare skede kan patienten presentera med flertalet symtom till följd av andra fotbesvär, och kan ha påverkad gångstil samt ökad fallrisk. Inte sällan kan felställningen bidra till utveckling av bursit, synovit, inklämning av mediodorsala kutana nerven i anslutning till MTP I-leden och ledbroskdegeneration av metatarsalhuvudet. En del beskriver tillståndet som besvärligt av estetiska skäl, men är för övrigt symtomfria [22, 23].
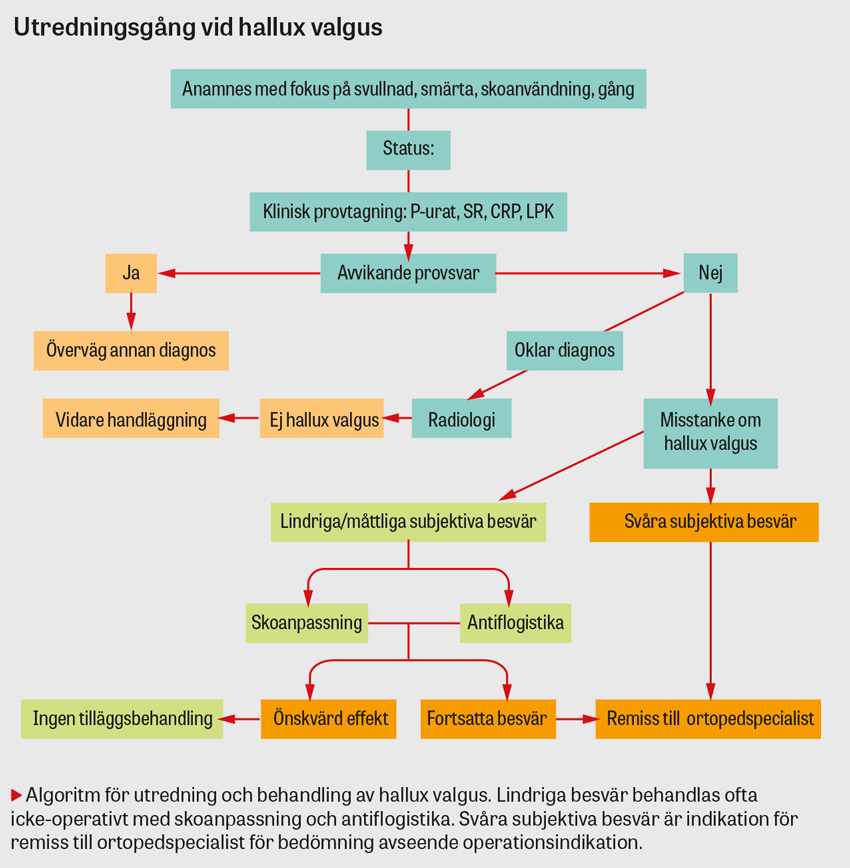
Diagnos
Följande moment bör ingå i undersökningen:
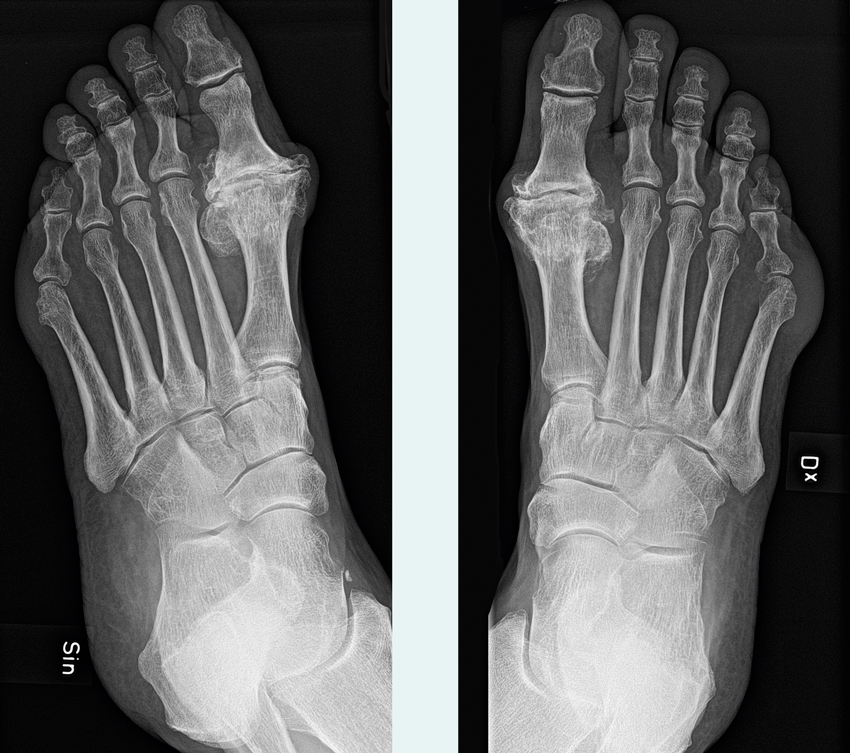
- Inspektera foten och notera eventuell uppdrivning, svullnad, rodnad och förhårdnad medialt om MTP I-leden. MTP I-leden kan observeras allt från lätt förstorad eller felställd till gravt dislokerad i avancerade fall. Observera om sänkt främre fotvalv föreligger.
- Undersök flexionsförmågan i samtliga tår. I tidigt skede, innan noterbar snedställning uppkommit, lägger sig stortån under andra tån i samband med flexion. Denna felställning förekommer hos patienter i sent sjukdomsförlopp, alternativt förekommer lateral deviation med felställning i andra tån. Vid bedömning av lateral deviation har följande kliniska indelning beskrivits; lindring (15–20°), måttlig (20–40°) och grav (> 40°) [24].
- Bedöm hypermobilitet i MTP I-leden. Vid ökad mobilitet bör Beightons poängskala användas för bedömning av generell hypermobilitet alternativt bindvävssjukdom (till exempel Marfans syndrom eller Ehlers–Danlos syndrom) [25].
- Belastad slätröntgen, alternativ datortomografi, är aktuell inför operation, för bedömning av svårighetsgraden och vinkelfelställningen samt i differentialdiagnostiskt syfte, däribland för utvärdering av eventuell artrosförekomst [26, 27].
Differentialdiagnos
Uteslut akut artrit, artros i MTP I-leden (hallux rigidus) och andra strukturella förändringar i närliggande MTP- och tarsometatarsalleder.
Behandling
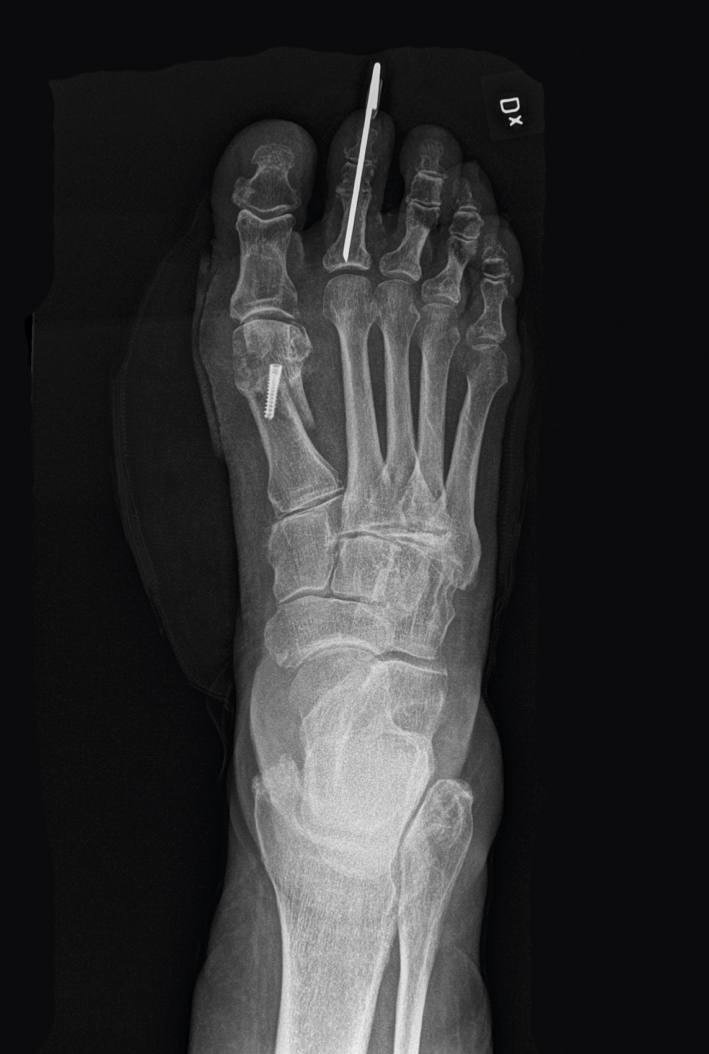
Det finns flera behandlingsmetoder att tillgå, men ingen evidensbaserad förstahandsmetod. Den rådande initiala behandlingen innefattar antiflogistika samt skor med tillräcklig bredd i syfte att undvika lateralt tryck på MTP I-leden [21]. Evidensgraden för inlägg, korrigerande ortoser eller fysioterapi som tilläggsbehandling vid hallux valgus är dock i nuläget låg. Vid uttalad smärtproblematik bör remiss skickas till specialistklinik för operationsbedömning. Avseende operationsindikation är deformitetens utseende eller värdet på den laterala vinkelfelställningen av mindre vikt än de subjektiva besvären [28]. Det finns ett stort antal olika operationsmetoder beskrivna för hallux valgus, men ingen konsensus kring förstahandsval avseende lämplig kirurgisk metod [29].
Prognos
Möjligheten att hindra deformation med icke-operativ behandling är liten och felställningen återkommer efter mjukdelsingrepp. Efter osteotomi är effekten bestående. Komplikationer efter operativ åtgärd innefattar kvarvarande smärta, deformitet, överkorrektion och nervskada [30].
Sjukskrivning
Efter operation kan arbetsförmågan i samtliga arbetsformer vara nedsatt med sjukskrivning i upp till 6 veckor, men längre vid arbete med hög belastning [16].
Hallux Rigidus
Epidemiologi
Hallux rigidus är den vanligaste artrosförändringen i foten och noteras hos ungefär 2,5 procent av befolkningen över 50 år. Tillståndet förekommer främst hos den äldre populationen, och oftare hos kvinnor än män. I enstaka fall föreligger hallux rigidus samtidigt som hallux valgus [31], medan bilateralt engagemang av hallux rigidus inte är ovanligt [32].
Etiologi och patogenes
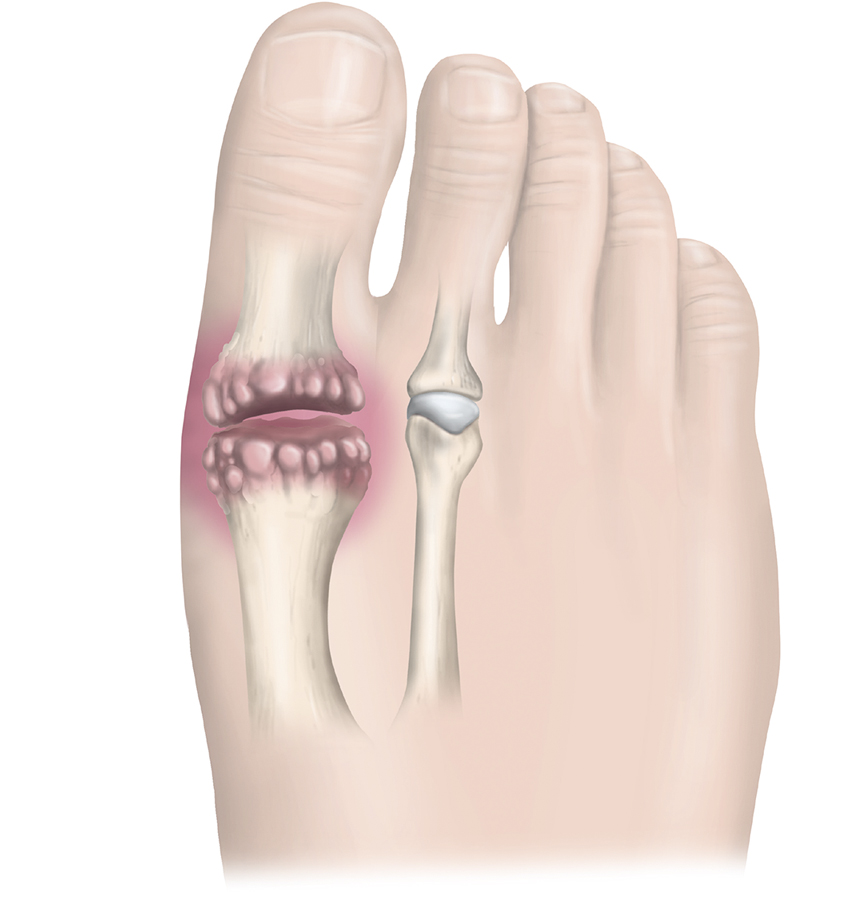
Hallux rigidus är ett progressivt degenerativt tillstånd som drabbar MTP I-leden. I de flesta fall är hallux rigidus idiopatisk, men multifaktoriell bakgrund är sannolik och drygt två tredjedelar av patienterna har hereditet för tillståndet. Det har ansetts att trauma och iatrogena skador mot ledbrosket i MTP I-leden ökar risken för utveckling av hallux rigidus [32]. Bland patofysiologiska mekanismer ingår förändring i den metabola jämvikten i brosket, ledbroskerosion och tillkomst av osteofyter som led i utveckling av hallux rigidus, men även vid artrosutveckling på annan lokalisation [32, 33].
Symtom
Patienten beskriver oftast minskad rörlighet i stortån med smärta som förvärras i samband med belastning, som att gå i trappor. I vissa fall förekommer smärta över fotens laterala del eller parastesier i stortån. I mer ovanliga, avancerade fall uppsöker patienten sjukvård på grund av förändrad gångstil. Yngre patienter söker oftast till följd av stelhet och smärta i stortån [34].
Diagnos
Följande moment bör ingå i undersökningen:
- Inspektera foten och notera eventuell svullnad, rodnad, värmeökning eller felställning. Pseudoexostos och osteofyter föreligger ofta dorsalt. Observera att samtliga fynd ofta förekommer bilateralt [32].
- Undersök rörlighet i MTP I-leden i samband med dorsalflexion och notera eventuell rörelseinskränkning [35]. Smärta och krepitationer under hela rörelsen kan tyda på framskriden sjukdomsprocess med artros i leden.
- Slätröntgen med belastning bör genomföras vid misstänkt hallux rigidus i standardprojektioner (frontal- och sidobild).
- Hallux rigidus klassificeras efter rörelseomfång, kliniska och radiologiska fynd. Ett flertal klassificeringssystem finns att använda sig av, varav Coughlins metod är den mest etablerade [28].
Differentialdiagnos
Kontrollera P-urat och inflammationsprov för att utesluta gikt eller annan inflammatorisk sjukdom såsom reumatoid artrit som orsak till stelhet. Vid axialt våld mot första falangen kan MTP I-leden och kringliggande bindväv (plantart) skadas. Detta kallas »turf toe« och bör uteslutas. Uteslut andra strukturella förändringar såsom hallux valgus samt sesamoidit med palpationsömhet under MTP I-leden, men med avsaknad av stelhet [36].
Behandling
Behandlingen av hallux rigidus är i första hand icke-operativ i smärtlindrande syfte. Aktivitets- och skoanpassning syftar främst till att undvika maximal dorsalflexion i MTP I-leden. Avseende skoanpassning bör patienten rekommenderas rymliga skor, skor med rullsula alternativt speciella inlägg. Vid ökad smärta och inflammatoriskt inslag rekommenderas antiflogistika och eventuellt lokal kortisoninjektion. Utprovning av stela fotbäddar för avlastning av MTP I-leden kan göras hos ortopedingenjör. Det ska dock tilläggas att evidensgraden för samtliga ovannämnda behandlingsmetoder är låg [37]. Vid otillräcklig effekt av icke-operativ behandling skickas remiss till ortopedspecialist. Operativ åtgärd delas upp i »ledsparande« och »ledoffrande« operation, där cheilektomi (borttagande av dorsala osteofyter) är en vanlig operationsmetod medan fusion används framför allt vid uttalad artros [38].
Prognos
Ungefär 50 procent av patienterna som behandlats icke-operativt går vidare mot operativ åtgärd [37]. Patienter med mindre uttalad hallux rigidus har i regel bättre effekt av cheilektomi än de med uttalad sjukdom. Sammantaget upplever 72–97 procent av dem som genomgår kirurgisk åtgärd av hallux rigidus en subjektiv förbättring [39].
Sjukskrivning
Sjukskrivning kan vara indicerad efter operativ åtgärd, beroende på patientens subjektiva besvär och arbetsbelastning i upp till 6 veckor [16].
Läs även författarintervjun med Niklas Kjellson.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.