De flesta är ense om att
- obstruktiv sömnrelaterad andningsstörning hos barn är vanligt förekommande och obehandlad kan leda till allvarliga komplikationer
- bedömning av barn med sömnrelaterad andningsstörning oftast sker med enbart anamnes och klinisk undersökning, vilket är osäkert och förenat med risker för barnet
- bästa metod internationellt för att ställa diagnosen obstruktiv sömnapné hos barn är polysomnografi
- ambulant nattlig andningsregistrering, som används rutinmässigt som diagnos för vuxna i Sverige, är mer osäker för barn
- barn med sömnrelaterad andningsstörning och förstorade tonsiller och/eller adenoid ofta behandlas framgångsrikt med svalgkirurgi.
Åsikterna går isär vad gäller
- om det är tillräckligt säkert att fortsätta med enbart anamnes, klinisk undersökning och eventuellt hemvideo för att välja ut vilka snarkande barn som ska opereras
- om nattlig andningsregistrering på förskolebarn är adekvat utredning, och i så fall om den bör utföras inneliggande
- om polysomnografi och nattlig andningsregistrering ska utökas i Sverige för barn med sömnrelaterad andningsstörning, och i så fall hur och var.
Sömnrelaterad andningsstörning kallas internationellt »sleep disordered breathing« (SDB) och innefattar allt från barn som snarkar mer än 3 nätter i veckan och sover oroligt till den allvarligare formen obstruktiv sömnapné (OSA) med tydliga andningsuppehåll. Snarkningsbiljudet kan ha olika karaktär, och symtomen vid obstruktiv sömnapné varierar med ålder. Prevalensen för sömnrelaterad andningsstörning är internationellt cirka 11 procent och för obstruktiv sömnapné cirka 1–4 procent [1]. Prevalensen för obstruktiv sömnapné varierar mellan olika etniciteter och åldrar, och incidensen är högst bland förskolebarn mellan 2 och 6 år och något högre hos pojkar [2]. Om barn med obstruktiv sömnapné går obehandlade kan det i svåra fall leda till allvarliga komplikationer såsom hypertoni, pulmonell hypertension, dålig viktutveckling, enures, koncentrations- och inlärningssvårigheter samt hjärnskador [3, 4]. Förekomst och omfattning av dessa komplikationer är dåligt undersökta. En amerikansk genomgång 2017 visade att risken för pulmonell hypertension hos barn med obstruktiv sömnapné varierade mellan 0 och 85 procent [5].
Den vanligaste orsaken till obstruktiv andningsstörning är trängsel i de övre luftvägarna, som ofta beror på snabb tillväxt av lymfoid vävnad under förskoleåldern, framför allt i form av adenoiden och tonsillerna. Sömnrelaterad andningsstörning drabbar i övrigt friska barn, men även barn med olika riskfaktorer. Ökad fettinlagring i svalget, nedsatt muskeltonus, underutvecklad underkäke och stor tunga ökar risken för trängsel i luftvägen under sömn då muskeltonus minskas i svalget. I övrigt friska barn med obstruktiv sömnapné har sällan koldioxidretention, men det kan förekomma hos barn med riskfaktorer.
Studier visar att barn med lindriga symtom och lindrig obstruktiv sömnapné inte behöver genomgå kirurgi, då det kan vara ett övergående tillstånd [6]. Samtidigt har barn med grav obstruktiv sömnapné hög komplikationsrisk, både av tillståndet och i samband med svalgkirurgi i narkos. Dessutom visade en svensk studie från 2016 ett stort mörkertal: 69 procent av föräldrarna till 35 barn med nattliga andningsbesvär hade inte sökt vård för detta [7]. Det finns därmed en risk både för under- och överbehandling av barn med sömnrelaterad andningsstörning.
Kunskapen om sömnrelaterad andningsstörning hos barn är otillräcklig både i samhället och bland vårdgivare i Sverige. Vi vill med denna artikel öka kunskapen samt påvisa svårigheterna med enbart klinisk undersökning för att diagnostisera och bedöma sjukdomens allvarlighetsgrad.
Utredning och diagnostiska alternativ
Utredningen av sömnrelaterad andningsstörning startar oftast hos barnavårdscentral eller allmänläkare. Barn med frekventa andningsbiljud under sömn, och/eller tillhörande riskgrupper, ska undersökas av läkare och vid behov remitteras till öron-, näs- och halsklinik. Vid läkarbesöket ska anamnes inhämtas med fokus på barnets nattliga besvär, men det är även av vikt hur barnet påverkas dagtid, exempelvis genom dagtrötthet och koncentrationssvårigheter. En tillväxtkurva bör bedömas för att fånga upp en tillväxthämning. Även övervikt är viktigt att ta hänsyn till, då det kan ge andra sömnbesvär (insomni, dygnsrytmstörningar) än sömnrelaterad andningsstörning, särskilt hos skolbarn [8].
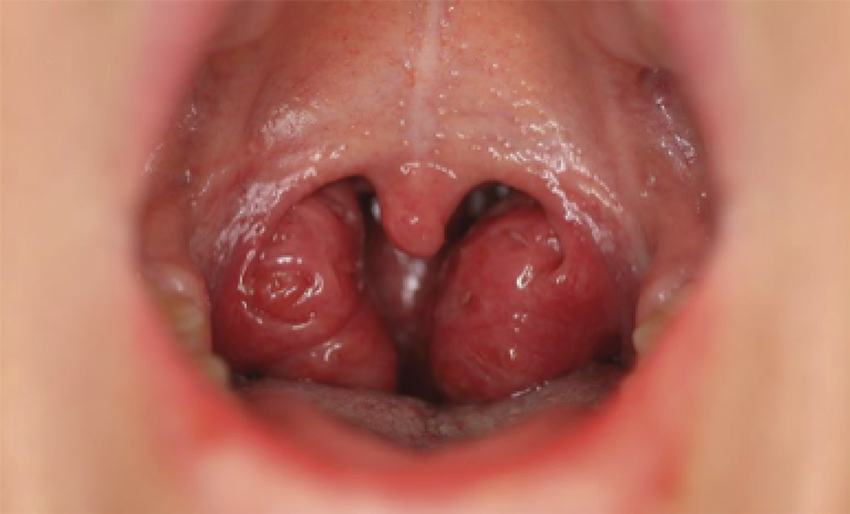
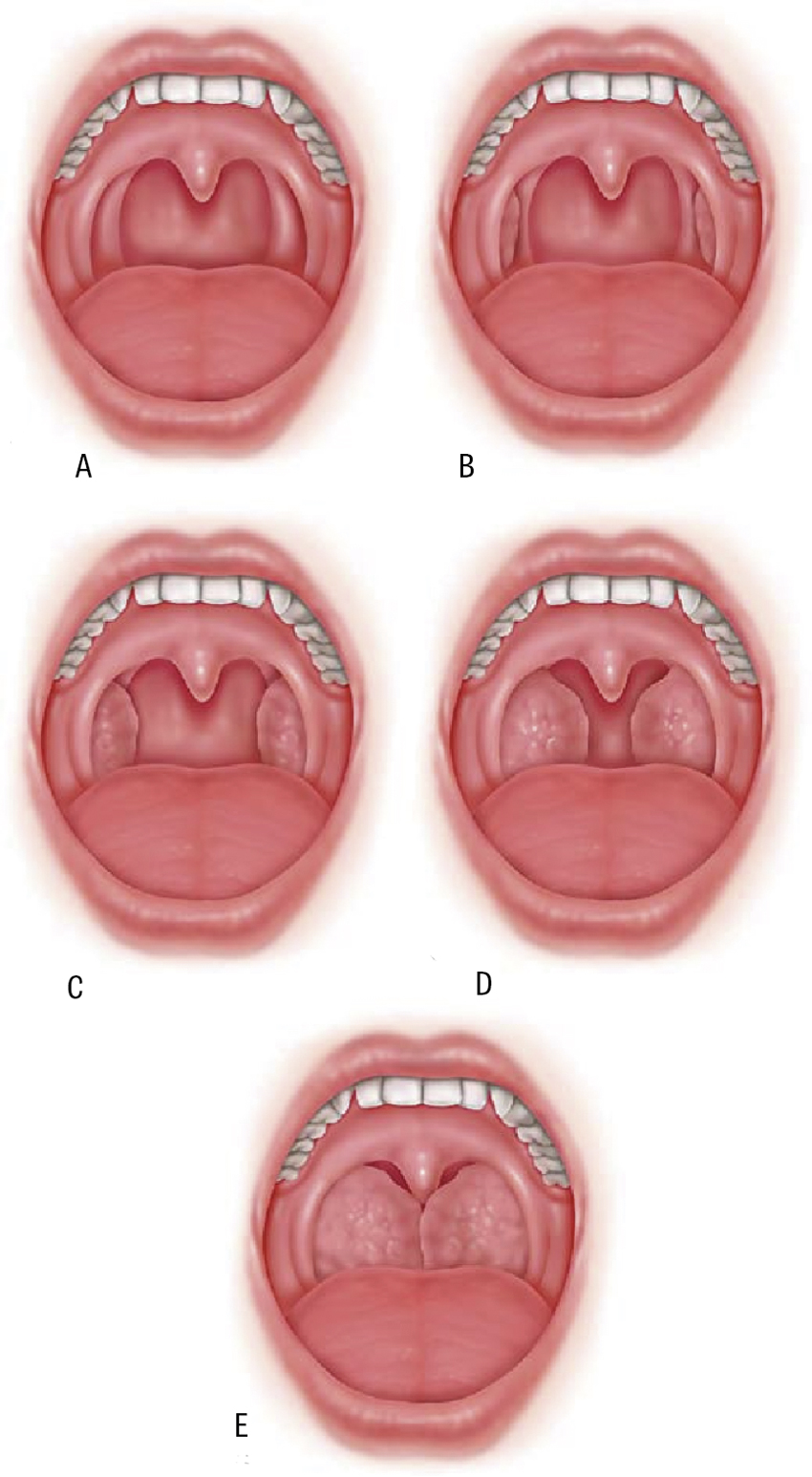
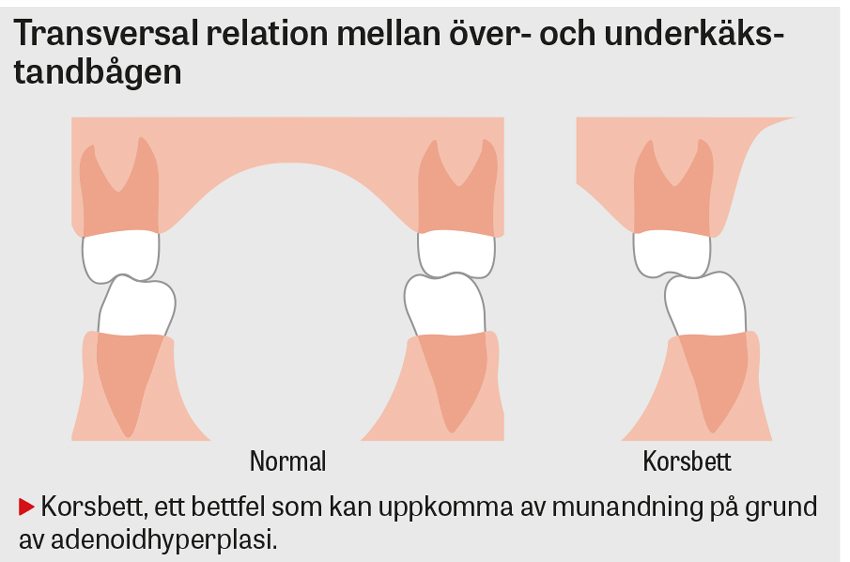
Tonsillstorleken bedöms med en pannlampa och ett lätt tryck på tungan, med en skala 0 till 4 beroende på hur mycket vävnad som förtränger svalget. Tonsillerna behöver dock inte vara synligt förstorade, utan kan vara stora på djupet och penetrera epi- och hypofarynx. Storleken på adenoiden och tonsillerna korrelerar inte alltid med grad av andningsstörning, utan sambandet är multifaktoriellt [9]. Adenoidens storlek och utseende på larynx kan bedömas med flexibelt fiberskop av ÖNH-läkare. Det är informativt att titta på hårda gommen och bettet. Vid habituell munandning kan korsbett uppstå med högt gomvalv. Detta kan vara reversibelt efter adenoidektomi och/eller tandreglering.
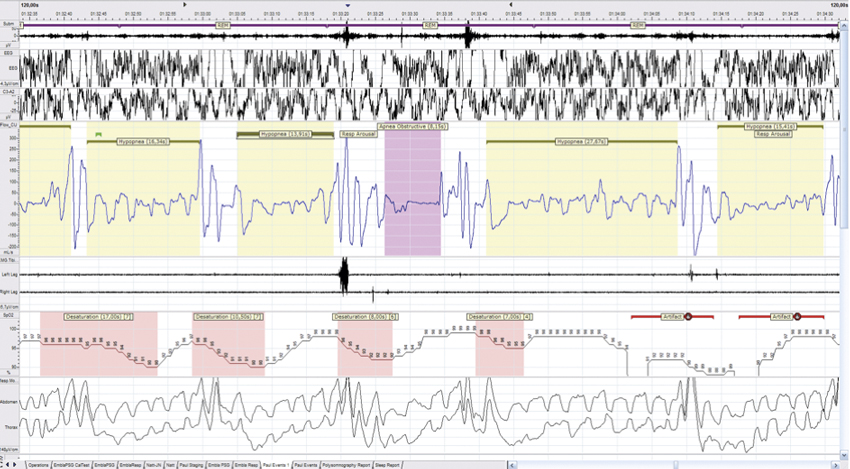
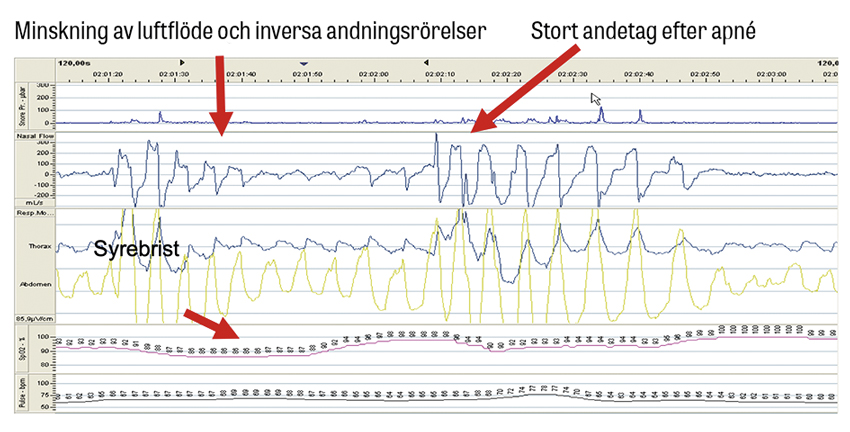
För att säkert kunna ställa diagnosen obstruktiv sömnapné hos barn behöver barnets andning och sömn registreras med polysomnografi enligt internationella riktlinjer [10-12]. Med denna registrering fås ett obstruktivt apné–hypopné-index, det vill säga antal obstruktiva andningsuppehåll per sömntimme. Enligt American Academy of Sleep Medicine (AASM) [10] klassas en obstruktiv apné hos barn då andningsstörningen leder till en luftflödesreduktion med > 90 procent under perioden för två andetag. En hypopné definieras som > 30 procent flödesreduktion som antingen ger > 3 procent syredesaturation och/eller mikrouppvaknande (arousal). Barn ska i normala fall inte ha några obstruktiva andningsuppehåll.
I Sverige finns nationella indikationer för tonsilloperation vid obstruktiva besvär hos barn och ungdomar från 2009 [13]. Enligt dessa ska barnet bedömas med anamnes och klinisk undersökning, och om fynden stärker diagnosen obstruktiv sömnapné kan det vara tillräckligt för att besluta om operation. Vid osäkerhet rekommenderas nattlig observation/hemvideo.
Studier visar dock att anamnes tillsammans med klinisk undersökning är undermåligt för att fastställa diagnos av obstruktiv sömnapné: i en översiktsartikel var positivt prediktivt värde endast 56 procent gentemot polysomnografi [14]. Det finns heller ingen validerad metod avseende nattlig observation/hemvideo, och det saknas instruktioner för hur den bör genomföras. Har man inte tillgång till andningsregistrering föreslås att barnet filmas med bar överkropp mellan klockan 4 och 6 på natten, då barnen brukar ha REM-sömn och mer uttalade besvär. Filmen på minst två minuter, då barnet har mest besvär, visas för läkaren. Då bedöms andningsljud och indragningar i bröstkorg och hals som tecken på obstruktion i luftvägen. Filmen möjliggör även att skilja obstruktiva apnéer från centrala apnéer, vilka är ett annat (ibland helt normalt) tillstånd, där barn har andningsuppehåll utan att dra några andetag.
Det enda validerade frågeformuläret för barn med sömnrelaterade andningsbesvär som finns på svenska är OSA-18. Det mäter livskvalitet, men rekommenderas inte enskilt för att ställa diagnos, då totalsumman korrelerar dåligt med polysomnografi [15, 16]. OSA-18 kan i stället vara användbart vid utvärdering av behandlingseffekt. I de fall där läkaren är osäker på diagnos eller om riskfaktor föreligger rekommenderas internationellt andningsregistrering för korrekt diagnos och behandling.
Andningsregistreringar
Polysomnografi. Den bästa metoden för diagnostik av obstruktiv sömnapné hos barn under 18 år enligt amerikanska riktlinjer är polysomnografi [10, 17]. Registrering av andningen sker parallellt med sömnen. Sömnstadier, sömntid och arousals utvärderas med EEG via 6 elektroder på hjässan, elektrookulografi för mätning av ögonrörelser samt elektromyografi för upptag av muskelaktivitet i underkäke och ben. Andningen registreras med pulsoximetri, andningsrörelser (bröstkorg, buk), nasalt luftflöde samt huvud- eller kroppsposition. Polysomnografi kan utföras inneliggande med videoupptagning eller i hemmet utan video.
Fördelen med polysomnografi är att man får information om exakt sömntid och andel arousals, samt att man fångar REM-sömnen, den period då barn oftast har andningsstörning. Nackdelen är att metoden är resurskrävande både vad gäller registrering och tolkning av kurvorna och därför i dag endast erbjuds i utvalda fall. Polysomnografi på inneliggande barn kan utföras på de flesta universitetssjukhus i Sverige, men görs oftast med annan frågeställning (till exempel narkolepsi). Eva Svanborg från Universitetssjukhuset i Linköping skrev 2006 en artikel i Läkartidningen om vikten av att utreda nattlig andningsstörning hos barn och att det säkraste är nattlig polysomnografi på sömnlaboratorium [18]. På Karolinska universitetssjukhuset, Huddinge, undersöks sedan 2009 cirka 600 inneliggande barn per år, med framför allt nattlig andningsstörning som indikation.
Nattlig andningsregistrering. En annan metod är nattlig andningsregistrering eller respiratorisk polygrafi, som vanligen utförs i hemmet på vuxna och tonåringar med misstänkt sömnapné. Nattlig andningsregistrering innefattar samma andningsregistrering som vid polysomnografi, men utan EEG och elektrookulografi. Elektromyografi kan läggas till. Fördelen är att den är enklare att tolka och mer tillgänglig i ambulant form än polysomnografi. Nackdelarna är dels att sömntiden uppskattas med ljud och andningsrörelser och kan bli inexakt, dels att arousals inte noteras, vilket kan ge falskt låga värden på obstruktivt apné–hypopné-index. Då gränsvärden för obstruktiv sömnapné på barn är låga kan diagnosen lätt missas eller allvarlighetsgraden underskattas.
Hos förskolebarn rekommenderas inte andningsregistrering i hemmet, då det händer att de tar av den nasala luftflödesmätaren eftersom den stör [19]. Utförs registreringen inneliggande kan personal hjälpa till att sätta tillbaka luftflödesmätaren. Tillägg av video ger bättre bedömning av bland annat sömntid. För detta behövs utökning av inneliggande nattlig andningsregistrering.
Det är även viktigt att bedöma saturationen. Saturation under 80 procent och/eller syrenedgångar på > 3 procent i »kluster« är tecken på grav obstruktiv sömnapné. Vid klinisk misstanke på hypoventilation, till exempel vid riskfaktorer, kan transkutan koldioxidmätning läggas till.
Behandling
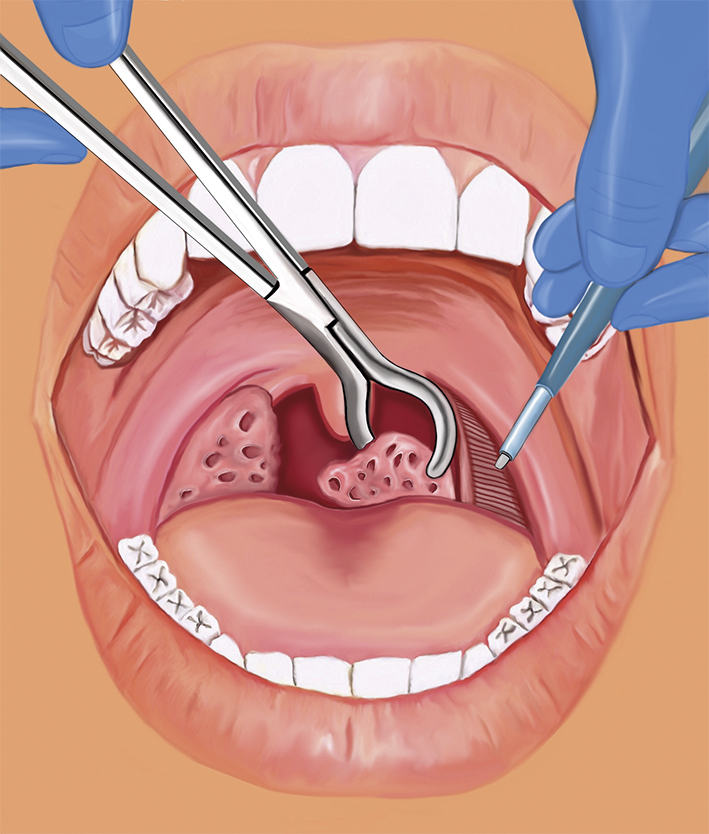
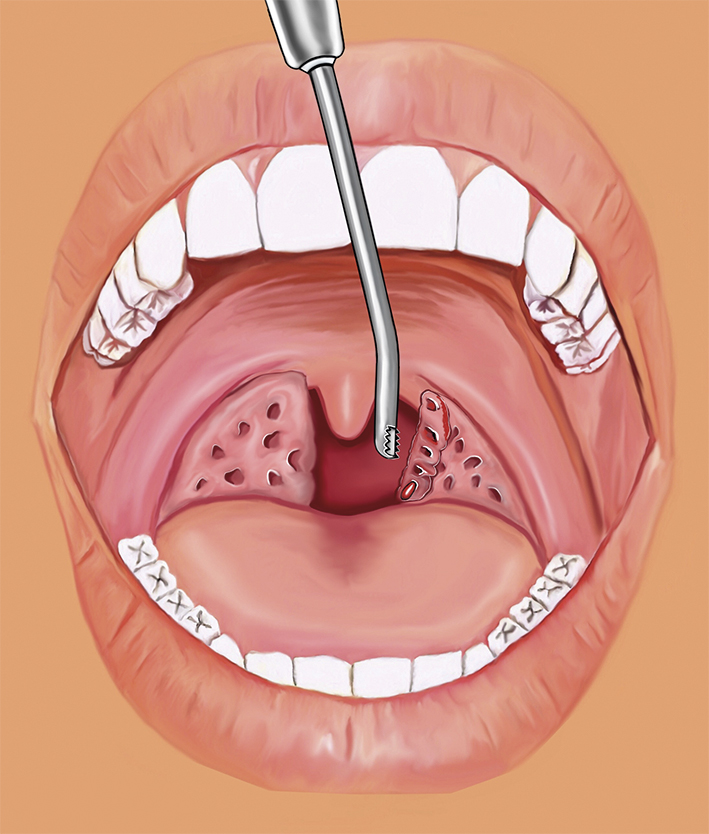
I Sverige utförs årligen cirka 10 000 tonsilloperationer, majoriteten på barn. Den vanligaste indikationen är snarkning/luftvägsobstruktion (cirka 50 procent). Enligt siffror från 2006 från Tonsilloperationsregistret blev 76 procent helt besvärsfria och 21 procent »ganska bra från besvären« vid enkätutvärdering 6 månader efter operation [13]. Standardbehandling internationellt vid måttlig till svår sömnrelaterad andningsstörning/obstruktiv sömnapné är adenotonsillektomi, där adenoiden skrapas och tonsillerna tas bort helt.
Vid tonsillotomi däremot resekeras endast den tonsillvävnad som sticker utanför gombågarna, det vill säga partiell resektion. I Sverige har adenotonsillotomi blivit allt vanligare då det ger likvärdigt behandlingsresultat, mindre smärta, lägre blödningsrisk och är bättre ur samhällsekonomiska aspekter [20-22]. Risken att tonsillerna återväxer hos barn under tre år bör dock beaktas.
Korrekt operationsindikation och bedömning av allvarlighetsgrad av sömnrelaterad andningsstörning är viktig för att inte utsätta barn för onödiga risker i samband med operation. Risken för efterblödning bedöms ligga på cirka 7 procent efter en tonsillektomi [23]. Barn med riskfaktorer såsom allvarlig obstruktiv sömnapné, hjärt–kärlsjukdom och astma löper större risk för postoperativa respiratoriska komplikationer och rekommenderas operation i slutenvård.
Om operation inte bedöms som lämplig behandling (till exempel vid lindriga symtom) kan man pröva nasala steroider som primär behandling till alla snarkande barn [24]. Nasala steroider bör även sättas in i väntan på utredning och operation, då det kan minska symtom och adenoidstorlek. Studier talar för att montelukast kan ha effekt vid lindrig obstruktiv sömnapné [25]. Barn med riskfaktorer som inte svarar på eller anses lämpliga för svalgkirurgi kan erbjudas övertrycksventilering med kontinuerligt positivt luftvägstryck (CPAP).
Konklusion
Sammanfattningsvis är sömnrelaterad andningsstörning och obstruktiv sömnapné hos förskolebarn både vanligt och kan vara farligt. Tillståndet kan dock behandlas framgångsrikt. Det är svårt att kliniskt bedöma allvarlighetsgrad och därmed besluta om adekvat behandling. Då polysomnografi är resurskrävande kan det av praktiska skäl vara lämpligt att börja med inneliggande nattlig andningsregistrering. Svagheterna bör dock vara kända, och vid svårtolkat resultat rekommenderas polysomnografi. En nationell utökning av dessa registreringar på barn är nödvändig för en säkrare och mer jämlik vård.
Läs även författarintervjun med Isabella Sjölander
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Åldersberoende symtom [26]
3–12 månader: Orolig sömn med mycket gråt, snarkning, dålig viktutveckling (failure to thrive)
1–3 år: Ljudlig andning eller snarkning, orolig sömn, svettningar nattetid, nattskräck
4–6 år: Regelbunden ljudlig snarkning, dregling under sömn, enures, koncentrationssvårigheter, dagtrötthet
7≤ år: Regelbunden ljudlig snarkning, koncentrationssvårigheter, inlärningssvårigheter, dagtrötthet
Riskfaktorer
- Obesitas
- Neuromuskulära sjukdomar (muskelatoni)
- Tonsillhypertrofi
- Kraniofaciala missbildningar (retrognati, mikrognati, Pierre Robins sekvens, Treacher Collins syndrom, Chiari-missbildning)
- Downs syndrom
- Sicklecellanemi
- Prematur födsel
- Ålder < 3 år och/eller undervikt
När remittera till ÖNH-specialist?
1. Snarkning eller biljud på inandningen, oavsett tonsillstorlek. Symtom i stort sett varje natt, inte enbart vid övergående kort förkylningsperiod.
2. Klar luftvägsträngsel (stora tonsiller), munandning (stor adenoid), stridorös inandning (patologi i luftstrupsingång).
3. Riskfaktor för obstruktiv sömnapné
Indikationen stärks vid några av följande symtom:
4. Oförklarlig dålig tillväxt hos förskolebarn
5. Koncentrationssvårigheter och inlärningssvårigheter
6. Uttalat bettfel (högt gomvalv, korsbett)
7. Enures av oklar genes
Nationella indikationer för tonsilloperation vid obstruktiva besvär hos barn och ungdom [13]
Indikation för tonsilloperation föreligger om samtliga baskriterier är uppfyllda:
1. narkning och samtidig munandning
2. ydliga andningsuppehåll och/eller orolig sömn med täta uppvaknanden
3. onsillförstoring
Om ett eller flera tilläggskriterier föreligger, minskar kravet på̊ dokumentation av andningsuppehåll under sömn och/eller av störning av sömnen:
- Stort sömnbehov
- Dagtrötthet
- Uppmärksamhets- eller koncentrationssvårigheter
- Disciplinsvårigheter
- Humörsvängningar
- Hyperaktivitet
- Nattlig enures
- Svårigheter att svälja fast föda
- Dregling eller andra oralmotoriska problem
- Avvikande bettutveckling
Anmärkning: I sällsynta fall, framför allt hos yngre barn (< 2 år), kan andningsobstruktion, till och med apnéer, förekomma som orsakas av förstorade tonsiller men utan tydliga snarkningar. Operationsbehovet kan då vanligen fastställas genom nattlig observation/hemvideo. Snarkningar kombinerat med förhållandevis normalstora tonsiller kan förekomma och bör alltid utredas ytterligare med nattlig observation/hemvideo. Andra orsaker till snarkningarna, exempelvis förstorad adenoid eller medicinska orsaker till nästäppa, ska uteslutas och vid behov åtgärdas. Om övriga indikationer därefter kvarstår kan även i dessa fall tonsilloperation bli aktuell. Indikation för tonsilloperation bör hos dessa barn, liksom hos barn < 2 år, bedömas av ÖNH-specialist med särskild kompetens inom området.
Internationella rekommendationer för När barn bör remitteras för utredning. (Polysomnografi, nattlig andningsregistrering) [10, 12].
- Riskgrupper (se ruta första sidan)
- Vid oklar diagnos och operationsindikation, till exempel när anamnes och status inte stämmer (små tonsiller och uttalade besvär)
- Efter svalgkirurgi vid fortsatta symtom eller riskfaktor
- Före behandling med CPAP, bettbehandling