De flesta är ense om att
- cystor i pankreas är vanliga
- vissa cystor har en risk för canceromvandling
- nyupptäckta cystor hos patienter som bedöms tåla kirurgi ska bedömas på en multidisciplinär konferens
- behandlingen av cystor med hög cancerrisk är kirurgi, och uppföljningen kan avslutas om patienten inte tål det.
Åsikterna går isär (framför allt internationellt) kring
- uppföljningstid och intervall för patienter med stationära cystor
- specifika indikationer för kirurgi, till exempel cystans storlek, eller dilatation av pankreas huvudgång.
Cystiska förändringar i pankreas är vanliga och upptäcks oftare i takt med att bildgivande undersökningar blir bättre. Prevalensen varierar i studier mellan 2 och 49 procent [1-4]. Sannolikheten att en cystisk förändring i pankreas upptäcks i samband med bilddiagnostik som utförs av annat skäl är därför relativt hög. Det finns en rad olika typer av cystor i pankreas, varav vissa är premaligna och andra helt benigna. Dessutom kan det vara svårt att skilja olika typer av cystor åt, även med de bästa bildgivande undersökningarna. Den här artikeln försöker ge en bild av de vanligaste cystorna i pankreas, med fokus på de premaligna, avseende rekommenderad handläggning, uppföljning och behandling.
Etiologi och epidemiologi
Cystor i pankreas kan uppkomma av olika orsaker, varav en del fortfarande är okända. Vissa cystor uppkommer redan som anläggningsstörningar medan andra uppkommer först långt in i vuxenlivet. Tidigare har man trott att ett fåtal procent av befolkningen bär på cystor, men i och med att metoder för bilddiagnostik förbättras upptäcker man fler. I populationsbaserade och oselekterade material har en prevalens så hög som 49 procent rapporterats [1-4]. Cystor är lika vanliga hos båda könen men stigande ålder är en riskfaktor [1].
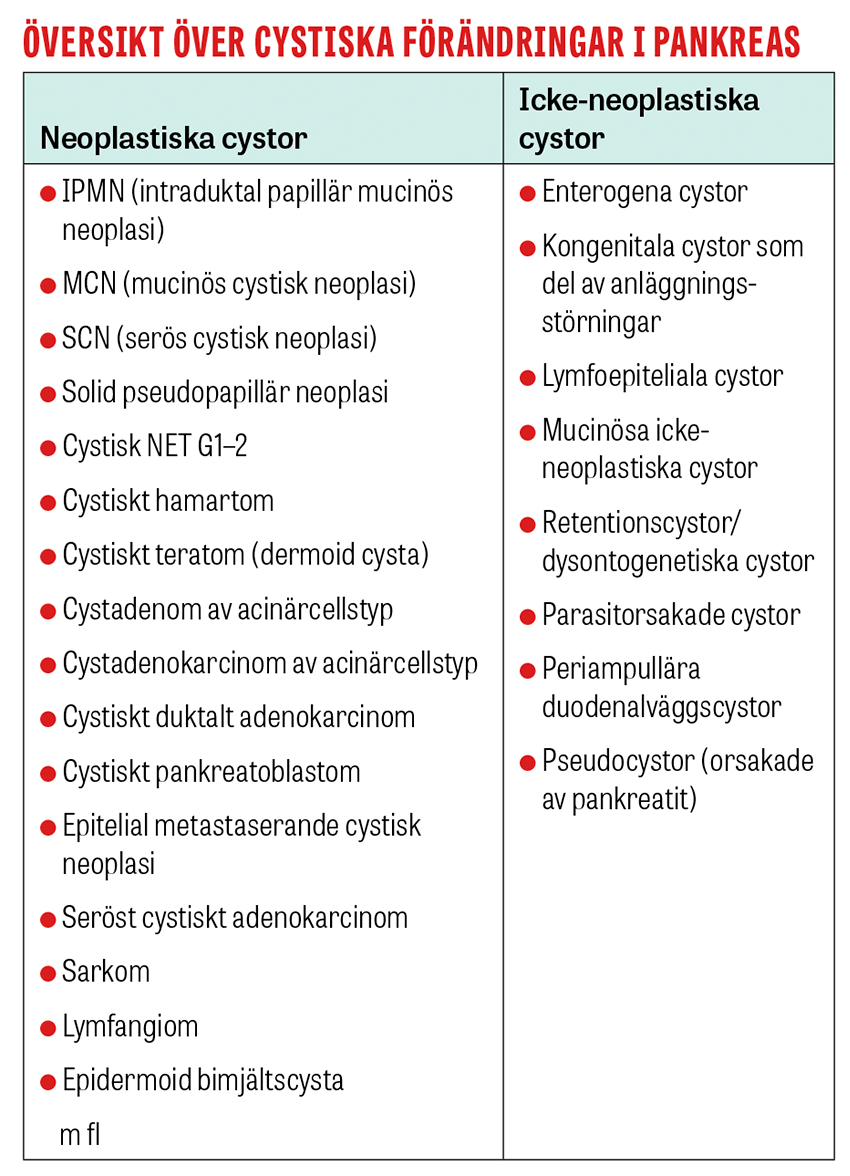
Det finns många olika typer av cystiska förändringar i pankreas där en del är helt ofarliga (icke-neoplastiska cystor) medan andra kan vara premaligna eller till och med maligna (neoplastiska) [4, 5]. I den icke-neoplastiska gruppen dominerar pseudocystor, som vanligen uppkommer efter pankreatit och innehåller pankreasenzymer. Icke-neoplastiska cystor behöver i regel inte följas upp.
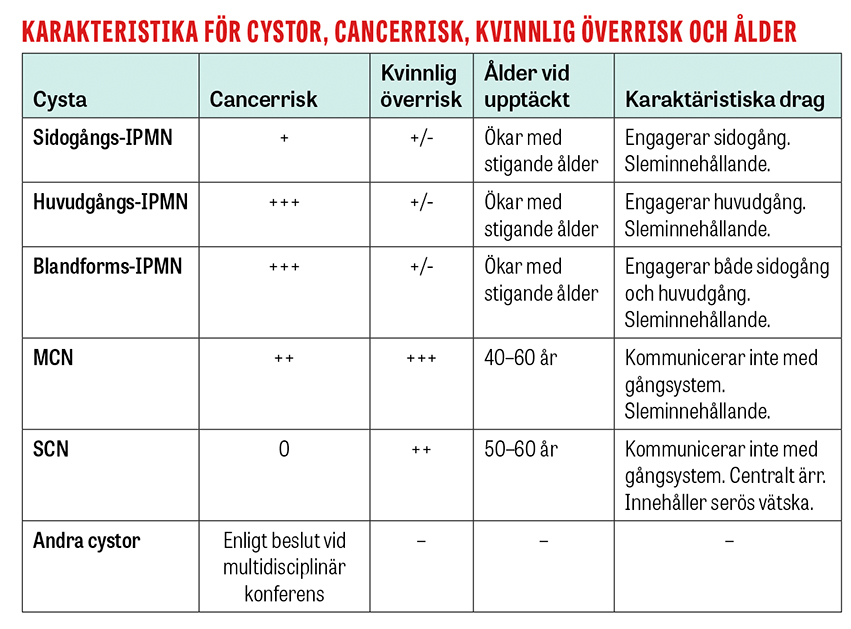
Bland neoplastiska cystor dominerar intraduktal papillär mucinös neoplasi (IPMN), mucinös cystisk neoplasi (MCN) och serös cystisk neoplasi (SCN) [4, 5]. IPMN och MCN är båda slemproducerande, medan SCN producerar serös vätska. Slemproducerande cystor (IPMN och MCN) har malignifieringspotential, medan serösa cystor (SCN) är benigna [5]. MCN förekommer nästan bara hos kvinnor (95 procent) och upptäcks vanligen i 40–60-årsåldern [6, 7]. SCN drabbar också främst kvinnor (ca 75 procent) i ungefär samma åldersspann [8]. IPMN är lika vanligt hos kvinnor och män, med ökad frekvens vid stigande ålder [4].
Risk för cancerutveckling
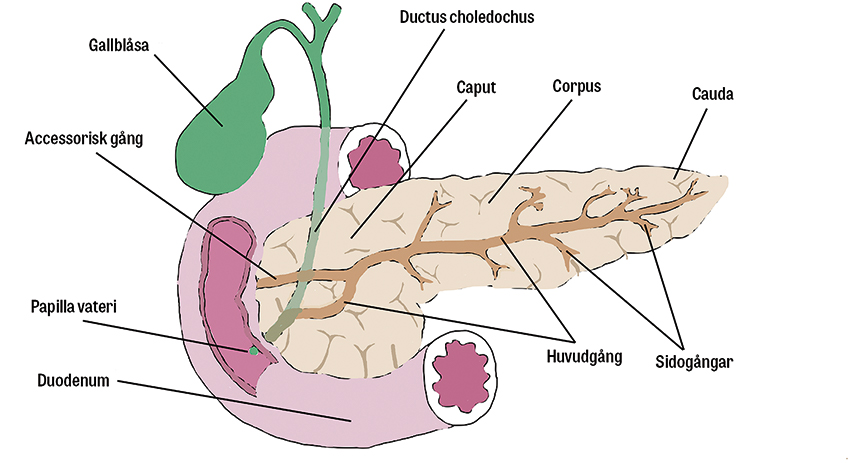
För IPMN beror risken för malignitetsutveckling av vilken del av gångsystemet i pankreas som drabbas. Sidogångs-IPMN är vanligen mindre benägna att malignifiera, medan det är vanligare med canceromvandling i de fall av IPMN som drabbar huvudgången (huvudgångs-IPMN) eller en kombination, det vill säga engagemang av både huvud- och sidogångar (blandforms-IPMN) [9]. MCN har en viss malignifieringsrisk, men den är mycket låg om lesionen är mindre än 40 mm [5].
I likhet med kolonpolyper, som är ett förstadium till kolorektal cancer, kan en del av de neoplastiska cystorna i pankreas betraktas som förstadium till pankreascancer [10]. Till skillnad från polyper i kolon, som är relativt riskfria att behandla endoskopiskt, kräver cystor i pankreas i regel stor bukkirurgi. Det ställs därför höga krav på riskavvägning mot nyttan för patienten att ingå i övervakningsprogram och genomgå kirurgi. Det som kan göra den riskavvägningen problematisk är att det kan vara svårt att skilja cystor åt, även med de bästa undersökningarna [4].
Kirurgisk behandling av neoplastiska cystor
Kirurgisk resektion är den rekommenderade behandlingen av cystor med förhöjd risk för cancerutveckling. Beroende på cystans lokalisation utförs antingen pankreatoduodenektomi (Whipples operation) eller distal pankreatektomi. Intraoperativa fryssnitt och eventuellt endoskopi av pankreasgången utförs för att säkerställa att kvarvarande pankreas inte drabbats av IPMN-förändringar med höggradig dysplasi eller övergång till cancer. Om det finns höggradig dysplasi eller maligna celler i fryssnittet kan man behöva ta bort hela pankreas, en så kallad total pankreatektomi.
Pankreaskirurgi är associerad med en relativt hög postoperativ morbiditet som exempelvis pankreasfistel och endokrin och exokrin pankreasinsufficiens. Den postoperativa mortaliteten är inte försumbar, även om den minskat påtagligt de senaste decennierna. Ingen specifik onkologisk behandling rekommenderas efter operation av premaligna cystor i pankreas men kan övervägas vid tecken till övergång till cancer. Patienter som genomgått en partiell pankreatektomi löper risk för att utveckla exokrin och/eller endokrin pankreasinsufficiens och kan behöva substitutionsbehandling med pankreasenzymer (Creon) och insulin.
Operationsindikationer
För benigna eller icke-neoplastiska cystor kan det föreligga en relativ operationsindikation om cystan är så stor att den ger upphov till trycksymtom på omkringliggande organ såsom magsäck, duodenum, gallgång eller portaven.
Gällande neoplastiska cystor styr bilddiagnostiska, kliniska och biokemiska tecken på ökad risk för canceromvandling uppföljningen och kan utgöra absoluta eller relativa operationsindikationer. Operationsindikationerna är desamma för alla typer av IPMN och MCN, men huvudgångs- och blandforms-IPMN uppfyller operationsindikationer i högre utsträckning än enbart sidogångs-IPMN. Om det finns IPMN på flera platser i bukspottkörteln benämns det som multifokalt och varje cysta utvärderas separat.
Bilddiagnostiska tecken på canceromvandling innefattar en snabb cysttillväxt, stora cystor som också kan ge upphov till pankreatit eller ikterus eller att ett parti i cystan har en solid komponent som laddar kontrast. Som biokemisk markör för canceromvandling används en nivå av CA19-9 (cancerassocierat antigen 19-9) på > 37 kE/l. CA19-9 behöver dock inte vara förhöjt vid canceromvandling och kan stiga av andra orsaker, till exempel ikterus, vilket innebär att det inte ensamt kan användas för att förutspå malignitetsutveckling [1].
Patienter som uppfyller en absolut operationsindikation rekommenderas operation om de bedöms tåla kirurgi. Patienter som uppfyller en relativ operationsindikation rekommenderas operation om de inte har någon signifikant komorbiditet. Vid en betydande samsjuklighet rekommenderas operation först då två relativa operationsindikationer föreligger. Det finns inga absoluta kontraindikationer för pankreaskirurgi förutom spridd eller irresekabel sjukdom. Om patienten bedöms tåla pankreaskirurgi, har en cystisk förändring som är resekabel och risken att lämna kvar den överstiger nyttan att slippa en operation, och om patienten själv önskar bli opererad, föreligger således inget hinder för kirurgi.
Primär handläggning av nyupptäckta pankreascystor
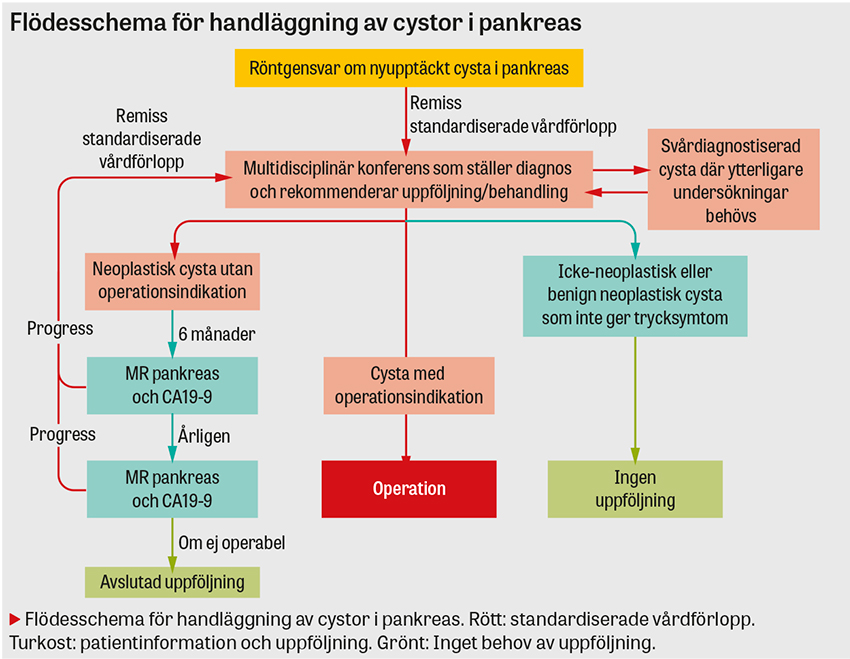
Det finns alltså ett stort antal pankreascystor som kan vara helt ofarliga eller premaligna och dessutom svåra att skilja åt. Vi rekommenderar därför, med stöd av europeiska riktlinjer [5] och nationellt vårdprogram [1] att nyupptäckta cystor ska remitteras enligt standardiserade vårdförlopp för pankreascancer till en multidisciplinär konferens för bedömning [12]. I rutan till höger sammanfattas ett förslag på vad en remiss till multidisciplinär konferens om en nyupptäckt cysta kan tänkas innehålla. Remittenten får ett remissvar i form av en behandlingsrekommendation. Om det rör sig om en icke-neoplastisk cysta som inte kan förklara patientens symtom behövs i regel ingen uppföljning eller ytterligare åtgärd av cystan, vilket också bör framgå i rekommendationen. Asymtomatiska neoplastiska cystor som saknar operationsindikation kan däremot behöva kontrolleras.
Om diagnosen är oklar kan ytterligare bilddiagnostik som magnetresonanstomografi (MR), eller endoskopiskt ultraljud (EUS) med punktion eller endoskopisk retrograd kolangiopankreatikografi (ERCP) med endoskopi (inklusive visuell undersökning) av pankreasgången behövas innan konferensen kan fatta ett definitivt beslut om behandlingsrekommendation.
Uppföljning av neoplastiska cystor
I dag finns ingen nationell konsensus kring vem som bör stå för uppföljningen av patienter med neoplastiska cystor. Nyupptäckta cystor som behöver följas upp kommer att dyka upp hos den enskilda klinikern som får svar på en bildgivande undersökning där bukspottkörteln finns avbildad. Den här artikeln syftar därför till att utgöra en handfast grund och öka tryggheten i att handlägga och följa upp neoplastiska cystor.
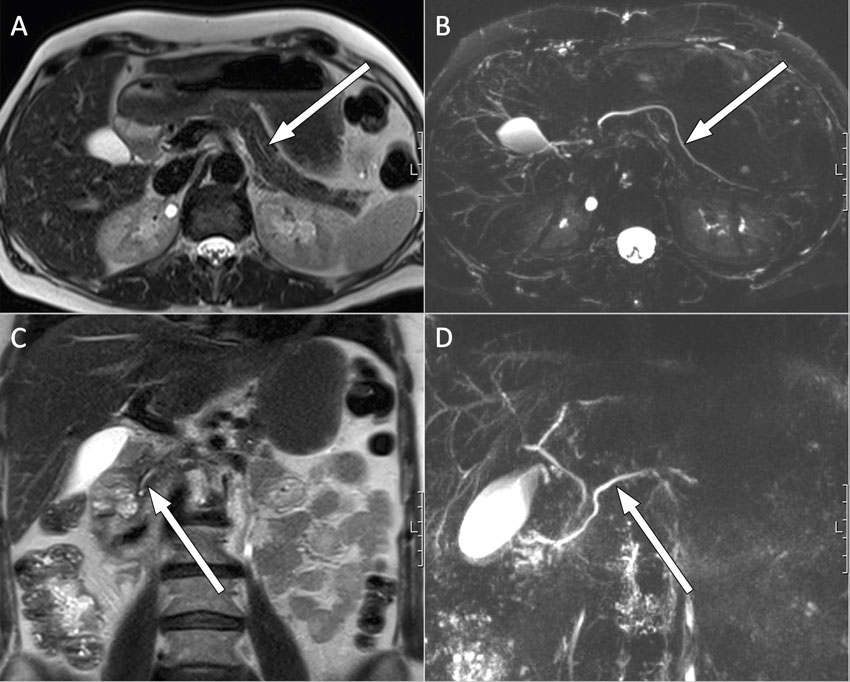
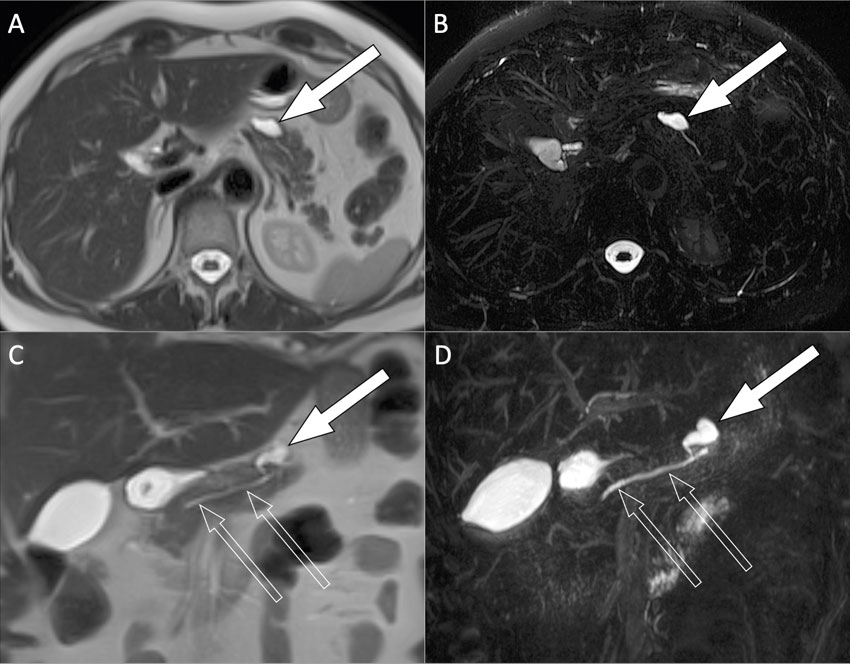
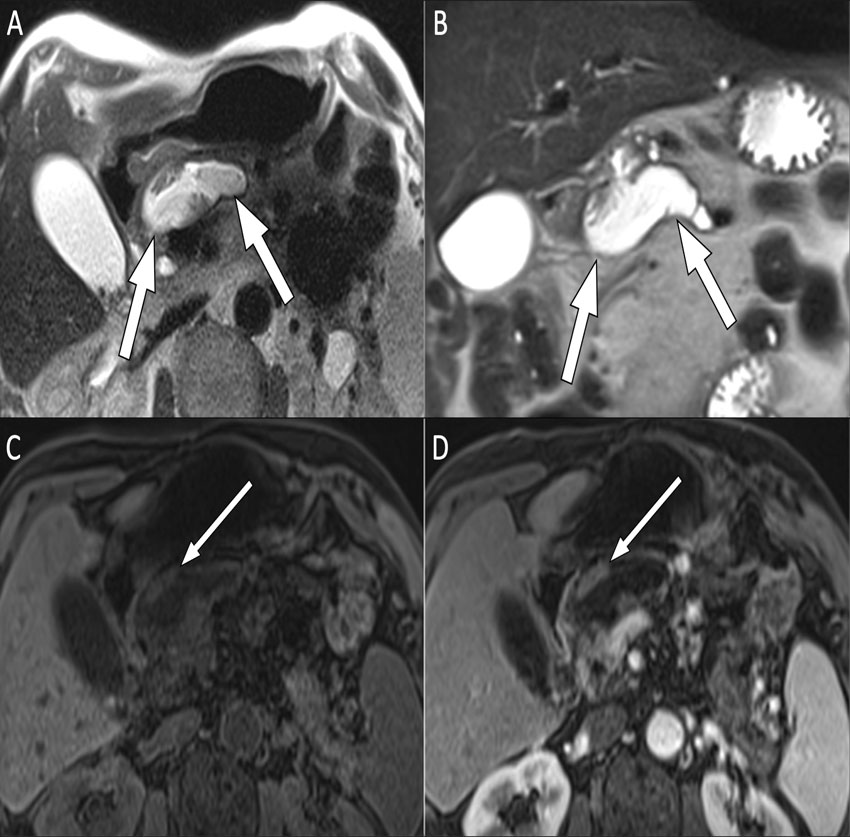
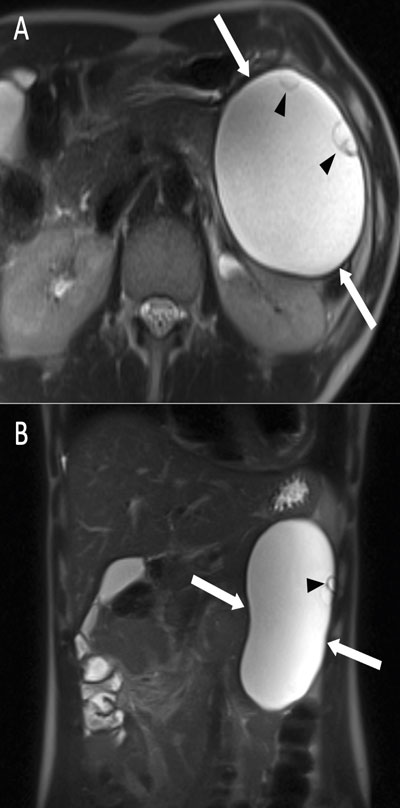
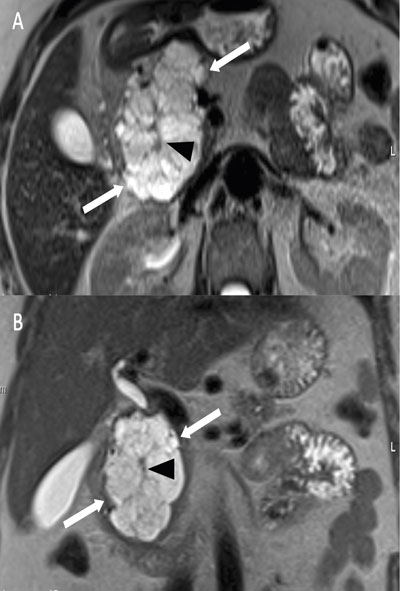
Den rekommenderade modaliteten för bilddiagnostik och uppföljning av cystor i pankreas är MR med magnetisk resonanskolangiopankreatikografi (MRCP), där det i vissa fall kan behövas intravenös kontrast. Man kan också välja att följa misstänkta cystor med endoskopiskt ultraljud. Med ledning av detta kan man finnålspunktera cystvätska för cytologisk analys eller ta biopsier. Endoskopiskt ultraljud med punktion är en invasiv metod med en icke försumbar komplikationsrisk, vilket måste beaktas vid val av denna undersökning. Datortomografi (DT) kan också användas för att skilja mellan olika typer av cystor, tumörer eller inflammatoriska förändringar. Exempel på MR-bilder av pankreascystor visas i figurerna på detta uppslag.
Hos patienter med nyupptäckta cystor med uppföljningsbehov ska MR av pankreas (eller endoskopiskt ultraljud) och CA19-9 upprepas efter sex månader från diagnos och därefter årsvis om cystorna inte progredierar eller andra alarmsymtom för malignitet tillkommer. Om patienten inte är operabel på grund av komorbiditet avslutas uppföljningen.
En ny remiss för diskussion på multidisciplinär konferens bör ställas om en operationsindikation uppstår under uppföljningstiden. I röntgenutlåtanden från uppföljning av neoplastiska cystor bör det framgå om det föreligger progress eller ej. När cystans status beskrivs som väsentligen oförändrat kan uppföljningen fortgå.
Efter kirurgisk resektion av IPMN måste kvarvarande pankreasparenkym övervakas livslångt på samma sätt som ovan [5], eftersom cancerrisken ökar med tiden och förekomsten av cystor i pankreas predisponerar för fler cystor. Däremot behöver MCN som saknar maligna inslag inte följas upp postoperativt. Om det framkommer maligna tecken i den postoperativa patologiska undersökningen bör patienten följas upp på samma sätt som vid pankreascancer med regelbundna datortomografier och kontroller av CA19-9 och remitteras till onkolog, vilket i regel sköts av den opererande enheten.
Patientinformation
Besked om förekomst av en cystisk förändring i pankreas kan ge upphov till tankar och oro hos patienten. Hur den enskilde patienten bör informeras avgörs förstås bäst av den läkare som träffar patienten, men nedan följer förslag på huvudpunkter som bör ge patienten saklig och korrekt information.
För patienter med en nyupptäckt cysta bör det framgå att patienten har en blåsbildning på bukspottskörteln, att det inte ser ut som cancer, att cystor i bukspottkörteln är vanliga och de flesta är helt godartade men att det kan vara svårt att skilja cystorna åt, varför man remitterar för bedömning på multidisciplinär konferens.
Om patienten ska få besked om att det är en neoplastisk cysta som bör följas upp kan det i informationen till patienten framgå att patienten inte har cancer men att en del av dessa cystor kan ändra karaktär och övergå till cancer. Det är långt ifrån alla som gör det men det är omöjligt att på förhand veta vilka av de cystor man följer som kan bli elakartade, varför man följer alla.
När en patient har en cysta som uppfyller operationsindikation bör patienten remitteras till en kirurgmottagning (med fördel till enheter som utför pankreasresektioner) för operabilitetsbedömning och diskussion kring eventuell åtgärd.
Sammanfattning
Sammanfattningsvis är cystor i pankreas vanliga och på sikt kan en del utvecklas till cancer. De flesta neoplastiska cystor ska följas upp med regelbundna kontroller för att tidigt identifiera malignitetsutveckling. Eftersom cancerpreventiv kirurgi av pankreascystor är riskfylld ska endast patienter som bedöms kunna tåla kirurgi inkluderas i uppföljningsprogram. Rekommendationen är uppföljning med MR av pankreas eller endoskopiskt ultraljud och kontroll av serumnivåer av CA19-9, sex månader efter diagnos och därefter årligen om inga operationsindikationer tillkommer.
Läs även författarintervjun med Erik Bergquist
Läs även Medicinsk kommentar:
Fortsatt behov av kunskap om cystor i pankreas
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Absoluta och relativa operationsindikationer
Skicka remiss enligt standardiserat vårdförlopp till högspecialiserat centrum för bedömning vid multidisciplinär konferens om något av nedan föreligger samtidigt som cystor i pankreas följs upp. Alla nyupptäckta cystor hos patienter som kan tåla kirurgi ska bedömas på multidisciplinär konferens.
Absoluta
- Kontrastladdande väggnodulus ≥ 5 mm
- Vidgad pankreashuvudgång ≥ 10 mm
- Tumörrelaterad ikterus
- Cytologi som visar malignitet eller höggradig dysplasi
Relativa
- Kontrastladdande väggnodulus < 5 mm
- Tillväxttakt ≥ 5 mm/år
- Stegrat CA19-9 (> 37 kE/l om ingen ikterus)
- Vidgad pankreashuvudgång 5–9 mm
- Cystdiameter ≥ 40 mm
- Nydebuterad/dekompenserad diabetes mellitus
- IPMN-relaterad pankreatit
Förslag på remissens innehåll för en nyupptäckt cysta
- Komorbiditet
- Ärftlighet för pankreascancer.
- Patientens inställning till en eventuell operation.
- Aktuellt funktionsstatus.
- Aktuell anamnes med fokus på alarmsymtom för pankreascancer eller trycksymtom.
- Aktuella laboratoriesvar inklusive CA19-9.
- Aktuella och äldre bildgivande undersökningar för jämförelse.
- Andra utredningsresultat som bedöms relevanta.
Alarmsymtom för pankreascancer
- Gallstas/ikterus
- Palpabel knöl i övre buken
- Smärta i övre delen av buken
- Ofrivillig viktnedgång
- Nydebuterad pankreatit eller diabetes utan riskfaktorer
(uppdaterad 2022-01-21)