De flesta är ense om att
- akut skrotal smärta kan innebära förlust av en testikel och ska hanteras skyndsamt, och att pojkar med akut buk ska undersökas skrotalt
- diagnostiken av testistorsion kan vara svårare hos prepubertala pojkar
- ultraljud med doppler kan minska antalet negativa explorationer, men bevarat arteriellt flöde på ultraljud utesluter inte testistorsion
- urologisk/kirurgisk konsultation krävs vid intermediär risk för torsion och att akut exploration bör utföras vid misstanke om torsion
- så kallat »whirlpool sign« på ultraljud är diagnostiskt för testistorsion
- epididymit hos barn utan bakteriell infektion ska behandlas symtomatiskt.
Åsikterna går isär vad gäller
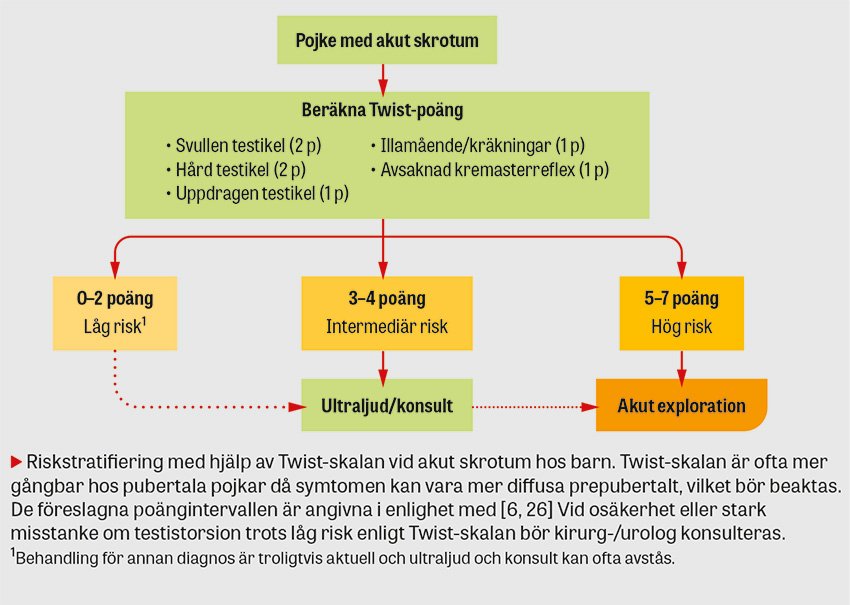
- exakta brytpunkter på Twist-skalan för riskstratifiering
- hur och på vilka pojkar ultraljud med färgdoppler ska användas
- om manuell detorsion bör utföras före akut exploration
- utredning för urogenitala anomalier hos barn med akut epididymit.
Akut skrotum brukar definieras som skrotal smärta med hastig debut med eller utan svullnad och rodnad [1-3]. En rad olika bakomliggande tillstånd ger liknande symtom, och vissa av dem kräver akut handläggning, till exempel testistorsion. Detta innebär en diagnostisk utmaning med risk för fördröjning, och akut skrotum ska därför alltid bedömas snabbt. Noggrann anamnes, status samt eventuell bilddiagnostik och till och med akut exploration kan krävas för att ställa korrekt diagnos.
I denna ABC-artikel beskrivs de vanligaste tillstånden bakom icke-traumatisk akut skrotum hos barn efter perinatalperioden och tillvägagångssätt för att identifiera och handlägga dessa.
Bakgrund
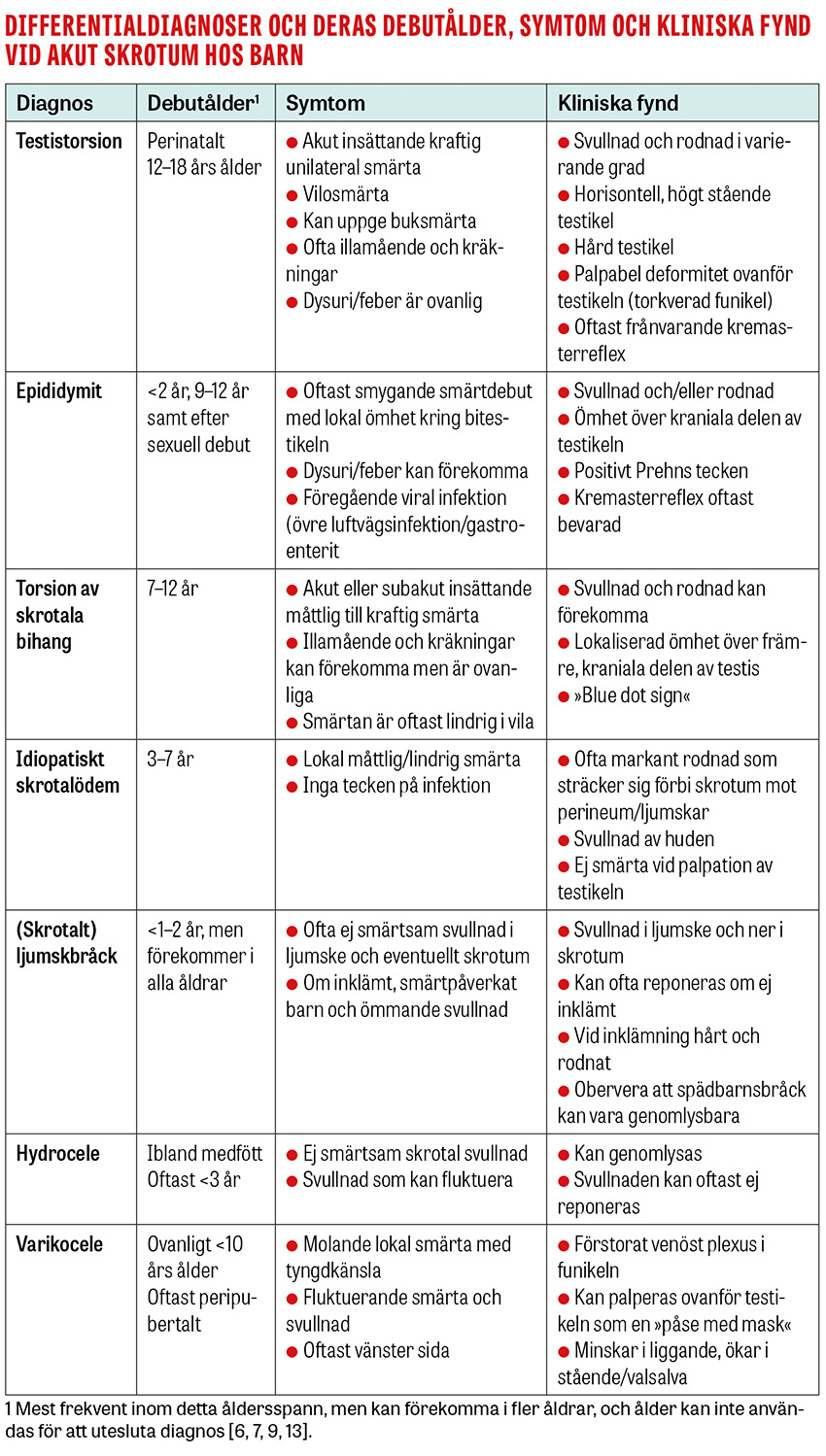
De vanligaste orsakerna till akut skrotum hos pojkar <18 års ålder är torsion av skrotala bihang, epididymit och testistorsion [3, 4]. Cirka 400 pojkar <15 år får testistorsion i Sverige varje år [5]. Förekomsten av diagnoserna varierar tydligt inom olika åldersgrupper. Testistorsion är det mest akuta tillståndet då det kan leda till irreversibel ischemi och nekros av testikeln ibland efter redan 4–8 timmar [1, 2, 6]. Mycket av diagnostiken vid akut skrotum handlar därför främst om att utesluta denna diagnos.
Anamnes
Patienterna söker ofta vård olika snabbt beroende på bakomliggande orsak. Därav kan tid till akutbesök vägleda. Patienter med testistorsion söker ofta tidigt i förloppet: 1/3 av fallen inom 6 timmar och 2/3 inom 12 timmar [2, 7]. Det är viktigt att fråga om tidigare episoder av liknande symtom då en del barn har haft upprepade epididymiter eller intermittent testistorsion.
Undersök associerade symtom. Om det förekommit trauma mot pungen bör efterfrågas, liksom förekomst av feber, infektion, miktionssmärta, kräkningar och buksmärta [6]. Vid testistorsion uppger cirka 20 procent buksmärta som enda symtom [2, 8], och alla pojkar med akut buk ska därför undersökas skrotalt.
Status
Pojkarna kan vara motvilliga till att undersökas genitalt varför det är viktigt att skapa en allians med patient och föräldrar [9]. Observera patientens rörelsemönster: är gången bredbent och smärtsam? Förekommer smärta i vila? Erfarenhetsmässigt sitter mycket få pojkar med testistorsion upp i undersökningsrummet. Informera om hur undersökningen går till. Kan patienten peka med ett finger exakt var smärtan sitter?
Börja med inspektion, följt av palpation, där kremasterreflexer bör testas först. Börja palpera den smärtfria sidan och palpera först testikel och sedan bitestikel. Undersök gärna små barn i liggande grodposition, med förälder som stöd. Fråga äldre pojkar om de vill ha med förälder i rummet, ta annars med en kollega. De äldre barnen kan undersökas i den position som känns mest bekväm. I stående kan man lättare se testikelns orientering [1, 10].
Bakomliggande tillstånd
Testistorsion
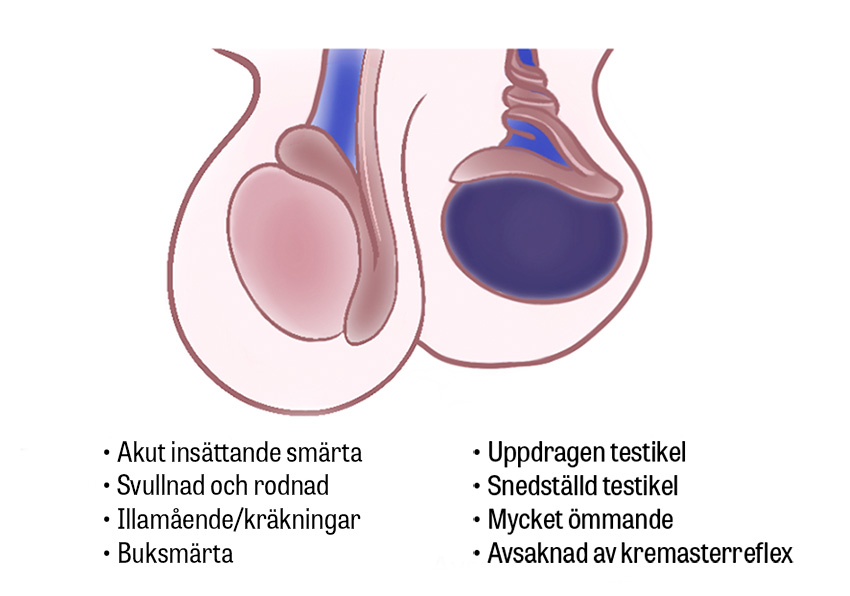
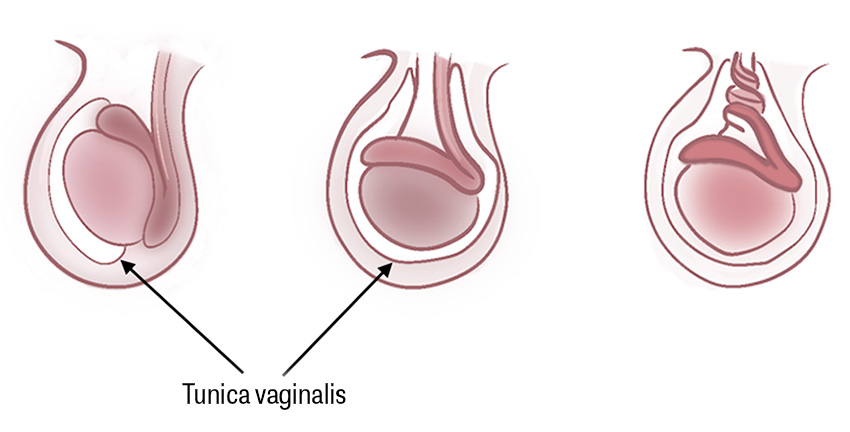
Testistorsion innebär rotation av funikeln runt dess longitudinella axel [11]. Tillståndet kan uppkomma i alla åldrar, men är vanligast perinatalt och framför allt under tonåren. Torsionen kan vara extravaginal (torsion av hela tunica vaginalis och dess innehåll) eller intravaginal (rotation av testikel och funikeln inuti tunica vaginalis) [12]. Extravaginal torsion sker uteslutande perinatalt. Intravaginal torsion kan bero på en så kallad klockkläppsanomali (bell clapper deformity) [6]. Cirka 65 procent av torsionsfallen sker i åldern 12–18 år, och ungefär 15–25 procent av pojkar med akut skrotum har torsion [6, 13].
Klassiska symtom är akut insättande unilateral testikelsmärta, eventuellt med buksmärta och kräkningar (70 procent). Smärtan är oftast kraftig även i vila [6, 8]. Utstrålning av smärta förekommer, oftast till ipsilaterala fossa iliaca [2, 9, 11]. Prepubertala patienter har oftare atypiska symtom, vilka kan leda till fördröjd sjukvårdskontakt, diagnos och tid till operation. Detta leder till ett högre antal orkidektomier inom denna patientkategori [7, 14].
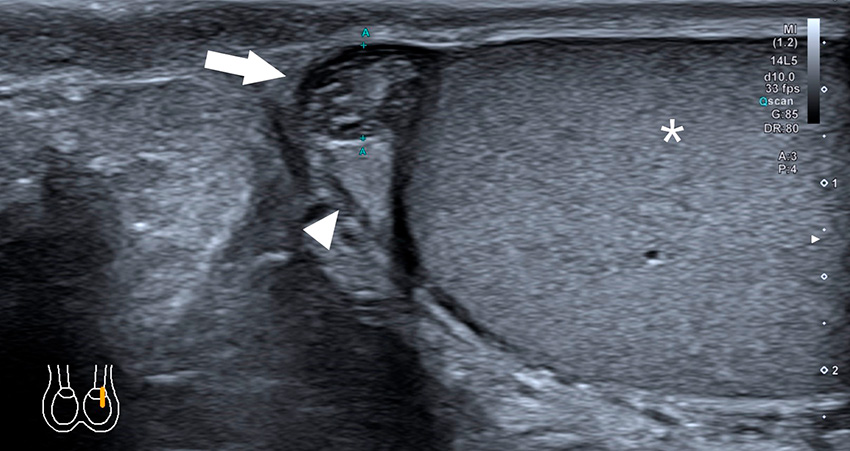
Vid klinisk undersökning ser man oftast en horisontellt belägen och högt stående testikel. Hela testikeln är kraftigt ömmande och ofta svullen med rodnad [2, 15, 16]. Ibland känns en »knuta« precis ovan testikeln där funikeln har roterat [6, 8]. Kremasterreflexen är nedsatt eller frånvarande, men detta ses också hos cirka 30 procent av normala testiklar. Även om jämförelse med friska sidan kan hjälpa kan bevarad kremasterreflex aldrig utesluta diagnosen [2, 6, 8].
När funikeln torkverar runt sin axel stryps det venösa återflödet och det arteriella flödet blir avstängt. Detta resulterar i ischemi av testikeln och så småningom nekros [1, 6]. Grad av funikelrotation (180–720 grader) och ischemiduration är de viktigaste prediktorerna för utfallet.
Tiden till exploration är kritisk för att bevara testikelns viabilitet, och max 4–8 timmar till operation är standard [11]. Plötsligt insättande kraftig smärta i en testikel som är relativt snabbt övergående kan bero på intermittent torsion. Detta bör misstänkas i de fall där patienten beskriver sådan smärta och ingen annan orsak identifieras. Smärtan kan vara återkommande, och patienter kan söka upprepat innan rätt diagnos ställs [11, 15].
Alla patienter som misstänkts ha haft intermittent torsion bör göra ett ultraljud. Flera radiologiska fynd kan stärka misstanken om intermittent torsion, bland annat en lång funikel, så kallad »redundant cord« [17]. Vid misstanke om intermittent torsion bör pojken remitteras till urolog/barnkirurg för ställningstagande till elektiv orkidopexi.
Epididymit
Epididymit är en inflammation av bitestikeln med smärta och eventuell svullnad och rodnad <6 veckors tid [18]. Prepubertalt förekommer epididymit i en bimodal distribution där incidensen är högst i tidig barndom och kring 10–12 år. Prepubertalt är etiologin okänd, men tros vara en genomgången viral infektion eller ett postinfektiöst inflammatoriskt tillstånd. Associationen mellan epididymit och urogenitala missbildningar är starkare ju yngre barnet är [7]. Runt puberteten, om patienten är sexuellt aktiv, är orsaken oftast en sexuellt överförbar könssjukdom [18, 19]. Epididymit med bakteriell genes är således ovanlig hos barn före sexuell debut [1, 20].
Patienterna söker oftast med unilateral smärta över bitestikeln med möjlig hemiskrotal svullnad/rodnad med eller utan feber och/eller dysuri. Generellt utvecklas symtomen långsammare än vid testistorsion, och testikeln ligger normalt. Ibland är testikeln också involverad, så kallad epididymo-orkit [18, 21]. Skrotalt ödem ses hos ungefär hälften av patienterna [1, 15], och kremasterreflexen är oftast bevarad. Ibland kan patienten uppleva smärtlindring om man lyfter testikeln (positivt Prehns tecken).
Torsion av skrotala bihang
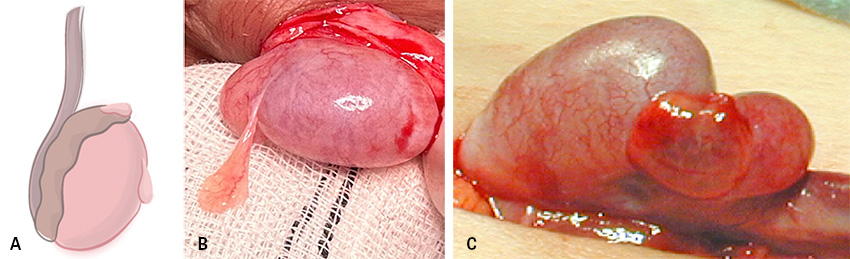
Den vanligaste orsaken till akut skrotal smärta hos barn är torsion av testikel- (Morgagnis hydatid, rest av Müllerska gången) eller bitestikelbihang (rest av Wolffska [mesonefriska] gången) med resulterande ischemi och nekros. Incidensen är högst runt 7–12 års ålder [22, 23]. Smärtan kan delvis liknas den vid testistorsion men är inte lika akut och ofta lindrigare, och patienterna söker ofta senare [9, 22]. Viktigt från differentialdiagnostisk synpunkt är att smärtan tenderar att vara lokaliserad kranialt om testikeln. Urinvägssymtom, feber och kräkningar förekommer vanligtvis inte [12, 22]. Vid inspektion kan så kallat »blue dot sign« ses hos en del, och rodnad och svullnad kan förekomma när torsionen stått en längre tid eller epididymis sekundärt blivit inflammerad [12].
Idiopatiskt skrotalödem
Idiopatiskt skrotalödem innebär rodnad och svullnad av den skrotala huden. Etiologin är i stort okänd [12]. Oftast ses tillståndet före skolåldern. Rodnaden är slående och kan sträcka sig över den skrotala medellinjen och involvera perineum, ljumskar och/eller penis. I 1/3 av fallen är rodnaden enbart lokaliserad över ena skrotalhalvan. Smärtan är oftast inte påtaglig, och lokal ömhet är lindrigare än vid andra akuta tillstånd i skrotum. Hos annars välmående barn med lokal rodnad och tydlig, palpabel svullnad av skrotalhuden och enbart måttlig ömhet kan diagnosen oftast ställas direkt [2, 12].
En ovanlig men viktig, och mycket farlig, differentialdiagnos att alltid ha i åtanke är Fourniers gangrän (nekrotiserande fasciit i perineum och externa genitalia). Ofta, men inte alltid, föreligger predisponerande faktorer hos barnet såsom operation i området nyligen, systemisk sjukdom eller hudsjukdom.
Laboratorieanalyser
Generellt behövs ingen provtagning. Vid misstänkt epididymit bör urinsticka och eventuell urinodling tas. Infektionsprov (leukocyter, C-reaktivt protein) tas vid uttalat status och feber. Avvikande urinprov vid epididymit förekommer i maximalt hälften av fallen [2, 20], det vill säga en normal urinsticka utesluter inte epididymit [7], och pyuri kan även förekomma vid testistorsion.
Poängsystem
Det i särklass mest validerade poängsystemet för akut skrotum hos barn är Twist (Testicular workup for ischemia and suspected torsion) [24–26]. Twist predicerar sannolikheten för testistorsion med en 7-poängsskala. Prospektiva studier och metaanalyser [25, 26] har utvärderat Twist, men ingen randomiserad studie. Olika brytpunktsnivåer för stratifiering av patienterna i låg (testistorsion osannolik), intermediär (ultraljud, kirurg-/urologkonsult) och hög risk (akut operation) har utvärderats och är som alltid en avvägning mellan sensitivitet och specificitet. Rimligen vägs olika brytpunktsnivåer mot varandra i relation till kohorten pojkar och tillgänglighet till akut ultraljud och kirurgi. Vid god tillgång till ultraljud kan till exempel brytpunkten 0/1–5/6–7 maximera ultraljudsanvändning men minimera negativa explorationer.
Twist-skalan är sammanfattningsvis mycket användbar i riskstratifiering vid akut skrotum men är inte felfri, framför allt inte prepubertalt, och kan aldrig med absolut säkerhet bekräfta eller utesluta testistorsion [3, 6].
Ultraljudsundersökning
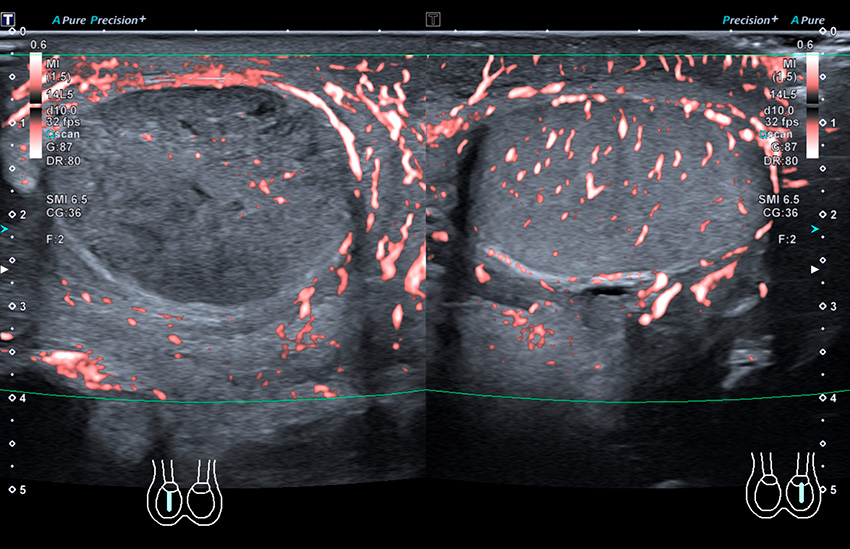
Ultraljud med färgdoppler kan rätt använt vara värdefullt vid akuta skrotala symtom och uppvisar i studier [27-29] väldigt god sensitivitet (95–100 procent) och specificitet (85–95 procent) för testistorsion, liksom för övriga tillstånd [30, 31]. Det finns dock flera fallgropar vid diagnostik av torsion, och då felaktig/fördröjd diagnos leder till förlorad testikel rekommenderar inga av de större internationella riktlinjerna enbart ultraljud för att utesluta/bekräfta testistorsion [7].
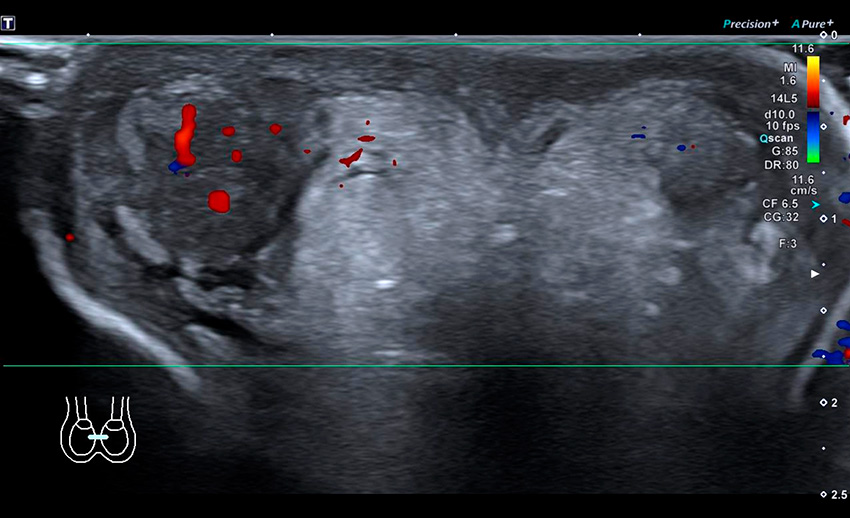
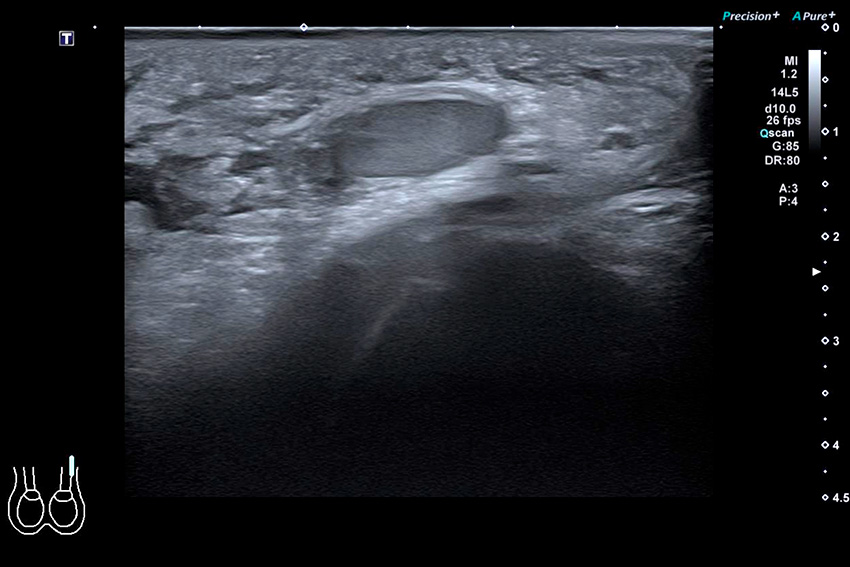
De främsta nackdelarna med ultraljud är operatörsberoendet, att bevarat (arteriellt) flöde kan ses i tidigt skede av torsion/partiell torsion och att det kan vara mer utmanande att utföra undersökningen hos prepubertala pojkar [1, 2, 7]. En studie visade att i majoriteten av fallen där missad diagnos gett medikolegala konsekvenser, sågs bevarat arteriellt flöde på ultraljud [2]. Att med ultraljud visualisera själva torsionen av funikeln, så kallat »whirlpool sign«, anses dock vara ett diagnostiskt tecken vid torsion och är mycket användbart i kliniken [28].
Sammanfattningsvis är ultraljud användbart om rätt patienter selekteras. De flesta stödjer att man genom poängsystem selekterar patienterna med intermediär risk för testistorsion och i denna grupp använder ultraljud för att bekräfta en differentialdiagnos samtidigt som förstås tecken på torsion kan utvärderas [16].
Behandling
Testistorsion kräver urakut skrotal exploration med detorsion och bilateral orkidopexi (hög risk för kontralateral torsion) eller unilateral orkidektomi vid nekrotisk testikel. Manuell detorsion rekommenderas i vissa riktlinjer när kirurgisk exploration inte är möjlig inom rimlig tid [7]. Detta bör diskuteras med ansvarig operatör. I de flesta fall torkverar testikeln »inåt«, och detorsion görs således genom att testikeln varsamt vrids »utåt« (med undersökaren stående framför patienten). Atypisk torsion (lateral rotation) sker i 1/3 av fallen. Om motstånd uppstår eller smärtan ökar ska proceduren avbrytas [6, 8, 32]. Vid lyckad detorsion blir pojken smärtfri och testikeln får normal position. En del föreslår att då avstå akut exploration, men de flesta rekommenderar inte detta [2, 7, 13].
Torsion av intraskrotala bihang är oftast övergående och behandlas med NSAID. Kirurgisk exploration är endast indicerad om diagnosen är osäker eller vid persisterande smärta. Vid fynd av ichemisk hydatid resekeras denna, ingen orkidopexi utförs och motsatt sida exploreras ej [1, 7, 12, 22].
Epididymit behandlas konservativt med NSAID om urinsticka/urinodling är negativ och inga symtom på urinvägsinfektion finns. Antibiotika ges vid bekräftad bakteriell infektion eller vid immunsuppression [18, 19]. En episod av epididymit kräver ingen utredning eller efterkontroll. Vid återkommande episoder eller tömningsproblem bör bakomliggande orsaker utredas vidare [19].
Idiopatiskt skrotalödem går över inom några dagar men kan återkomma hos vissa patienter [2]. Antihistamin kan erfarenhetsmässigt hjälpa.
Läs även författarintervjun med Anna-Maria Zadig.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Anamnes vid akut skrotum hos barn
Notera patientens ålder. Fråga sedan efter:
- Andra sjukdomar
- Tidigare kirurgi
- Hereditet för testistorsion
- Föregående trauma
- Tidigare episoder av akut skrotum; tidigare episoder av hastigt insättande, övergående smärta
- Systemiska symtom (feber, utslag, petekier, luftvägssymtom, lös avföring)
- Hur de lokala symtomen utvecklades
- Smärtans lokalisation och karaktär (plötsligt insättande, utstrålning)
- Buksmärtor, illamående/kräkningar
- Dysuri
- I tillämpliga fall: oskyddat samlag
Tid till detorkvering och testikelviabilitet
- Inom 4–6 timmar: 90–100 procent viabilitet
- Efter 12 timmar: 20–50 procent viabilitet
- Efter 24 timmar: 0–10 procent viabilitet
Det finns beskrivna fall med bevarad viabilitet även efter 24 timmar. Således bör kirurgisk exploration utföras akut även efter 24 timmars duration, framför allt om debuten är något oklar eller om det finns antydan till torsion–detorsion under förloppet.
Status vid akut skrotum hos barn
Allmäntillstånd
- Vitala parametrar (andningsfrekvens, saturation, puls, blodtryck, feber), hudutslag, smärtpåverkan
Hjärt- och lungstatus
- Inför eventuell narkos/operation
Bukstatus
- Fokus på peritonit, ileustecken och ljumskar
Yttre genitalia
Inspektion:
- Eventuell svullnad och/eller missfärgning/rodnad av penis och skrotum och runt omkring
- Testikelns storlek och position, framför allt om den är uppdragen eller snedställd [1]
- »Blue dot sign« (torkverat, ischemiskt bihang) ses i cirka 10–23 procent av fallen [7, 12]. För att identifiera detta, sträck ut huden kring den övre delen av testikeln
Palpation:
- Kremasterreflex: stryk eller skrapa mot huden på insidan av övre låret; se om ipsilaterala testikeln dras upp och jämför med andra sidan
- Försök palpera bitestikel och testikel var för sig. Börja försiktigt nedtill och palpera uppåt, först på testiken; låt därefter fingrarna glida bakåt mot bitestikeln och utför samma rörelse
- Palpera uppåt längs funikeln
- Palpera buk och ljumskar
- Prehns tecken: lyft den påverkade testikeln; minskad smärta (positivt tecken) kan indikera epididymit men utesluter inte testistorsion [13]
Genomlysning:
- Kan svullnaden i skrotum genomlysas? Detta indikerar oftast vätska (hydrocele), men observera att skrotalbråck hos spädbarn också kan vara genomlysbara
(uppdaterad 2024-09-09)