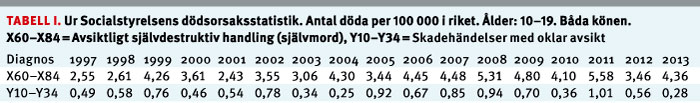
Göran Isacsson hävdar att jag klipper och klistrar i självmordsstatistiken (Läkartidningen. 2014;111:C3US, Läkartidningen. 2014;111:C3U3). Här visar jag Socialstyrelsens tidsserie från 1997 till och med 2013. Det går inte att i Socialstyrelsens databas spåra den »dramatiska ökning« »linjärt med 60 procent« som Isacsson hävdar skedde under några år efter varningstexten 2004 för ökad självmordsrisk [1]. Självmordstalen har under denna period varierat inom intervallet 2,4–5,5. Det föreligger en viss ökning av genomsnittet för periodens senare hälft jämfört med den tidigare. Huvudslutsatsen bör vara att suicidtalen inte gått ned under dessa 17 år. Detta är illa med tanke på de ökade behandlingsinsatserna under denna tid. Vi bör ha en nollvision vad gäller suicid hos unga.
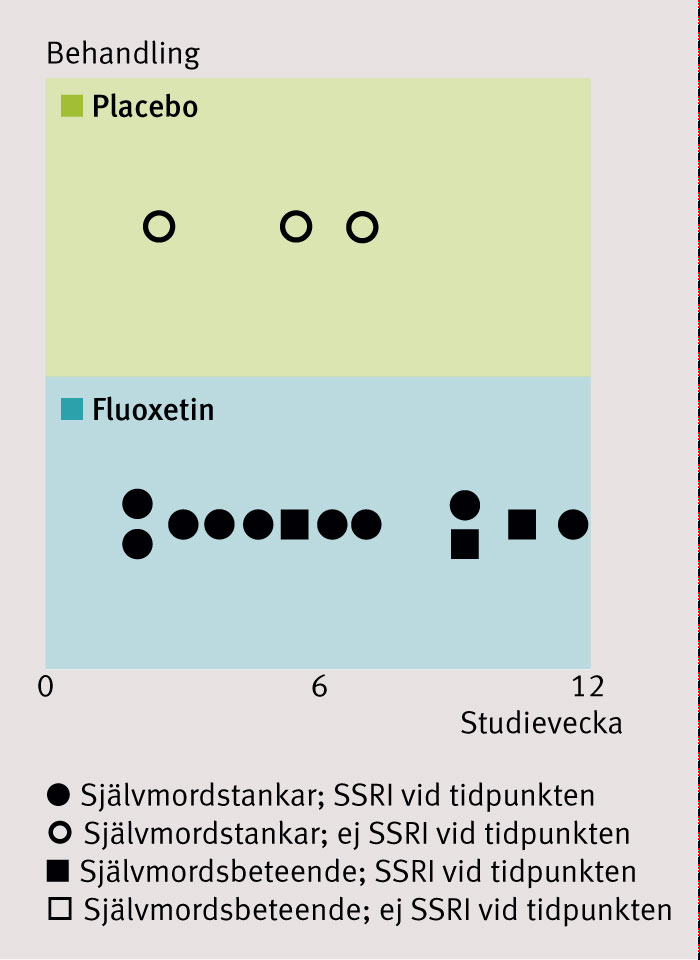
Jag noterar att Göran Isacsson inte hävdar annan mening vad gäller att självmord hos unga under SSRI-medicinering måste anmälas och registreras som misstänkt biverkning. Samma sak gäller självmordsförsök och nytillkomna självmordstankar. Detta är givet då det i TADS-studien (Treatment of adolescents with depression study) framkom att det var en signifikant skillnad i självmordshändelser med 12 fall (11 procent) i gruppen med fluoxetin och tre fall (2,7 procent) i gruppen med placebo under studiens första tre månader. Detta visar jag i figur 1 som är baserad på data från TADS [2]. I TADS visades också att medicinering med SSRI inte är kostnadseffektiv på grund av sjukhuskostnader förorsakade av självmordshändelser [3].
Isacsson och Ahlner har visat att 42 barn och unga dog i suicid med SSRI i blodet perioden 2006–2010 [4]. Under femårsperioden använde 40 437 individer i samma åldrar SSRI [5]. Detta utgör en promille; det vill säga att var tusende SSRI-medicinerande barn mellan 10 och 19 år tog sitt liv. För en misstänkt dödlig biverkning av medicinering är detta en hög siffra (för närvarande medicinerar cirka 3 procent av ungdomarna med SSRI). Vi kan här jämföra med Vioxx-historien, där ett populärt läkemedel hade en farlig biverkning i relativt sällsynta fall, men tillräckligt ofta för att, vid omfattande användning, innebära en avsevärd risk.
Att effekten för SSRI vad gäller depression är obetydlig (NNT 10, dvs tio måste behandlas för att en ska bli bättre än med placebo), formuleras av TADS-studiens författare så här: »The difference translates into a number needed to treat of 10 (95% CI, 7-15). This relatively modest effect, however, is not specific to adolescent depression but is observed also in adults« [6]. Den europeiska läkemedelsmyndigheten (EMA) talar om en »blygsam« effekt [7]. Bridge fann vid en analys av 13 randomiserade kontrollerade studier (2 910 deltagare) en effektstorlek vad gäller depression hos unga vid SSRI-medicinering på 0,25 [8], det vill säga en obetydlig effekt. Som måttlig effekt brukar anges effektstorlek 0,5 och som god effekt 0,8.
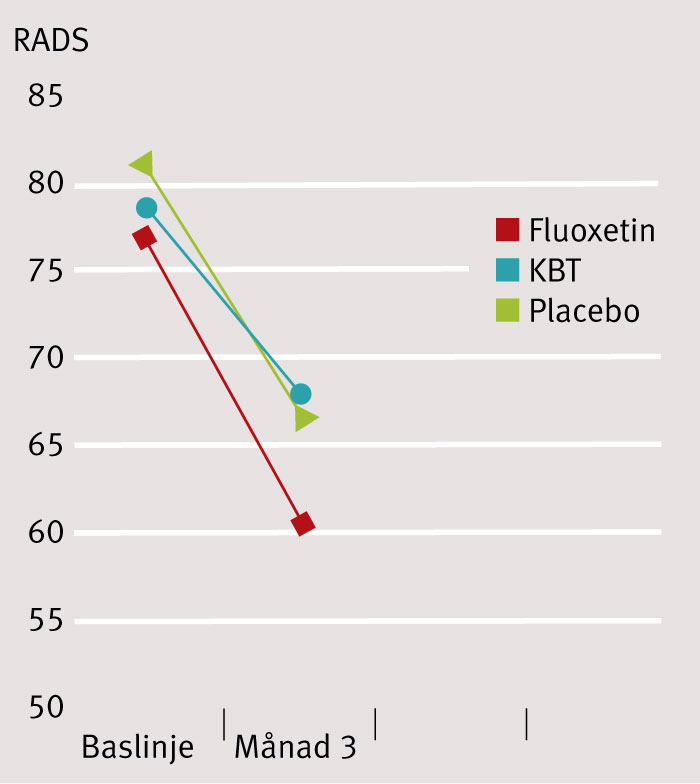
Det går från existerande studier inte att hävda någon positiv särställning för fluoxetin, vilket jag visar i Tabell 2. I Figur 2 (baserad på data från TADS) visar jag hur liten, icke-signifikant, ungdomarna själv skattar skillnaden i Reynolds adolescent depression scale (RADS) [15]. Ju längre tid som gått innan deltagarna följs upp i TADS, desto mindre blir skillnaderna [16]. Efter 9 månader hade deltagare som fått placebo uppnått samma kliniska tillstånd som de som fick fluoxetin eller KBT [17]. Jag har gått igenom alla lex Maria-anmälningar från barnpsykiatrin avseende fullbordat självmord åren 2009–2011. 71 procent av patienterna var ordinerade antidepressiv medicin vid tiden för dödsfallet.
Problemet finns även inom vuxenpsykiatrin. Av 1 077 fullbordade suicid i Sverige perioden 1992–2000 hos patienter som varit inlagda för depression de sista fem åren före självmordet hade 50 procent SSRI i blodet vid dödstillfället. Detta bekräftas av Acta Psychiatrica Scandinavica angående en återtagen artikel [18] [Göran Isacsson, Stockholm, pers medd; 23 mar 2012]. Jag bedömer utifrån dessa data att det är motiverat att inom vuxenpsykiatrin ägna mer uppmärksamhet åt sambanden mellan SSRI-medicinering, personlighetsförändring och ökad suicidalitet. Utifrån en genomgång av kontrollerade studier som omfattar 87 650 vuxna deltagare noterades en ökad risk för självmordsförsök på 3,9 försök/1 000 deltagare för gruppen som fick SSRI [19].
För att komma vidare i arbetet med att minska antalet suicid behövs bra data, och jag föreslår att lex Maria-utredningarna vid fullbordade suicid både inom vuxenpsykiatrin och barn- och ungdomspsykiatrin görs på ett mer standardiserat sätt, med uppgifter om bland annat psykologisk behandling, avbrott eller byte av behandling, läkemedelsbehandling, preparat, noterade effekter, byten samt material kring somatisk sjuklighet, livssituation, trauma-anamnes och aktuella konflikter. Till detta kan kopplas en toxikologisk analys.
För att skapa patientsäkerhet vad gäller kunskap om misstänkta iatrogena suicid krävs stora studier (lämpligen på europeisk nivå) med flera tusen deltagare; barn, unga och vuxna. Det är så kallad eftermarknadsuppföljning (post-marketing surveillance), som är nödvändig för att hitta mindre vanliga men allvarliga biverkningar av farmaka.
Vi bör naturligtvis även följa riktlinjerna från EMA och erbjuda alla deprimerade barn och unga psykoterapi före medicinering, och dessutom bör medicinering med SSRI alltid kombineras med psykoterapi. Hur den psykoterapin ska se ut är inte självklart, det är inte tillräckligt att enbart erbjuda kognitiv betendeeterapi, utan detta bör vara ett högprioriterat forsknings- och utvecklingsområde.