Sammanfattat
Paniksyndrom kännetecknas av plötsliga, oväntade panikattacker med rädsla för nya attacker eller konsekvenser av dem. En andel patienter har även agorafobi.
Olika förklaringsmodeller har förts fram för att beskriva hur paniksyndrom uppstår och vidmakthålls.
Flera behandlingar för paniksyndrom finns, och bland dem är det psykologisk behandling i form av kognitiv beteendeterapi (KBT) eller läkemedelsbehandling (i första hand selektiva serotoninåterupptagshämmare) som rekommenderas och som har stöd i forskningen.
I Sverige har Internetbaserad KBT för paniksyndrom utvecklats och prövats med framgång.
I valet av behandling bör patientens preferenser vägas in.
Diagnosen paniksyndrom innebär att patienten har återkommande panikattacker med plötsliga upplevelser av intensiv rädsla utan att det finns någon tydlig yttre orsak. Attackerna ska sedan ha lett till att personen känner stark oro inför att få ytterligare attacker eller på något sätt har ändrat sina vanor på grund av attackerna. Det kan handla om att undvika vissa platser, som snabbköpet eller bussen, eller att inte kunna gå ut ensam. Under attacken är det vanligt att vara rädd för att tappa kontrollen och kanske dö, att det är något allvarligt fel på ens hjärta eller att man håller på att bli galen [1].
Minst en tredjedel av patienterna med paniksyndrom har dessutom agorafobi, med vilket avses stark rädsla för och/eller undvikande av alla sådana situationer som förknippats med attacker. En gemensam nämnare för agorafobiska situationer är att de medför svårigheter för den drabbade att få hjälp eller att de är svåra att fly ifrån. Eftersom panikattacker är ett vanligt symtom även vid andra ångeststörningar samt vid depression och psykoser är det viktigt med differentialdiagnostik [2].
Prevalensen av paniksyndrom är relativt låg [3], med en tolvmånadersprevalens i Sverige på 2,2 procent, varför man vid diagnostiska bedömningar bör överväga om det snarare rör sig om social fobi eller någon annan ångeststörning. Upp till 22 procent av befolkningen upplever en panikattack någon gång under livet. Kraftiga panikattacker kan även utlösas av droger, läkemedel eller i samband med somatisk sjukdom. I dessa fall rör det sig inte om paniksyndrom, även om paniksyndrom kan utvecklas i efterhand, exempelvis efter en negativ reaktion på droger.
Det är av stor vikt att identifiera och adekvat diagnostisera paniksyndrom tidigt då det kan bli en kostsam sjukdom för både individen och samhället. Inte minst kan det leda till att onödiga medicinska undersökningar genomförs [4] och att den drabbade får försämrad livskvalitet, ökad somatisk sjuklighet och risk för förtida död [5] men också att relationer med anhöriga försämras [1].
Neurobiologiska och psykologiska mekanismer
Flera olika förklaringsmodeller har föreslagits i forskningen kring paniksyndrom [6]. Bäst kan paniksyndrom förstås utifrån en biopsykosocial modell, där medicinska/neurobiologiska, psykologiska och sociala mekanismer samspelar. Vad gäller neurobiologiska mekanismer har genetiska faktorer studerats beträffande både ärftlighet och molekylärgenetik [7]. Exempelvis har vi nyligen sett indikationer på att patienter med den korta varianten av 5-HTTLPR (serotonintransportörsallel) har större symtombörda (panik och depressionssymtom) än patienter utan denna allel [8].
Det finns även teorier kring paniksyndrom som fokuserar på funktionell neuroanatomi, särskilt betydelsen av de nätverk i hjärnan som hanterar rädsla [9]. Dessa rädslonätverk involverar amygdala men även andra strukturer som prefrontala kortex, insulära kortex, talamus, hjärnstammen och hypotalamus. En annan biologiskt orienterad teori är Kleins s k suffocation false alarm-teori [10], som i korthet går ut på att en felaktig kvävningsreaktion triggas vid panik.
Det finns även flera psykologiska teorier kring paniksyndrom. Inom kognitiv beteendeterapi (KBT) finns flera olika, delvis komplementära, förklaringsmodeller. Mekanismer som klassisk betingning och associativ inlärning är också relevanta vid utvecklandet av paniksyndrom [7]. Tidiga teorier, som på senare tid återaktualiserats, analyserar problematiken i termer av klassisk betingning och associativ inlärning av rädsla och panik [7] som sedan vidmakthålls genom påföljande undvikande av (agora)fobiska stimuli.
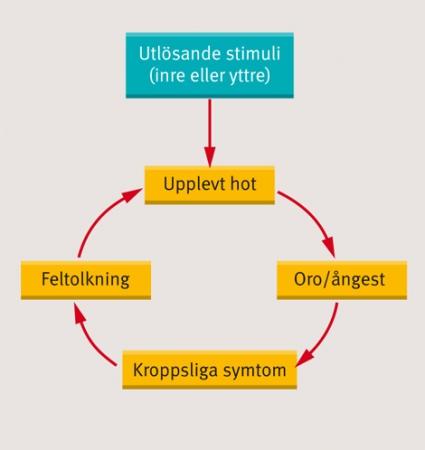
Mest känd bland psykologiska modeller för paniksyndrom är dock David Clarks kognitiva modell [11], som illustreras i Figur 1. Enligt denna modell feltolkar patienten kroppsliga signaler, vilket leder till ökat fysiologiskt påslag, som i sin tur upplevs som ett bekräftande av den katastrofala tolkningen, osv i en ond cirkel. Det hela initieras av inre och/eller yttre utlösande stimuli, som mycket väl kan vara exempelvis yrsel i samband med en vestibulär rubbning eller en reaktion efter intag av droger. Det viktiga i sammanhanget är att utlösande stimuli sedan inte spelar någon roll, mer än att situationen förknippas med ångestattacker. Andra psykologiska teorier finns, exempelvis studier där ångestkänslighet har visats vara predisponerande för utvecklandet av paniksyndrom [12].
Behandlingsalternativ med evidens
Socialstyrelsen rekommenderar främst KBT och därefter läkemedelsbehandling med selektiva serotoninåterupptagshämmare (SSRI) i första hand (Fakta 1) [13].
Läkemedel
Läkemedelsbehandling är för närvarande det vanligast förekommande alternativet i vården. Flera olika läkemedel har visats ge effekt vid paniksyndrom med eller utan agorafobi [14]. Bland dessa ingår SSRI-läkemedel (sertralin, paroxetin och citalopram), tricykliska antidepressiva (TCA) och moklobemid. Även bensodiazepiner har använts men förekommer i mindre utsträckning i behandlingsriktlinjer, och då framför allt för tillfälligt bruk i samband med annan samtidig läkemedelsbehandling. Av ovan angivna läkemedelsklasser är SSRI-preparaten förstahandsläkemedel, inte minst tack vare den fördelaktiga biverkningsprofilen i jämförelse med andra läkemedel. I klinisk praxis är det inte ovanligt att kombinera ett SSRI-preparat och KBT [15], vilket kan ge bättre behandlingsresultat vid akut behandling även om tilläggseffekten av läkemedel på lång sikt är oklar jämfört med att enbart ge KBT [16].
KBT
Av de psykologiska behandlingsalternativen har KBT starkast stöd i forskningen. Med viss variation innehåller KBT för paniksyndrom alltid en förklaringsmodell (rational) som kan utgå från Clarks kognitiva modell men som också inkluderar inlärningspsykologiska principer om den vidmakthållande funktionen av undvikande beteende. Inom KBT arbetar man med att hjälpa patienten att dels identifiera katastroftankarna och bearbeta dem, dels våga pröva att uppleva de känslor han eller hon är rädd för genom att exponera sig för tidigare undvikta situationer. På detta sätt sker en nyinlärning när patienten märker att symtomen visserligen är obehagliga, men ofarliga. Det kan röra sig om att avsiktligt andas hastigt (hyperventilera) och sedan registrera och värdera sina tankar och fysiska reaktioner. Det finns en rad sådana »exponeringsövningar« eller »beteendetest« som väljs utifrån patientens problematik [17].
Därefter bör man gå vidare och jobba med exponering för de miljöer och situationer patienten undviker. Detta är centralt, då agorafobi ofta föreligger. Många patienter har med tiden utvecklat ett undvikande- och s k säkerhetsbeteenden (exempelvis se till att sitta nära utgången på en biograf eller att alltid ha en tablett i fickan). Dessa undvikanden och säkerhetsbeteenden vidmakthåller problemen och måste därför fokuseras i behandlingen.
För patienter som omedvetet hyperventilerar mycket kan tillämpad avslappning och kontrollerad magandning vara bra. Överlag finns det stöd för att tillämpad avslappning fungerar även om resultatet tycks vara bäst i de studier som genomförts i Sverige [18]. Normalt pågår en panikbehandling mellan 10 och 15 veckor, men det går i vissa fall att arbeta snabbare, t ex om skriftligt material används som stöd. En fördel med KBT är att behandlingen går att förmedla på olika sätt. Således finns det stöd för individuell behandling, gruppbehandling, vägledd biblioterapi och vägledd Internetbaserad behandling [19, 20]. Av dessa är Internetbaserad KBT och vägledd biblioterapi de mest kostnadseffektiva [21]. Alla patienter passar givetvis inte för dessa behandlingsalternativ även om jämförande studier mellan individuell och Internetbaserad KBT ger likvärdiga resultat [22]. Långtidseffekter av KBT vid panik finns dokumenterade [23].
Ett behandlingsalternativ som kan övervägas är psykodynamiskt orienterad korttidsterapi [24]. Det rör sig dock om en enstaka studie, som behöver replikeras. Dessutom är metoden mer tidskrävande än KBT. Det finns emellertid patienter som föredrar en psykodynamisk inriktning på sin terapi, och därför är det viktigt att en manualbaserad behandling nu finns tillgänglig. Manualen är dessutom översatt till svenska.
Stegvis vård
Även om utfallet vid individuell KBT är positivt och en hög andel patienter blir förbättrade (minst 70 procent blir normalt panikfria i studier) räcker tillgängliga resurser långt ifrån till för att erbjuda alla patienter individuell KBT. Därför har stegvis vård (stepped care) länge diskuterats och i viss mån undersökts i forskning [19]. Detta förutsätter god diagnostik så att patienten erbjuds lågkostnadsalternativ i första steget (exempelvis Internetbaserad KBT), givet att patienten är lämplig för detta.
För de patienter som inte blir hjälpta av en mindre omfattande behandlingsinsats kan klinikern behöva gå vidare genom att exempelvis remittera till mer intensiv individuell behandling eller kombinationsbehandling med läkemedel. Tyvärr finns det inte tillräckligt med forskning för att avgöra hur detta ska gå till på bästa sätt, och i den kliniska vardagen avgörs behandlingsvalet av vad som finns tillgängligt. Det leder exempelvis ibland till att KBT inte erbjuds trots att patienten önskar den behandlingen. Det är möjligt att Internetbaserad behandling kan öka möjligheterna att erbjuda KBT genom att tillgängligheten ökar.
Situationen i Sverige
För personer med paniksyndrom i Sverige finns det i dag flera behandlingsalternativ, men det råder brist på psykologer och psykoterapeuter med KBT-kompetens. När väl utbildning i KBT ges är det vår uppfattning att panikbehandling ofta lärs ut. Situationen är mer oklar vad gäller psykodynamiskt inriktade utbildningar, men förhoppningsvis kommer även dessa att inkludera panikbehandling framöver då det finns viss evidens och dessutom en manual tillgänglig som är inriktad mot panikbehandling. Forskning finns planerad för att undersöka effekten av den psykodynamiska manualiserade behandlingen i Sverige.
De flesta panikpatienter behandlas i primärvården, och det är främst svårare fall som behandlas på psykiatriska kliniker. Eftersom det finns gott stöd för läkemedelsbehandling är detta sannolikt ofta förstahandsval i den kliniska vardagen, även om KBT och annan samtalsbehandling erbjuds som tillägg. I Socialstyrelsens riktlinjer ges dock KBT visst företräde. Patientens önskemål är viktiga när det finns flera alternativ, vilket även påpekas i Socialstyrelsens riktlinjer [13]. Samsjukligheten med andra ångesttillstånd och affektiva sjukdomar är betydlig, så i behandlingsvalet måste hänsyn tas till detta. När patienten även lider av någon personlighetsstörning kan längre behandlingar vara motiverade, även om evidensläget är oklart i dessa fall.
Det är inte klarlagt om KBT vid panik fungerar sämre vid samtidig personlighetsstörning, givet att denna faller inom det s k kluster C, dvs undvikande personlighetsstörningar [1]. Sverige har sedan länge haft aktiv forskning gällande KBT vid paniksyndrom, där Lars-Göran Öst och medarbetare introducerade Clarks panikbehandling och prövade tillämpad avslappning [18]. Tidigare har även forskning kring agorafobi bedrivits. Under senare år har den psykologiska behandlingsforskningen främst gällt Internetbehandling samt biblioterapi med flera kontrollerade studier av Gerhard Andersson, Per Carlbring och medarbetare [19].
Vad gäller kliniska tillämpningar finns i dag Internetbehandling för paniksyndrom tillgänglig via
Oss veterligen bedrivs för tillfället inga läkemedelsstudier kring paniksyndrom i Sverige.
Paniksyndrom missas ofta i vården
Slutligen bör påpekas att paniksyndrom i likhet med andra ångeststörningar ofta missas i vården och det kan dröja många år innan patienten får adekvat hjälp. Då spontanläkningen är begränsad finns det inte skäl att avvakta med behandling. Det lidande som paniksyndrom innebär kan medföra självmordsrisk, och det finns även indikationer på att tillståndet har negativa hälsoeffekter utöver den psykiska hälsan som ökad risk för kardiovaskulär sjukdom. Eftersom behandlingsalternativ nu finns att tillgå bör sjukvårdens aktörer i linje med Socialstyrelsens riktlinjer se över omhändertagande och vård av patienter med paniksyndrom.
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.