Sammanfattat
Mer än 4 miljoner barn har fötts i världen efter IVF, och 40 000 i Sverige. De senaste åren har ca 3 500 IVF-barn fötts i Sverige.
De allra flesta barn födda efter IVF är friska.
Den största risken med IVF internationellt sett är den höga flerbördsfrekvensen som leder till ökade risker för barnen, framför allt beroende på förtidsbörd. Den höga flerbördsfrekvensen beror på att man återför flera befruktade ägg.
I Sverige återför man i dag i allmänhet endast ett befruktat ägg. Därmed har risken för graviditetskomplikationer och förtidsbörd minskat betydligt.
Det finns en liten men väldokumenterad ökad risk för missbildningar efter IVF.
Utöver förhöjd flerbördsfrekvens beror de ökade riskerna sannolikt på individuella egenskaper hos föräldrarna och inte på IVF-tekniken i sig.
Fortsatt uppföljning är nödvändig för att följa barnen högre upp i åldrarna och för att följa riskutvecklingen när nya tekniker införs.
In vitro-fertilisering (IVF), eller provrörsbefruktning, är den mest framgångsrika och den i dag vanligaste metoden för att behandla ofrivillig barnlöshet, något som drabbar ca 15 procent av alla par i fertil ålder. I början användes IVF för att i första hand behandla barnlöshet beroende på äggledarskador. Numera tillämpas IVF på alla typer av barnlöshet oberoende av bakomliggande orsak. Sedan det första IVF-barnet föddes i England 1978 [1] har mer än 4 miljoner barn fötts i världen och ca 40 000 i Sverige till följd av IVF.
IVF-barnen utgör idag 1–4 procent av alla nyfödda barn i många länder [2]. Runt 13 000 IVF-behandlingar görs i Sverige årligen, varav omkring en tredjedel utgörs av standard-IVF, en tredjedel av IVF med mikroinjektion av spermier (intracytoplasmatisk spermieinjektion, ICSI) och en tredjedel av frys-/tiningscykler. Det senaste åren har närmare 3 500 barn fötts som resultat av dessa behandlingar. Initialt var resultaten generellt sett blygsamma. Publicerade studier visade att återföring av flera embryon per behandling, jämfört med återförande av endast ett eller två, ledde till ökade graviditetschanser; flerbördsproblemet var då okänt [3].
IVF-behandling har sedan dess genomgått en dramatisk utveckling, och resultaten har förbättrats påtagligt: från några enstaka procent graviditeter per behandling med återföring av embryon för 20 år sedan till i dag 35–40 procent. Sedan det första IVF-barnets födelse i Sverige 1982 har nationell statistik förts med aggregerade data från alla IVF-kliniker i landet. Data har sammanställts av Socialstyrelsen. År 2007 ersattes denna rapportering av ett nationellt kvalitetsregister (Q-IVF,
Syftet med denna artikel är att utifrån publicerad litteratur redogöra för utvecklingen inom IVF-tekniken och riskerna för IVF-barnen. Referenser har i första hand valts bland systematiska översikter/metaanalyser och stora registerstudier.
Olika IVF-tekniker
Intracytoplasmatisk spermieinjektion (ICSI) [4] innebar ett stort steg framåt för IVF-tekniken. En spermie injiceras direkt in i ägget. Tekniken används när spermierna är få till antalet eller inte klarar av att befrukta ägget med vanlig IVF-teknik. I dag utgör ICSI ca 50 procent av samtliga »färska« IVF-behandlingar. Ett annat viktigt utvecklingssteg var introduktionen av frystekniken för i första hand befruktade ägg [5]. Nyligen har en ny frysmetod utvecklats, s k vitrifiering, som verkar fungera även på obefruktade ägg [6]. Detta öppnar nya möjligheter för unga kvinnor med t ex tumörsjukdomar och utan fast partner som genomgår cellgiftsbehandling med risk för efterföljande ovarialsvikt. Frysning av obefruktade ägg före cellgiftsbehandlingen skulle då kunna ge dessa kvinnor en god chans till framtida graviditet och barn.
Ett ytterligare utvecklingssteg är frysförvaring av ovarialvävnad före cellgiftsbehandling och senare autotransplantation. Även om tekniken fortfarande är i sin utveckling så har hittills åtta barn fötts i världen med hjälp av denna metod [7]. Studier av barn födda efter återföring av frysta och tinade embryon med den äldre metoden med långsam frysning (slow-freezing) har inte påvisat några särskilda risker med frystekniken jämfört med IVF och återföring av färska embryon. De största registerstudierna har till och med påvisat ett bättre obstetriskt utfall för barn födda efter återföring av frysta/tinade embryon [8]. Erfarenheterna efter den nya frystekniken, vitrifiering, är härvidlag ännu begränsade.
Ett annat viktigt utvecklingssteg var införandet av preimplantatorisk genetisk diagnostik (PGD) som givit par med svår ärftlig sjukdom i familjen möjlighet att få ett eget friskt biologiskt barn. Tekniken innebär att man på 6–8-cellsstadiet via embryobiopsi tar ut en eller två celler (blastomerer) för genetisk diagnostik. Med FISH (fluorescent in situ-hybridisering) och/eller PCR (polymeraskedjereaktion) avgörs om blastomeren (och därmed hela embryot) har normal eller avvikande kromosomuppsättning. Endast friska embryon återförs sedan till kvinnan.
Preimplantatorisk genetisk diagnostik kan också användas vid vissa monogent betingade sjukdomar, t ex cystisk fibros. Fördelen med sådan diagnostik framför sedvanlig fosterdiagnostik är att kvinnan slipper genomgå abort, som ofta sker sent i graviditeten, med dess negativa psykologiska konsekvenser i de fall fostret visar sig vara sjukt. Nackdelen är att kvinnan måste genomgå IVF-behandling. Runt om i världen är i dag mer än 5 000 barn födda efter preimplantatorisk genetisk diagnostik, flera av dem i Sverige. Uppföljning av dessa barn har visat goda resultat och utan tecken på att tekniken skulle innebära några ytterligare risker jämfört med vanlig IVF utan preimplantatorisk genetisk diagnostik [9].
Odling av embryon i 5–6 dagar i stället för 2–3 dagar är rutin på vissa kliniker. Embryot hinner då utvecklas till en blastocyst. Flera studier och även en Cochraneöversikt har visat att graviditets- och födelsefrekvensen är högre med blastocyståterföring än med återföring dag 2–3 [10]. Nackdelar med blastocyståterföring, förutom att den är mer resurskrävande, är att för vissa patienter överlever inga embryon till blastocyststadiet, med utebliven återföring som följd. Dessutom blir det färre embryon att frysa. Även om Cochraneöversikten visade att förlossningsfrekvensen efter blastocyståterföring var högre än med embryoåterföring dag 2–3 så har det totala graviditetsutfallet efter återföring av färskt och frysta embryon inte skilt sig [11].
Uppföljningarna av barn födda efter blastocystodling är få. I den senaste svenska uppföljningen fann man en liten men signifikant ökad risk för förtidsbörd (<37 veckor) och missbildningar hos barn födda i enkelbörd efter blastocystodling jämfört med barn födda efter återföring dag 2–3 [12]. I en stor studie från det australiska registret [13] jämfördes barn födda efter ett-embryoåterföring (SET, single embryo transfer), antingen med blastocyst eller återföring dag 2–3. Ingen signifikant skillnad noterades vare sig i förtidsbörd eller i låg födelsevikt (<2 500 gram).
Äggdonation är tillåten i Sverige sedan 2003 (se nedan). Uppföljningsstudier från Finland [14] har visat att riskerna för graviditets- och förlossningskomplikationer, såsom hypertoni/preeklampsi och blödningar, är något högre, medan riskerna för barnen inte skilt sig från dem för andra IVF-barn.Lagstiftning
IVF-verksamheten regleras i de flesta länder av lagstiftning. Den svenska »Lag om genetisk integritet m.m.« från 2006 (2006:351) ersätter tidigare lagstiftning inom området och omfattar bl a preimplantatorisk genetisk diagnostik, åtgärder i forsknings- eller behandlingssyfte med ägg från människa, insemination och befruktning utanför kroppen. En femårsgräns gäller för frysbevaring av embryon.
IVF-behandling med donerade gameter (ägg eller spermier) är tillåten i Sverige sedan 2003 och behandling av lesbiska par sedan 2005. Däremot är embryodonation och surrogatmödraskap (»låna« en annan kvinnas livmoder) inte tillåtna och inte heller behandling av ensamstående kvinnor. I föreskrifter och allmänna råd om assisterad befruktning (SOSFS 2002:13 och SOSFS 2006:10 M) förordas t ex infektionsscreening av par som ska genomgå IVF. Där anges också det antal ägg som får föras in i en kvinna efter IVF.Problemet med flerbörd
Det enskilt största problemet med IVF har varit en hög flerbördsfrekvens, med ökade risker för barnen. Andelen flerbörder har minskat under senare år men är fortfarande hög i de flesta länder i världen. De senaste rapporterna från de europeiska (ESHRE) och amerikanska (ASRM) fertilitetssällskapen från 2005 angav att flerbördsfrekvensen beräknad på antalet förlossningar var 21,8 procent i Europa [2] och 30,5 procent i USA [15].
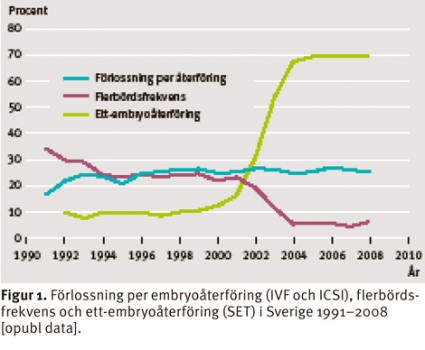
Problemet med flerbörd i Sverige efter IVF har minskat dramatiskt under senare år. Detta beror på att man i allt större utsträckning återför endast ett embryo per behandling. Frekvensen av tvillingförlossningar efter IVF är nu nere på ca 5 procent (den lägsta andelen av alla länder) jämfört med 35 procent 1991 och med 1,4 procent i hela befolkningen [16]. Bakgrunden till denna dramatiska nedgång i andelen flerbörder är uppmärksamheten på de konsekvenser för barnen som den höga flerbördsfrekvensen medförde. Det är känt från flera stora registerstudier, framför allt svenska [17-19], att IVF-barn löpte ökad risk för lågviktighet och förtidsbörd, vilket resulterade i ökad sjuklighet.Antalet återförda embryon
Den viktigaste faktorn som påverkar andelen flerbörder är antalet återförda embryon per behandling. Den första studien som visade att ett-embryoåterföring fungerar väl kom från Finland [20]. Skandinavien och framför allt Sverige har varit föregångare vad gäller att reducera flerbördsfrekvensen genom att i stor utsträckning införa ett-embryoåterföring. I Sverige har denna policy lett till en väsentligen oförändrad förlossningsfrekvens, medan flerbördsfrekvensen sjunkit från 25 procent (år 2000) till ca 5 procent (Figur 1).
Födsel av trillingar har nästan eliminerats genom att man nu maximalt återför två embryon. De få IVF-trillingar som fortfarande föds beror på att ett av de två återförda befruktade äggen delar sig ytterligare eller på att det samtidig sker en spontan befruktning.
Flera randomiserade studier och en Cochraneöversikt är publicerade som jämför förlossningsutfall efter återföring av ett respektive två embryon [21]. Den största av dessa är skandinavisk [22]. Studierna visar tydligt att återföring av två embryon leder till högre förlossningsfrekvens än återföring av ett embryo men att detta kan kompenseras om man i ett-embryogruppen återför ett fryst och tinat embryo om kvinnan inte blev gravid med det färska embryot. Flerbördsfrekvensen blev dramatiskt lägre i ett-embryogruppen. Uppföljning av barnen och en kostnadseffektivitetsanalys visar även de på fördelar i ett-embryogruppen [23].Riskerna med tvillingfödsel
Den höga andelen flerbörder betyder att en tredjedel av IVF-barnen i Europa och nästan hälften av IVF-barnen i USA var födda i flerbörd år 2005 [2, 15]. Majoriteten var tvillingar, men 5 procent av IVF-barnen i USA var trillingar eller fler. Även om det i allmänhet går väl för de flesta tvillingmammorna och deras barn är det välkänt att riskerna är betydligt större än de är hos kvinna och barn vid enkelbörd. För kvinnan ökar risken för ett flertal graviditetskomplikationer, såsom preeklampsi, eklampsi, postpartumblödning, kejsarsnitt, vård på intensivvårdsavdelning och även mortalitet. För barnen ökar risken för framför allt förtidsbörd och lågviktighet, som i sig medför ökad risk för senare neurologiska funktionshinder, såsom cerebral pares (CP).Tvåäggs- eller enäggstvilling
De allra flesta IVF-tvillingar, ca 95 procent, är tvåäggstvillingar (dizygota). Detta kan jämföras med att omkring en tredjedel av spontana tvillingar är enäggstvillingar (monozygota). Man har observerat en ökad risk för monozygota tvillingar efter ovulationsinduktion och IVF och då speciellt med vissa IVF-tekniker, såsom blastocystodling och »assisted hatching« [24]. Assisted hatching innebär att man med mikroteknik förtunnar eller gör ett hål i »äggskalet« för att underlätta implantation i livmodern.
Vid tvillinggraviditet beror mortaliteten och morbiditeten på typen av tvillinggraviditet – där den stora skillnaden finns mellan mono- och dikoriotiska tvillingar. Cirka två tredjedelar av monozygota tvillingar är monokoriotiska och löper därmed större risk än dizygota tvillingar, som alltid är dikoriotiska. Man skulle därför kunna förvänta sig ett bättre utfall för IVF-tvillingar än för spontana tvillingar. Tre metaanalyser visar emellertid att risken för förtidsbörd var högre för IVF-tvillingar än för spontana tvillingar [19, 25, 26]. Även behovet av neonatalvård var signifikant ökat för IVF-tvillingar än för spontana tvillingar. Den senaste publicerade metaanalysen fann också att det var signifikant fler IVF-tvillingar som hade låg födelsevikt [26].
I en nyligen publicerad svensk registerstudie jämfördes enbart dizygota tvillingar efter IVF med dizygota spontana tvillingar. I analysen justerade man för moderns ålder, paritet, rökning och BMI. IVF-gruppen hade signifikant högre andel mycket tidiga förlossningar (<32 veckor) och fler tvillingpar som behövde behandling för neonatal ikterus [27]. Ingen skillnad förelåg avseende låg födelsevikt, viktskillnad mellan tvillingarna eller förekomst av neonatal andningsstörning.Komplikationsrisken vid enkelbörd
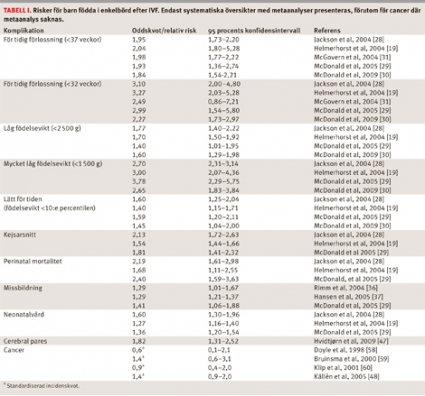
Barn som föds i enkelbörd efter IVF har dubbelt så hög risk för förtidsbörd och låg födelsevikt [19, 28-31]. Risken att drabbas av mycket för tidig förlossning eller att barnet har mycket låg födelsevikt (<1 500 g) är trefaldig vid IVF. Även risken för att barnet är lätt för tiden (small for gestational age, SGA) är ökad ca 1,5 gånger [19, 28]. Mycket talar för att det inte är IVF-tekniken i sig utan snarare egenskaper hos modern, såsom ålder, paritet och tidigare barnlöshet, som förklarar dessa riskökningar [32]. Flera studier har visat att även spontan konception efter en period av barnlöshet innebär större risker än om man inte upplevt någon period av ofrivillig barnlöshet.
Frekvensen av såväl spontana som iatrogena för tidiga förlossningar är ökad vid IVF-graviditeter. Graviditetskomplikationer såsom preeklampsi, placenta praevia och graviditetssdiabetes förekommer i ökad frekvens [28]. Någon skillnad mellan standard-IVF och -ICSI har dock inte påvisats. Däremot har frysmetoden visat sig ha fördelar, med lägre frekvens av förtidsbörder och barn med låg födelsevikt [8]. Möjligen kan ett-embryoåterföring också ge bättre resultat då man observerat att enkelbörd som uppkommit från en initial tvillinggraviditet med två hinnsäckar efter tvåäggsöverföring och som sedan i tidig graviditet reducerats till en hinnsäck (s k vanishing twin-fenomen) oftare ger komplikationer än en graviditet med initialt bara en hinnsäck [33].
Utvecklingen i Sverige när det gäller komplikationer för moder och barn efter IVF har varit gynnsam, och frekvensen av förtidsbörder totalt sett har minskat till nästan hälften, vilket också gäller frekvensen av enkelbörder [34]. Våra senaste data visar att frekvensen av förtidsbörder efter ett-embryoåterföring var 7,2 procent i Sverige åren 2002–2006 jämfört med 5 procent i populationen. Motsvarande frekvens för låg födelsevikt var 5 respektive 3,2 procent [opubl data].
En nyligen publicerad dansk studie rapporterade att IVF-graviditeter var förenade med ökad risk för intrauterin fosterdöd [35]. Undersökningen baserades emellertid på ett relativt begränsat patientmaterial, och bortfallet var betydande. I den senaste svenska sammanställningen kunde vi inte se någon sådan skillnad mellan IVF-graviditeter och populationen [34]. Den totala neonatala mortaliteten har minskat betydligt tack vare den minskade frekvensen av flerbörder.Missbildningar och kromosomavvikelser
Ett flertal sammanställningar visar en viss överrisk för missbildningar hos barn födda efter IVF jämfört med populationen. Den rapporterade oddskvoten (OR) är 1,3–1,4 [36-38]. Även subanalyser avseende enkelbörd eller analyser uppdelade på metoderna standard-IVF eller -ICSI visar samma riskökning [37]. Svenska registerstudier omfattar nu mer än 32 000 födda IVF-barn [38, 39].
I en analys av den första tidsperioden (1982 till och med mars 2002) observerades ca 40 procent ökad risk för missbildningar jämfört med den allmänna populationen. Denna riskökning försvann emellertid när man tog hänsyn till olikheter i maternella karakteristika och år av barnlöshet. Analys av tidsperioden april 2002 till och med december 2006 visade en oförändrad bild.
Några specifika missbildningar sågs emellertid i signifikant ökad frekvens under båda tidsperioderna: hjärtmissbildningar, extremitetsmissbildningar, neuralrörsdefekter och esofagusatresi. Standard-IVF och -ICSI skilde sig inte härvidlag, och den ökning av hypospadi som man observerade efter ICSI under den första tidsperioden kunde inte påvisas under den senare. Den absoluta risken för att ett barn skulle födas med en allvarlig missbildning var under den senare tidsperioden 3,7 procent hos IVF-barn, att jämföras med den övriga populationens 3,0 procent. I de svenska studierna liksom i de flesta andra studier ingår inte de graviditeter som avbrutits på grund av fetal missbildning.
När det gäller kromosomavvikelser har man inte observerat någon ökning hos barn födda efter IVF i de svenska registerstudierna [38, 39]. Den belgiska forskargrupp som introducerade ICSI-tekniken har gjort mycket noggranna uppföljningar [40]. Med prenataldiagnostik hos foster efter ICSI fann de en lätt ökad frekvens av kromosomavvikelser – 3,0 procent – vilket är något högre än förväntat. Ökningen berodde på en ökad frekvens av nedärvda (1,4 procent) och könskromosomala (0,6 procent) avvikelser. Efter ICSI har man också påvisat ökad förekomst av förändringar av Y-kromosomen (s k Y-deletioner) [41]. Dessa Y-deletioner är nedärvda från den subfertile fadern, vilket kan leda till motsvarande fertilitetsproblem hos sonen.Defekter i genomisk prägling
Ett möjligt samband mellan IVF/ICSI och vissa mycket sällsynta tillstånd såsom Beckwith–Wiedemanns syndrom och Angelmans syndrom har rapporterats från bl a USA och Holland [42]. Dessa syndrom har sin orsak i defekter i genomisk prägling (imprinting). I tidigare svenska och danska registerstudier har detta inte bekräftats [38, 43].
Den senaste svenska sammanställningen noterade en tvåfaldig ökning av missbildningssyndrom, men den var baserad på ett fåtal fall (14 av drygt 15 000 barn), varav sex skulle kunna vara orsakade av präglingsmekanismer (tre fall av Prader–Willis syndrom och ett fall av vardera Beckwith–Wiedemanns syndrom, Russell–Silvers syndrom och Zellwegers syndrom) [39].Neurologiska funktionshinder
I ett flertal skandinaviska studier har man undersökt frekvensen av neurologiska funktionshinder och utvecklingstörningar hos IVF-barn [44-46]. Man har funnit att för enkelbörd och flerbörd tillsammans finns en signifikant ökning av cerebral pares (CP) (OR 1,6–3,7) jämfört med barn födda efter spontan graviditet. En svensk studie av Strömberg et al rapporterade den högsta oddskvoten (OR 3,7; 95 procents konfidensintervall, CI, 2,0–6,6) med en frekvens CP på 0,55 procent i IVF-gruppen jämfört med 0,15 procent i kontrollgruppen. Även om andelen flerbörder var överrepresenterad i IVFgruppen var risken för neurologiska skador signifikant ökad även hos barn födda i enkelbörd (OR 2,8; 95 procents CI 1,3–5,9) [45].
I en metaanalys omfattande en svensk, en finsk och en dansk studie med tillsammans 12 191 IVF-barn födda i enkelbörd var OR 1,8 (95 procents CI 1,3–2,5) [47]. Däremot förelåg ingen skillnad i frekvensen av CP mellan IVF-tvillingar och tvillingar födda efter spontan konception (OR 1,0; 95 procents CI 0,65–1,52) [47]. I en svensk studie där data hämtats från Patientregistret fann man inte heller någon ökad risk för CP hos fullgångna barn födda efter IVF [48]. En dansk studie har bekräftat att den ökade risken för CP hos IVF–barn förefaller vara associerad med den högre frekvensen av förtidsbörder [46].Tillväxt och fysisk hälsa
Tillväxten hos barn födda efter IVF har analyserats i flera studier vid olika åldrar från födelsen upp till tidiga tonår. Den senaste studien, som är från Holland, visar att dessa barn har samma normala tillväxt och fysiska utveckling som barn födda efter spontan konception [49]. Samma holländska forskargrupp rapporterade dock högre blodtryck och högre fasteglukosnivåer hos 225 8–18-åriga IVF-barn än hos åldersmatchade kontroller samt att tillväxten under tidig barndom var relaterad till kardiovaskulära riskfaktorer hos IVF-barnen [50, 51].
Dessa resultat indikerar att olika prenatala händelser kan vara associerade med sämre hjärtfunkion och metabola funktioner senare i livet, i enlighet med den s k Barkerhypotesen. Flera epidemiologiska studier har visat att händelser under fosterlivet kan leda till bestående förändringar i organutvecklingen, som skulle kunna orsaka sjukdom senare i livet [52]. En svensk registerstudie på 16 280 barn visade att en signifikant högre andel av barn födda efter IVF än i populationen hade sjukhusvårdats upp till 6 års ålder [48]. Diagnoser såsom infektioner, astma och olycksfall förekom i högre frekvens hos IVF-barnen.Cancer
Någon ökning av antalet cancerfall hos barn födda efter IVF har inte noterats i större långtiduppföljningar [48, 49]. Enstaka larmrapporter från små studier med få fall har rapporterats, såsom en holländsk studie från 2003 där man fann en fem gånger förhöjd risk för retinoblastom hos barn födda efter IVF [53]. Rapporten baserades endast på fem fall mellan 1995 och 2002. Vid en fortsatt uppföljning från 2002–2007 diagnostiserade man ytterligare två fall. Överrisken för retinoblastom var då inte längre statistiskt signifikant (relativ risk, RR, = 1,29; 95 procents CI 0,16–4,66) [54].
Barncancer är sällsynt, och stora kohortstudier är därför helt nödvändiga för att kunna påvisa en eventuellt ökad risk. Den svenska studien på 16 280 barn med en genomsnittlig uppföljningstid på 5,5 år är den största hittills [48]. I den fann man 29 barn med cancer mot förväntat 21 fall (standardiserad incidenskvot, SIR, 1,4; 95 procents CI 0,9–2,0). Man fann fler fall av histiocytos än förväntat (5 respektive 0,9 fall, RR = 5,6; 95 procents CI 1,8–13,0). En ny svensk studie på 32 000 barn är nyligen avslutad.Kognitiv utveckling och beteendeavvikelser
För tidig förlossning ger generellt en viss ökad risk för kognitiv dysfunktion. Inga studier har hittills kunnat påvisa att IVF-barn skulle skilja sig från normalbefolkningen i detta avseende [55]. I den svenska registerstudien av 16 280 barn med 5,5 års genomsnittlig uppföljning såg man ingen ökning av barn med mental retardation [48]. I en europeisk multicenterstudie med svenskt deltagande undersöktes den kognitiva funktionen och emotionella utvecklingen hos nästan 1 500 5-åringar födda efter ICSI, standard-IVF eller spontan konception [56, 57]. Barn med mycket för tidig förlossning var exkluderade. Man fann ingen skillnad i kognitiv förmåga (undersökt med testet WPPSI-R) eller beteendeavvikelser (undersökt med testet CBCL) mellan de tre grupperna. Det finns få studier av barn högre upp i skolåldern, och slutsatserna blir därför mer osäkra för äldre barn.Konklusion
De allra flesta barn födda efter IVF är friska. Det finns emellertid en liten, väldokumenterad och kvarstående ökad risk för missbildning även sedan tvillingfrekvensen numera nedbringats till nästan i nivå med den i den allmänna befolkningen. Risken för graviditetskomplikationer och förtidsbörd med dess följder har dock minskat för hela IVF-kohorten tack vare den minskade andelen flerbörder. Utöver den kvarstående förhöjda flerbördsfrekvensen beror de ökade riskerna sannolikt på individuella egenskaper hos föräldrarna, inte på IVF-tekniken i sig.
Man bör hålla i minnet att all kunskap om IVF-barn vilar på observationsstudier med de inneboende risker för systematiska fel och störfaktorer (confounders) som finns i de statistiska bearbetningarna. Att subfertilitet i sig själv är en störfaktor har tidigt uppmärksammats. Möjlighet finns att IVF-graviditeter och IVF-barn övervakas mer noggrant och att föräldrar till IVF-barn oftare söker sjukvård för sina barn med följden att fler åkommor kan upptäckas. Om de observerade riskökningarna är reella så är de i absoluta tal små. Fortsatt uppföljning är nödvändig för att följa barn högre upp i åldrarna och för att följa riskutvecklingen när nya tekniker införs.
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.