Sammanfattat
Icke-alkoholorsakad fettleversjukdom är den vanligaste leversjukdomen i västvärlden.
Histopatologiskt ses ett spektrum av förändringar av vilka steatos är obligat. Inflammation och hepatocellulär degeneration kan tillkomma, och progress till cirros kan ske.
Insulinresistens förekommer i princip alltid vid icke-alkoholorsakad fettleversjukdom, som således anses vara en av metabola syndromets manifestationer.
Mortaliteten är ökad på grund av främst kardiovaskulära sjukdomar. Ökad risk för komplikationer till följd av cirros föreligger också.
Ökad motion och viktreduktion har visats kunna minska leverförfettning.
Den långsiktiga effekt som farmakologisk behandling som förbättrar insulinkänsligheten har på icke-alkoholorsakad fettleversjukdom är ännu ofullständigt kartlagd.
Leversteatos (fettlever) är den vanligaste leversjukdomen i Sverige och en vanlig orsak till utredning på grund av förhöjda levervärden i blod. Överförbrukning av alkohol var länge ansedd som den dominerande orsaken till leversteatos, men år 1980 beskrev Ludwig och medarbetare [1] inlagring av fett i kombination med förekomst av inflammation i levern hos 20 medelålders patienter som trovärdigt uppgav att de var absolutister.
Kunskaperna om sjukdomen, som fick namnet icke-alkoholorsakad steatohepatit (non-alcoholic steatohepatitis [NASH]), har under de senaste två decennierna ökat markant. Tidigare ansåg man att fettlever var ett ofarligt tillstånd, men i dag vet vi att patienter med fettlever riskerar att få permanent leverskada med risk för allvarliga komplikationer.
Det finns ett tydligt samband mellan metabola syndromet, insulinresistens och fettleversjukdom. Insulinresistens anses vara en minst lika vanlig orsak till leversteatos som överkonsumtion av alkohol. Den övergripande term som används i engelskspråkig litteratur för denna typ av leverförfettning är »non-alcoholic fatty liver disease«, NAFLD (icke-alkoholorsakad fettleversjukdom). Termen innefattar såväl den enklaste formen, dvs enbart steatos (simple steatosis), som den mer aggressiva formen där leverinflammation eller hepatocellulär svullnad har tillkommit, dvs NASH.
Epidemiologi
Prevalensen av icke-alkoholorsakad fettlever har samband med dels förekomsten av övervikt/fetma i befolkningen, dels vilken metod som används för att påvisa sjukdomen. Leverbiopsi kan inte användas i större epidemiologiska studier. Från Dallas rapporterades nyligen att 31 procent av ett urval av befolkningen hade leversteatos när man undersökte studiedeltagarna med protonmagnetresonansspektroskopi [2]. Av individerna med leversteatos hade 79 procent serumtransaminaser inom referensintervallet, och således kan man inte använda förekomsten av patologiska levervärden i befolkningen som ett mått på prevalensen av icke-alkoholorsakad fettleversjukdom, något som görs i många studier.
Från Italien har man rapporterat en prevalens på 23 procent när man undersökte en större befolkningsgrupp med ultraljud av levern [3].
Prevalensen i Sverige är okänd. Någon uppskattning av förekomsten av NASH är svår att göra, eftersom detta tillstånd kan diagnostiseras endast med leverbiopsi. Även varierande definitioner av NASH mellan olika studier bidrar till osäkerheten.
Patogenes och patofysiologi
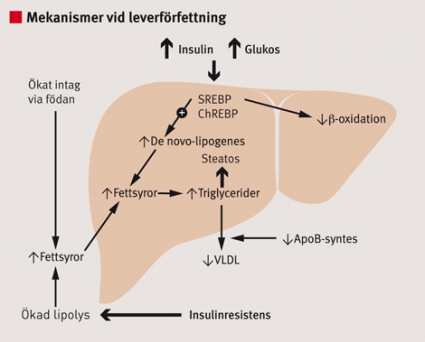
Fettlever uppkommer genom en ansamling av fett, framför allt triglycerider, i hepatocyternas cytoplasma (Figur 1). Det föreligger ett mycket nära samband mellan NAFLD och sjukdomar som kan relateras till metabola syndromet, där insulinresistens är en gemensam nämnare [4]. NAFLD orsakas av en obalans i den normala metabolismen av lipider i levern. Såväl inflödet av fett till levern som den hepatocytära omsättningen av lipider synes vara förändrade. Inflödet av fettsyror till levern är kraftigt ökat. Detta kan uppkomma vid ökat dietärt intag av fett, men den främsta mekanismen är ökad lipolys i fettväven på grund av insulinresistens [5].
Som en konsekvens av insulinresistens uppkommer också hyperinsulinemi i kombination med relativ hyperglykemi, något som medför att transkriptionsfaktorer såsom SREBP (sterol regulatory element-binding protein) och ChREBP (carbohydrate response element-binding protein) induceras i levern. Detta leder till ökad lipogenes och minskad β-oxidation i hepatocyterna [6]. Hyperinsulinemi kan medföra nedsatt syntes av apolipoprotein B och därmed en relativt sett nedsatt utsöndring av lipider från levern i form av VLDL (very low density lipoproteins) [7] (Figur 2).
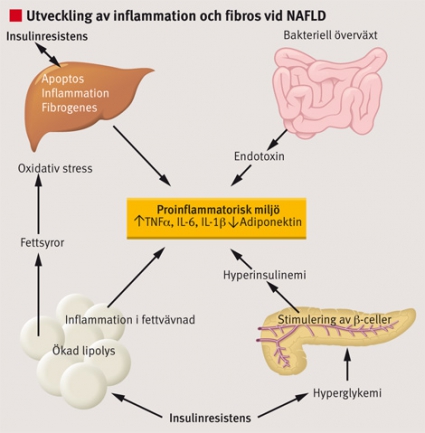
Ansamling av fett i levercellerna anses vara ett godartat och reversibelt tillstånd. Varför vissa individer utvecklar inflammation och tilltagande fibros, dvs NASH, är inte klarlagt. Cytokiner, adipokiner och ändrad expression av vissa gener har föreslagits bidra till denna progress. År 1998 föreslogs en tvåstegsmodell (two hit) [8]. Enligt denna modell är ansamling av fett i hepatocyterna det första steget och ett förmodat andra steg skulle ge upphov till inflammation och utveckling av fibros.
Under senare år har emellertid denna teori ifrågasatts samtidigt som kunskapen om samspelet mellan insulinresistens, fria fettsyror och inflammation i fettväven har ökat. Det har till och med föreslagits att fettinfiltrationen i levern är ett epifenomen till de multipla konsekvenserna av insulinresistens snarare än ett första steg. Vid insulinresistens medför infiltration av makrofager i fettväven ändrade nivåer av ett flertal adipokiner och cytokiner, vilka har associerats med såväl ansamling av fett i hepatocyterna som inflammation och fibros i levern [9-12] (Figur 3).
Utöver ovanstående har studier visat att överviktiga personer tenderar att ha en ändrad bakterieflora i tarmen, och detta tillsammans med ökad tarmpermeabilitet [13] skulle kunna medföra att levern exponeras för ökad mängd endotoxiner.
Det är emellertid viktigt att poängtera att de flesta studier som har undersökt patofysiologiska aspekter av NAFLD är tvärsnittsstudier; således är det omöjligt att fastslå om de förändringar man påvisat ger upphov till NAFLD eller om de är en konsekvens av sjukdomen.
Symtom
De flesta patienter med icke-alkoholorsakad fettleversjukdom har inga symtom eller kliniska fynd som tyder på leversjukdom. Cirka 75 procent av patienterna anges ha förstorad lever, men hepatomegalin kan vara svår att påvisa vid bukpalpation, eftersom förekomst av bukfetma också är hög. Vid uttalad leverförstoring på grund av fettinfiltrationen kan en obehagskänsla i bukens övre högra del uppkomma. Vid utveckling av cirros kan t ex trötthet, ikterus, ascites, splenomegali och esofagusvaricer utvecklas. Dessa symtom och fynd skiljer sig inte från symtom relaterade till cirros orsakad av andra leversjukdomar.
Laboratorieprov och avbildande undersökningar
Även om majoriteten av individerna med leversteatos har levervärden inom referensområdet, är påvisande av lätt till måttligt förhöjda transaminaser den vanligaste orsaken till att patienter med NAFLD identifieras. Bland asymtomatiska patienter med förhöjda transaminaser där anamnes och laboratoriemässig utredning inte talar för andra orsaker till leversjukdom har ca 90 procent NAFLD [14]. Det ska dock poängteras att transaminaserna inte avspeglar sjukdomens svårighetsgrad. Uttalade histologiska förändringar kan ses även vid transaminaser inom referensområdet [15]. Intressant är också att transaminaserna tycks sjunka med tiden, trots att de histologiska förändringarna kan progrediera [16].
Förhöjt γ-GT-värde i serum är inte ovanligt och i mindre utsträckning även förhöjt ALP-värde. Lätt till måttligt förhöjt ferritinvärde i serum är likaså vanligt förekommande. Förhöjda värden av bilirubin och PK(INR) samt låga värden av albumin och trombocyter talar för nedsatt leverfunktion och indikerar att sjukdomen har progredierat till cirros.
Avbildande undersökning av bukens organ är, utöver att påvisa leverförstoring eller avvikande laboratorievärden, det vanligaste sättet att identifiera patienter med NAFLD. Ultraljudsundersökning kan vid fettinfiltration påvisa förhöjd ekogenitet i levern. En metaanalys av 49 studier [17] har rapporterat en sensitivitet och specificitet på 85 procent respektive 94 procent för att påvisa leversteatos med ultraljud när man använde leverbiopsi som referensmetod. Vid datortomografi kan leverförfettning ses som lägre densitet i leverparenkymet, medan man vid kontrastförstärkt MR ser leversteatos som ökad signalintensitet.
Leverförfettning kan påvisas även med en nyligen utvecklad prob, som mäter leverparenkymets attenuering vid undersökning med transient elastografi (Fibroscan). Metoden används dock främst för att uppskatta fibros vid leversjukdomar; dess tillförlitlighet för värdering av fibros vid NAFLD har ifrågasatts.
Differentialdiagnostik
För att fastställa diagnosen NAFLD krävs att »signifikant alkoholkonsumtion« uteslutits, men det finns ingen tydlig evidens för hur stor denna konsumtion får vara. De amerikanska riktlinjerna »tillåter« en daglig maximal konsumtion på 10 g etanol för kvinnor och 20 g för män [18], medan motsvarande siffror i de europeiska riktlinjerna är 20 g respektive 30 g [19]. Som jämförelse brukar man i Sverige ange att ett glas vin innehåller 12 g etanol. En svensk prospektiv studie visade dock nyligen att en daglig konsumtion motsvarande 33 g för män och 16 g för kvinnor inte gav upphov till leversteatos efter tre månader [20].
Emellertid kan det inte uteslutas att individer med metabola riskfaktorer som obesitas eller typ 2-diabetes kan utveckla leversteatos vid konsumtion av mindre mängder alkohol, även om konsumtion av små mängder alkohol synes reducera viktiga konsekvenser av insulinresistens såsom dyslipidemi och kardiovaskulär mortalitet [21].
Om alkoholanamnesen bedöms som otillförlitlig är differentialdiagnostiken mellan alkoholinducerad fettlever och NAFLD ytterst svår. Analys av fosfatidyletanol i blod kan vara av värde i dessa fall.
Alkoholöverkonsumtion är den viktigaste differentialdiagnosen till NAFLD, men ett flertal andra tillstånd kan också ge upphov till fettlever (Fakta 1).
Förhöjt ferritinvärde är vanligt förekommande hos patienter med NAFLD och avspeglar hos cirka en tredjedel ökad järninlagring i levern, s k dysmetabolic iron overload syndrome [22]. Samtidig hemokromatos ska dock uteslutas. Emellertid kan förhöjt ferritinvärde ses utan järninlagring [23], och orsaken anses då vara att inflammation, framför allt ökade halter av TNF-α som är nära förknippade med det metabola syndromet, uppreglerar syntesen av ferritin [24].
Associerade sjukdomar
Övervikt, fetma, typ 2-diabetes, dyslipidemi och hypertoni är vanliga tillstånd, vilka ska diagnostiseras och behandlas. Hos patienter utan tidigare hållpunkter för typ 2-diabetes rekommenderas att man genomför glukosbelastning, eftersom förekomst av typ 2-diabetes har prognostisk betydelse även vid NAFLD.
Andra sjukdomar som man bör ha i åtanke och eventuellt utreda är obstruktiv sömnapné och polycystiskt ovariesyndrom.
Leverbiopsi
Värdet av att utföra leverbiopsi hos patienter med icke-alkoholorsakad fettleversjukdom är omdebatterat. Eventuella fördelar hos den enskilde patienten måste vägas mot metodens potentiella risker. Ett starkt skäl för att genomföra leverbiopsi är differentialdiagnostik mot andra leversjukdomar, t ex hemokromatos eller autoimmun hepatit, i de fall där laboratoriemässig utredning är inkonklusiv. Histologiskt kan man inte särskilja NAFLD från alkoholinducerad leversteatos. Det finns således ingen anledning till att genomföra leverbiopsi på denna indikation.
Det finns skäl att överväga leverbiopsi vid NAFLD oftare än vad som görs för närvarande. Skälet härtill är inte i första hand att verifiera diagnosen utan att bättre kunna prognostisera den framtida sjukdomsutvecklingen, vilket avgör behovet av regelbundna kontroller för att tidigt upptäcka och behandla cirrosrelaterade komplikationer.
NASH, som ju endast kan diagnostiseras med leverbiopsi, anses vara den progressiva formen och bör föranleda ökad uppmärksamhet hos den behandlande läkaren. Emellertid föreligger oenighet om den histologiska definitionen av NASH. Man har föreslagit en gradering, där man poängsätter graden av steatos, lobulär inflammation och hepatocytsvullnad; >4 enligt NAFLD-aktivitetsskalan (NAFLD activity score [NAS]) skulle vara liktydigt med NASH [25].
Denna skala har dock starkt ifrågasatts, eftersom man inte kunnat visa att den har prognostisk betydelse [26]. Det har till och med föreslagits att klinikern ska bortse från om patologen rapporterar förekomst av NASH och enbart fokusera på stadium av leverfibros, eftersom denna parameter förefaller vara den bästa för att predicera framtida leverrelaterade komplikationer [27].
Eftersom leverbiopsi kan vara förenad med obehag och risk för komplikationer, har flera algoritmer utvecklats för att särskilja patienter med NAFLD med ingen eller obetydlig fibros från dem med mer avancerad fibros. Resultaten är lovande, men algoritmerna behöver värderas i flera multicenterstudier innan deras slutgiltiga värde kan avgöras [28].
Under senare år har transient elastografi visats kunna diagnostisera höggradig leverfibros och cirros, framför allt vid kronisk hepatit C. Lovande resultat har rapporterats vid NAFLD [29], men metodens tillförlitlighet har dock ifrågasatts av en senare studie [30]. En försvårande faktor vid NAFLD är att det ofta är svårt att erhålla tillförlitliga mätvärden på grund av fetma.
Behandling
Kost- och motionsvanor bland patienter med NAFLD varierar. Tillgängliga data tyder på att energiintaget är högre och den fysiska aktiviteten lägre bland dessa individer än bland personer som saknar tecken till leversteatos.
Drygt 20 studier där man studerat livsstilsintervention (minskat kaloriintag och ökad motion) vid NAFLD har genomförts [31]. Färre än hälften har varit kontrollerade, och endast en handfull har inkluderat leverhistologi. Samtliga studier har visat reduktion av leverförfettning och transaminasvärden, ofta i kombination med förbättrad glukoskontroll. Endast en studie har kunnat visa statistiskt säkerställd minskning av leverfibros.
I en nyligen publicerad studie [32] randomiserade man deltagarna till att inta antingen lågfettkost eller kost med låg andel kolhydrater. Hos lågfettgruppen sågs signifikant bättre blodfetter, men i övrigt sågs inga skillnader i reduktion av antropometriska parametrar, leverförfettning och transaminasvärden mellan grupperna efter 6 månader.
Måttlig fysisk aktivitet som inte medför viktnedgång har också visats kunna reducera leverförfettning [33].
Farmakologisk behandling med orlistat har inte visats ha tilläggseffekt jämfört med enbart livsstilsintervention [34]. Det ska dock poängteras att det inte är visat att reduktion av mängden fett i levern är associerad med framtida bättre prognos.
Hos individer med uttalad obesitas där livsstilsrelaterade åtgärder och eventuell farmakologisk terapi inte har resulterat i tillfredsställande viktnedgång är obesitaskirurgi ett alternativ. Det finns inga studier där man specifikt behandlat NAFLD med viktreducerande kirurgi. Det finns dock 21 studier där effekten på NAFLD utvärderats när viktreducerande kirurgi utförts av andra skäl [35]. I 18 av dessa reducerades leverförfettning, medan endast 11 påvisade minskad leverinflammation. Sex studier rapporterade minskad leverfibros medan fyra, bl a studien med den längsta uppföljningen (5 år), rapporterade förvärrad fibros.
Farmakologisk behandling av NAFLD har under senare år rönt stort intresse. Eftersom insulinresistens och inflammation anses spela en fundamental roll för sjukdomens uppkomst och progress, är det föga förvånande att man utvärderat läkemedel som främst påverkar dessa faktorer. Metformin har inte visat någon histologiskt påvisbar effekt vid NAFLD [36]. Den antioxidativa substansen vitamin E har visats reducera både steatos och inflammation [37]. Sju randomiserade studier med tiazolidindionerna rosiglitazon och pioglitazon har publicerats, och i samtliga sågs reducerad steatos och inflammation. Ingen övertygande effekt på leverfibros har rapporterats. Patienterna gick i genomsnitt upp drygt 4 kg i vikt, och risken för hjärtsvikt var ökad. Nämnas bör också att rosiglitazon nu har dragits tillbaka från marknaden på grund av kardiovaskulära biverkningar [38]. Eftersom alla läkemedelsstudier har pågått under begränsad tid och ingen reduktion av leverfibros ännu har visats, kan för närvarande inget läkemedel rekommenderas vid NAFLD.
Behandling av de kardiovaskulära riskfaktorerna hyperglykemi, hypertoni och hyperlipidemi utgör också viktiga komponenter, även om man inte har kunnat visa att behandling riktad mot dessa tillstånd förbättrar leversjukdomen.
Hur man ska förhålla sig till behandling med statiner hos patienter med hyperlipidemi och samtidig NAFLD har varit omdebatterat. Flera studier har visat att patienter med leversjukdom inte löper ökad risk att drabbas av hepatotoxicitet vid behandling med statiner. En nyligen publicerad retrospektiv studie har visat att patienter med NAFLD som fått statinbehandling uppvisade signifikant lägre fettmängd i levern och tendens till minskad progress av fibros jämfört med patienter som inte behandlades med statiner [39].
Denna studie kan inte tas som belägg för att statiner har en terapeutisk effekt vid NAFLD, men tillsammans med övriga studier talar den starkt för att statiner inte försämrar leversjukdomen och därför kan användas hos dessa patienter om preparaten är indicerade av andra skäl.
Ett förslag till handläggningsalgoritm för patienter med NAFLD presenteras i Figur 4.
Prognos
Flera uppföljningsstudier har påvisat ökad mortalitet bland patienter med NAFLD. Den huvudsakliga orsaken till detta är överdödlighet i kardiovaskulära sjukdomar, men även leverrelaterad dödlighet är kraftigt överrepresenterad [16, 40]. Risken för att utveckla komplikationer relaterade till cirros är 5–7 procent under 14–21 års uppföljning. Någon konsensus avseende vilka av patienterna med NAFLD som behöver följas för att tidigt upptäcka leverrelaterade komplikationer finns inte. Leverfibros tycks vara den histologiska parameter som bäst predicerar framtida risk för leverrelaterade komplikationer.
Svenska uppföljningsstudier [16, 40] har visat att frånvaro av eller förekomst av endast minimal leverfibros (stadium 0–1) på 14–21 års sikt inte är förenat med utveckling av leverrelaterade komplikationer. Vid fibrosstadium 3 eller cirros är risken ca 20 procent att under de närmaste 7 åren utveckla leverrelaterade komplikationer [41], dvs i paritet med vad som ses vid hepatit C av motsvarande histologiska svårighetsgrad. Det förefaller därför rimligt att dessa patienter följs av hepatolog.
Förutom risken att utveckla komplikationer relaterade till leversjukdomen löper NAFLD-patienter kraftigt ökad risk att utveckla diabetes. I två svenska uppföljningsstudier av patienter med NAFLD hade 23 procent diabetes eller nedsatt glukostolerans efter 2,8 års uppföljningstid [42] respektive 78 procent efter 14 år [16].
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.