Sammanfattat
Autoimmun hepatit är en relativt ovanlig leversjukdom med en incidens och prevalens per 100 000 invånare år på 1 respektive 16. Sjukdomen drabbar kvinnor i 75 procent av fallen.
För att påvisa sjukdom är det viktig med frikostig provtagning av IgG och autoantikroppar (antinukleära antikroppar och glattmuskelantikroppar) hos patienter med även måttligt förhöjda transaminaser.
Leverbiopsi kan stödja diagnosen och ge information om inflammationsgrad och fibrosstadium. 30 procent av patienterna har levercirros vid diagnos.
De flesta patienter svarar på immunsuppressiv terapi.
Behandlingen är ofta livslång.
Det finns en ökad risk för primär levercancer hos patienter med cirros sekundär till autoimmun hepatit.
Autoimmun hepatit är känd som en egen sjukdom sedan 1950-talet. Den beskrevs då av den svenske internmedicinaren Jan Waldenström som en inflammation som drabbar levercellerna. Initialt trodde man att den framför allt drabbade unga kvinnor. I dag vet man att sjukdomen kan uppkomma i alla åldrar, hos såväl män som kvinnor, men att den dominerar hos kvinnor och efter menopaus. Såväl symtomen vid diagnos som sjukdomsförloppet varierar stort. Flera publikationer från en studie i Svensk internmedicinsk leverklubbs (SILK) regi rörande diagnostik, handläggning, behandling och förlopp vid autoimmun hepatit har publicerats, och materialet omtalas i denna artikel som »den svenska kohorten«.
Patogenes
Spekulationerna om de patogenetiska mekanismerna inbegriper presentation för T-lymfocyterna av en ännu inte identifierad peptid, med leverliknande struktur, som initierar en inflammatorisk kaskad riktad mot den egna levern. Denna reaktion mot den egna vävnaden blir inte nedreglerad av de regulatoriska T-lymfocyterna hos vissa genetiskt predisponerade individer, vilket ger upphov till levercellsskada.
Autoantikroppar, förhöjt polyklonalt immunglobulin G och att sjukdomen dämpas av steroider stödjer att det rör sig om en autoimmun sjukdom.
Epidemiologi
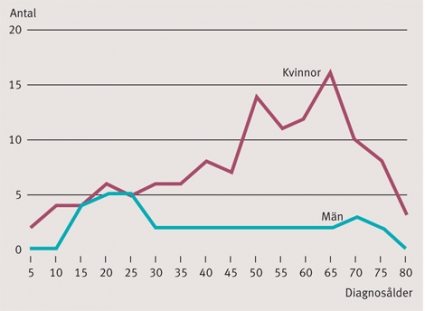
Epidemiologiska studier från Skandinavien talar för en incidens på ca 1/100 000 invånare och år och en prevalens kring 16/100 000 invånare med en tydlig kvinnlig dominans (75 procent) [1, 2]. En tvåfasig incidenskurva har visats i flera studier. I den svenska kohorten sågs en topp i sena tonåren, dominerad av män, och en senare topp efter 50 års ålder, dominerad av kvinnor. Kvinnor verkar ha en jämn, stigande incidens till dryga 60 års ålder, medan män har en topp kring 20 års ålder och sedan uppvisar en låg stabil incidens [2] (Figur 1).
Klinisk presentation
Den kliniska bilden vid insjuknandet varierar stort: från asymtomatisk till fulminant hepatit. Oftast debuterar sjukdomen med ospecifik trötthet, fluktuerande ikterus, obehag subkostalt till höger och ledvärk [3]. Ofta har sjukdomen varit odiagnostiserad i flera år, vilket återspeglas av att så många som 30 procent av patienterna redan har levercirros vid diagnos [2, 4, 5]. Manifestationer av andra autoimmuna sjukdomar är vanliga.
Diagnostik
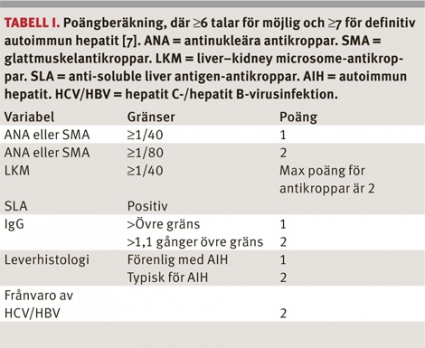
Diagnostiken av autoimmun hepatit baserar sig på påvisning av polyklonalt förhöjt IgG, autoantikroppar och uteslutning av annan genes (hepatit B eller C, Wilsons sjukdom, läkemedelsbiverkningar osv). Man använder sig i forskningssammanhang av poängberäkning för att bekräfta diagnosen autoimmun hepatit [6].
Nyligen har ett förenklat poängsystem presenterats med mer kliniknära karakteristika (Tabell 1) [7]. Där har man inkluderat förekomst av förhöjt IgG, förekomst av positiva autoantikroppar, frånvaro av infektiös hepatit och en bild vid leverbiopsi som är förenlig med autoimmun hepatit. Svårigheter att använda poängsystemet kan uppstå eftersom olika immunologiska laboratorier använder olika titersteg eller bara anger antikroppen som påvisbar eller inte. Leverhistologin beskrivs närmare på annan plats (sidan 1385 i detta nummer), men för typisk autoimmun hepatit krävs interfashepatit, portal inflammation och »rosetting«. För histologi förenlig med autoimmun hepatit krävs en aktiv hepatitbild samt något av ovanstående. Autoimmun hepatit har således ingen specifik eller patognomon levermorfologi och kan vara svår att skilja från andra kroniskt aktiva hepatiter.
Vad man inte har tagit upp i det nya poängberäkningssystemet är att autoimmun hepatit oftast svarar utomordentligt bra på behandling, med snabbt sjunkande transaminaser. Ett annat typiskt fenomen är att sjukdomen ofta recidiverar eller att transaminaser stiger vid nedtrappning eller utsättning av behandlingen [6].
Laboratoriebild
Majoriteten av patienterna (>95 procent) har vid diagnos patologiska leverprov, men spännvidden på transaminasnivåerna är stor beroende på om autoimmun hepatit diagnostiseras vid cirros eller vid ett akut hepatitliknande tillstånd. Laboratoriebilden uppvisar ett mönster som vid hepatocellulär skada. Autoantikroppar kan påvisas hos flertalet patienter. I Sverige analyseras framför allt antinukleära antikroppar (ANA) och glattmuskelantikroppar (SMA) i rutindiagnostiken. På vissa håll i landet tas mer regelbundet även liver–kidney microsome (LKM)-antikroppar. Det finns en uppsjö av andra antikroppar som kan vara positiva vid autoimmun hepatit. Ytterligare en värd att nämna och som kan ha klinisk relevans då de tre ovan nämnda är negativa är anti-soluble liver antigen (SLA)-antikroppar.
I den svenska kohorten kunde autoantikroppar påvisas hos 79 procent av patienterna vid diagnos (SMA 65 procent, ANA 60 procent och LKM hos enstaka patienter). Under uppföljningen hade 87 procent av patienterna någon gång positiva antikroppar [2].
Subklasser
Med avseende på olika antikroppsmönster och olika klinisk bild har man delat upp autoimmun hepatit (AIH) i subklasser.
AIH-1 karakteriseras av ANA och/eller SMA och utgör majoriteten av fallen (80 procent). Denna subklass har kvinnlig dominans, är associerad med manifestation av andra autoimmuna sjukdomar och är sällan akut i sin debut. Ungefär 25 procent av patienterna med AIH-1 har cirros vid diagnos [8]. AIH-2 karakteriseras av påvisning av LKM-1-antikroppar och anges utgöra 20 procent av AIH-fallen i Europa men endast 4 procent i USA. Även här ses kvinnlig dominans (95 procent), och samtidiga andra autoimmuna sjukdomar är vanliga. AIH-2 anges drabba framför allt unga (medeldiagnosålder 10 år). Den har ofta ett mer allvarligt förlopp och anses vara mer svårbehandlad [8, 9]. AIH-3 karakteriseras av anti-SLA-antikroppar eller anti-liver–pancreas-antikroppar. Denna variant har föreslagits vara mer av en subgrupp till AIH-1 eftersom den beter sig som denna.
Övergångsformer
Om patienten sviktar på behandlingen eller om en kolestasbild tillkommer måste man överväga blandformer av autoimmun hepatit med primär biliär cirros eller primär skleroserande kolangit, s k överlappningssyndrom. Blandformer eller övergångsformer mellan olika immunologiska leversjukdomar finns rapporterade hos 12–18 procent av vuxna med autoimmun hepatit. Vid misstanke om överlappning får man beakta bägge sjukdomarna i behandlingen och lägga fokus på den som dominerar, oftast autoimmun hepatit (se vidare sidan 1399 i detta nummer).
Behandling
Behandlingsstrategierna vid autoimmun hepatit varierar över världen. I brist på studier förespråkas i de amerikanska riktlinjerna en förhållandevis restriktiv behandlingsregim vid måttligt förhöjda transaminaser [10]. I Sverige har vi en mer aktiv behandlingstradition med insättning av steroider även vid lätt–måttligt förhöjda transaminaser. Behandlingsmålet är att uppnå normalisering av transaminaser.
Hos patienter med kraftigt förhöjda transaminaser, >10 gånger över normalvärdet, rekommenderas insättning av prednisolon i en dos på 30 mg (–60 mg) vid diagnos. Denna dos kan sedan, under regelbunden uppföljning av leverprov, trappas ned under ett halvårs tid till lägsta möjliga underhållsdos (2,5–5 mg/dag) med stabila transaminaser. I en ännu inte publicerad multicenterstudie anges budesonid kunna vara ett alternativ till remissionsbehandling vid icke-cirrotisk autoimmun hepatit [11]. 90 procent av patienterna svarar på insatt behandling med sjunkande transaminaser inom ett par veckor. Remission med normalisering av transaminaser och IgG kan förväntas hos 60 procent inom ett år och hos upp till 80 procent inom två år [10, 12]. Histologisk remission uppnås ungefär sex månader senare.
Då remission uppnåtts får man överväga remissionsbevarande terapi antingen med lågdos steroider i form av prednisolon eller kanske hellre i form av budesonid 3–6 mg (såvida patienten inte redan har cirros med portosystemisk shuntning) [11, 13]. Alternativt kan man sätta in azatioprin under sedvanlig uppföljning i låg dos: 50–100 mg. Det har visat sig att azatioprindosen vid underhållsbehandling oftast kan vara lägre (1 mg/kg kroppsvikt) än vid inflammatorisk tarmsjukdom, men rekommendation är 2 mg/kg vid singelbehandling [14].
En annan vanlig strategi är att starta behandling med en kombination av kortison och azatioprin, med målet att trappa ned och sätta ut kortison på 6–12 månaders sikt efter remission med fortlöpande kontroller av transaminasnivåerna. Med tanke på att många patienter är postmenopausala kvinnor och kommer att ha långvarig steroidbehandling ska osteoporosprofylax övervägas i tidigt skede.
Det finns indikation för behandling även av äldre. Med effektiv terapi kan en normal livslängd förväntas [4]. Hos ett fåtal patienter kan man överväga att låta bli behandling: hos dem med påvisad cirros utan tecken på inflammation eller möjligtvis hos dem med dekompenserad cirros som är klara transplantationskandidater [11], även om klinisk respons ofta ses också i denna grupp.
I Sverige betraktar vi vanligtvis underhållsbehandlingen som livslång. Studier har visat att 70 procent av patienterna recidiverar inom tre år vid utsättning av behandlingen. Om man väljer att trappa ut medicineringen bör leverproven följas regelbundet och initialt mycket tätt. I litteraturen anges att behandlingen kan övervägas att sättas ut efter ett par års tid om såväl transaminaser och IgG normaliserats och förnyad leverbiopsi inte påvisar aktiv inflammation [10, 11]. Dock påtalas risken för recidiv och därmed ökad risk för vidare fibrosbildning.
I normalfallet svarar autoimmun hepatit bra på insatt behandling. För patienter som inte tolererar eller svarar dåligt på azatioprin finns i dag inga randomiserade studier över alternativ. Man har försökt behandla med CellCept (mykofenolatmofetil) [15] och/eller Prograf (takrolimus). Det finns preliminära rapporter om såväl inducerande som remissionsbevarande effekt av takrolimus.
Ytterligare en terapeutisk möjlighet är levertransplantation för patienter med terminal leversjukdom. I det europeiska transplantationsregistret har 4 procent av de hitintills gjorda levertransplantationerna gjorts på indikationen autoimmun hepatit. I litteraturen anges att ca 10 procent av patienterna med autoimmun hepatit kommer att behöva levertransplantation.
Naturalförlopp
Naturalförloppet vid kroniskt aktiv hepatit finns endast beskrivet innan hepatit C-virusinfektion kunde detekteras, varför leverskada orsakad av både autoimmun hepatit och hepatit C tidigare inkluderats. Då beskrevs en fem- och tioårsöverlevnad på 50 respektive 10 procent. Med immunmodulerande terapi har prognosen drastiskt förbättrats för patienter med autoimmun hepatit. Man vet att 30 procent har cirros vid diagnos och att många utan cirros vid diagnos har en fortsatt
fibros- och cirrosutveckling trots terapi. Den transplantationsfria tioårsöverlevnaden har visat sig klart sämre hos dem med cirros vid diagnos i studier publicerade under 2000-talet [5, 12]. Med den i dag gängse terapin närmar sig dock livslängden för patienter med autoimmun hepatit bakgrundspopulationens.
Förloppet hos den svenska kohorten
I den svenska kohorten hade majoriteten av patienterna någon form av leverstigma vid diagnos i form av trötthet (69 procent), ikterus (47 procent) eller klåda (14 procent). Men redan vid diagnos har 30 procent levercirros, vilket förklarar att närmare 7 procent har ascites, 4 procent påvisbara varicer och några enstaka leverencefalopati. Först 15 år efter diagnos fanns i detta material en signifikant skillnad i överlevnad jämfört med bakgrundspopulationen. Man kan dock se att patienter med levercirros vid diagnos har klart sämre överlevnad än patienter utan cirros. Den levertransplantationsfria fem- och tioårsöverlevnaden var för hela gruppen 92 respektive 80 procent, men för dem med levercirros vid diagnos var den 76 respektive 59 procent, vilket är jämförbart med andra kohorter som rapporterats.
Under uppföljningstiden, som var åtta år i medeltal, fick ytterligare 10 procent levercirros trots behandling. Förhöjda transaminaser, som tecken på pågående inflammation, är prognostiskt ogynnsamt. Det förelåg inga skillnader i transplantationsfri överlevnad mellan kvinnor och män. Levercirros vid diagnos var prognostiskt ogynnsamt, medan insjuknande med en hepatitliknande bild med kraftigt förhöjda transaminaser var prognostiskt gynnsamt. 24 patienter levertransplanterades. Två avled i anslutning till transplantationen och ytterligare fem under uppföljningen – i medeltal tio år efter transplantationen (95–175 månader).
Till skillnad från den svenska normalbefolkningen, där majoriteten dör i hjärt–kärlsjukdom, så avled patienterna med autoimmun hepatit i drygt hälften av fallen som följd av sin leversjukdom. Den direkta dödsorsaken var i 55 procent av fallen gastrointestinal blödning/chock eller leversvikt.
Autoimmun hepatit, graviditet och amning
Det är väl känt att kvinnor med kronisk leversjukdom har minskad fertilitet. Trots att många kvinnor får autoimmun hepatit i tidig ålder och kommer att leva med sjukdomen under större delen av sitt fertila liv finns få studier och divergerande resultat [16-19]. Om sjukdomen är i stabil fas, till och med om den är i en kompenserad cirrosfas, utgör autoimmun hepatit ingen kontraindikation för graviditet. Sjukdomsförloppet varierar under graviditet, från förbättring till försämring. Dessutom förekommer flera rapporter om debut av sjukdomen under graviditet. Det är väl beskrivet att det föreligger ökad risk för nytt skov/försämring efter förlossningen.
Steroider går att använda under såväl graviditet som amning, men man bör sträva efter lägsta fungerande dos.
Ur SILK:s perspektiv bedömer vi att azatioprin hos väl inställda patienter bör bibehållas under både graviditet och amning [19]. Erfarenheter från kvinnor med inflammatorisk tarmsjukdom (IBD) och efter njurtransplantation har visat att azatioprin kan anses säkert under graviditet. Nyare studier med koncentrationsmätningar från bröstmjölk innebär att azatioprinbehandling hos modern kan anses säker även för barnet under amning [20].
Hepatocellulär cancer
Det är känt att patienter med cirros har en årlig risk på 3–9 procent att utveckla hepatocellulär cancer. Rekommendationer angående screening och övervakning finns för patienter med cirros orsakad av hepatit B och C samt för cirros sekundär till hemokromatos, primär biliär cirros och alkoholcirros. Det finns dock inga rekommendationer för uppföljning av cirros sekundär till autoimmun hepatit eller NASH (icke-alkoholorsakad steatohepatit) eftersom studier saknas.
I det svenska materialet framkommer en klar överrisk för hepatobiliär cancer hos patienter med autoimmun hepatit med en standardiserad incidenskvot (SIR) på 23 (95 procents konfidensintervall 7,5–54). Alla patienterna med hepatocellulär cancer hade levercirros [21]. Engelska erfarenheter talar för en risk för hepatocellulär cancer på 1,1 procent årligen för patienter med autoimmun hepatit och cirros [22].
Sammanfattningsvis är autoimmun hepatit en relativt ovanlig sjukdom. Den är behandlingsbar med immunsuppression, och svenska erfarenheter visar att patienter som svarar väl på behandlingen har en överlevnad som är jämförbar med bakgrundspopulationens.
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.