Sammanfattat
Överlappningssyndrom är kolestatiska tillstånd som uppfyller kriterier för två autoimmuna leversjukdomar samtidigt eller konsekutivt.
Vanligast är primär biliär cirros/autoimmun hepatit och autoimmun hepatit/primär skleroserande kolangit.
Misstanke om överlappningssyndrom bör uppkomma vid befintlig eller tillkommande kombinerad hepatocellulär/kolestatisk profil på leverprov och/eller förekomst av flera olika typer av autoantikroppar.
Komponenten autoimmun hepatit är viktigast att identifiera, eftersom den svarar bra på immunsuppressiv terapi. Det förutsätter i de flesta fall leverbiopsi.
De klassiska autoimmuna leversjukdomarna autoimmun hepatit (AIH), primär biliär cirros (PBC) och primär skleroserande kolangit (PSC) är inte alltid entydigt avgränsbara diagnostiska entiteter. Eftersom patogenesen är okänd, blir diagnosen dessutom avhängig kriterier som ibland inte helt uppfylls. Inte sällan påträffas patienter med inslag av flera olika autoimmuna leversjukdomar samtidigt eller som uppfyller flertalet men inte alla kriterier för en specifik sjukdom [1]. Kunskapen om dessa tillstånd är otillräcklig, framför allt beträffande hur de ska behandlas.
Med överlappningssyndrom (overlap syndrome) avses kolestatiska tillstånd som uppvisar karakteristika för två olika autoimmuna leversjukdomar samtidigt eller konsekutivt under sjukdomsförloppet (Fakta).
Ibland talar man även om variantsyndrom och avser då tillstånd som liknar autoimmun hepatit eller primär biliär cirros men som inte uppfyller tillräckligt många diagnostiska kriterier för att den specifika diagnosen ska kunna ställas [2]. I litteraturen anges att 20 procent av patienter med autoimmun leversjukdom uppvisar karakteristika för även en andra typ av autoimmun leversjukdom [1, 2].
Spektrum av varianter
Överlappningsformer mellan autoimmun hepatit och primär biliär cirros samt mellan autoimmun hepatit och primär skleroserande kolangit dominerar [3]. Dessutom finns ett spektrum av varianter av kolestatisk autoimmun leversjukdom från äkta autoimmun hepatit via autoimmun kolangit, AMA-negativ (AMA = antimitokondriella antikroppar) primär biliär cirros och kolestatisk autoimmun hepatit till äkta primär biliär cirros [2].
Otydligheten ökas ytterligare av att både klassisk primär skleroserande kolangit och klassisk primär biliär cirros har flera histologiska likheter med autoimmun hepatit, vilket försvårar definitionen av överlappning [4]. Övergång mellan odiskutabel primär biliär cirros till lika odiskutabel autoimmun hepatit hos en och samma patient har dokumenterats, vilket talar för att autoimmun leversjukdom är ett dynamiskt tillstånd med fenotyper som kan förändras över tid, sannolikt beroende av varierande antigenstimulering. Det understryker betydelsen av beredskap för att ompröva dessa diagnoser över tid, vilket förutsätter upprepade leverbiopsier.
Autoimmun hepatit/primär skleroserande kolangit
Överlappning mellan autoimmun hepatit och primär skleroserande kolangit påträffas främst hos yngre individer [5]. Misstanke om diagnosen uppkommer hos patienter med känd autoimmun hepatit som uppvisar samtidig biokemisk kolestas, förekomst av inflammatorisk tarmsjukdom eller antineutrofila cytoplasmaantikroppar (P-ANCA) eller som svarar sämre än förväntat på immunsuppressiv behandling av sin autoimmuna hepatit.
Övergångsformen kan misstänkas också hos en patient med primär skleroserande kolangit som uppvisar påtaglig stegring av aminotransferaser eller antinukleära antikroppar (ANA) och/eller antikroppar mot glattmuskelceller (SMA).
Med utgångspunkt i den stora s k SILK-AIH-kohorten (SILK = Svensk internmedicinsk leverklubb) [6] uppfyllde 5,5 procent av patienterna histopatologiska kriterier för både autoimmun hepatit och primär skleroserande kolangit [7]. Flertalet hade kolangiografiska tecken på primär skleroserande kolangit, medan 25 procent uppvisade endast histologiska förändringar och således hade »small duct PSC«. Hos samtliga patienter i den sistnämnda kategorin ställdes diagnosen primär skleroserande kolangit efter diagnosen autoimmun hepatit.
Vid uppföljningen av patienterna bekräftades den sedan tidigare kända, relativt sett mera godartade prognosen för »small duct PSC«. Patienter med överlappning mellan »large duct PSC« och autoimmun hepatit svarade bättre på immunsuppressiv terapi än de med »small duct«-överlappning. Sannolikt har studien underskattat antalet patienter med »large duct«-överlappning, eftersom tillkomst av kolangiografiskt påvisad primär skleroserande kolangit troligen inte alltid föranlett förnyad leverbiopsi.
Autoimmun hepatit/primär biliär cirros
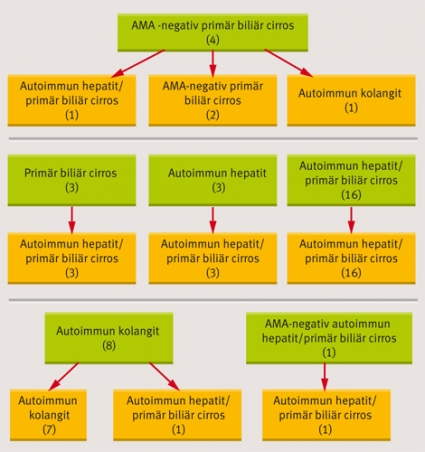
I en annan studie inhämtades uppgifter om alla patienter med kända variantsyndrom av primär biliär cirros i den samlade SILK-PBC-kohorten [8]. Den motsvarar cirka 65 procent av alla patienter med primär biliär cirros i Sverige. I denna population om totalt 800 patienter med primär biliär cirros identifierades 35 (5 procent) patienter med varianter av primär biliär cirros [9]. De utgjordes av 25 patienter med överlappning mellan autoimmun hepatit och primär biliär cirros, 8 med autoimmun kolangit och 2 med AMA-negativ primär biliär cirros. Medeluppföljningstiden för dessa patienter från diagnostillfället var 125 månader. I Figur 1 illustreras hur diagnoserna förändrats över tid.
Upprepade leverbiopsier är en förutsättning för att dessa former ska identifieras. Immunsuppression och ursodeoxicholsyra inducerade komplett eller god remission avseende aminotransferaser hos hälften av patienterna. Sannolikt kan andra variantformer av primär biliär cirros än överlappning mellan primär biliär cirros och autoimmun hepatit betraktas som en entitet, och det finns således ingen klinisk anledning att särskilja autoimmun kolangit, AMA-negativ primär biliär cirros och kolestatisk autoimmun hepatit [9].
Upprepade leverbiopsier bidrar till säker diagnos
Det är således särskilt viktigt att vara uppmärksam på inslag av autoimmun hepatit hos patienter med kolestatiska leversjukdomar, eftersom hepatitinslaget obehandlat kan leda till snabbare progress av leversjukdomen [10] samtidigt som autoimmun hepatit vanligen svarar bra på immunsuppressiv behandling [11].
Därför bör man vara liberal med upprepade leverbiopsier vid uppföljning av patienter med kolestatiska leversjukdomar om de under förloppet uppvisar anmärkningsvärda transaminasstegringar eller nytillkommen ANA-/SMA-förekomst samt patienter med primär biliär cirros med ursodeoxicholsyrarefraktär sjukdom [3].
Vidare bör kolestas hos patienter med autoimmun hepatit väcka misstanke om tillkomst av primär skleroserande kolangit, och vid negativt kolangiogram ska kompletterande leverbiopsi utföras.
Underlaget för behandlingsrekommendationer är ännu otillräckligt, och större studier av patientgrupper med välkarakteriserade överlappningssyndrom behövs. Sannolikt kan dock kombinationen immunsuppression och ursodeoxicholsyra vara effektiv.
*
Potentiella bindningar eller jävsförhållanden: Stefan Lindgren har uppburit ekonomisk ersättning för deltagande i utbildningsmöten anordnade av Meda AB.