Sammanfattat
Neuropatisk smärta kan vara svår att diagnostisera och behandla i primärvården, framför allt när tidspressen blivit allt större.
Det krävs ett mångfasetterat synsätt och patientcentrerat arbetsätt för att välja rätt behandling för patienter med neuropatisk smärta.
För att rätt handlägga patienter med neuropatisk smärta är det viktigt att detektera allvarlig patologi och psykosociala faktorer som kan motverka ett positivt behandlingsresultat.
Den enskilt viktigaste diagnostiska åtgärden är ett snabbt sensoriskt test, som ska överensstämma med de anmanestiska uppgifterna.
Riktlinjer för handläggning under en 10-minuterskonsultation har utarbetats vid ett seminarium.
Ett dokument för uppföljning av behandlingsresultat har sammanställts och kommer att utvärderas.
Effektiv smärtlindring och palliativ vård är viktiga uppgifter för läkare inom primärvården. Samtidigt har handläggningen av smärtpatienter blivit alltmer komplex, tidspressen har ökat för alla professioner inom vården och de ekonomiska ramarna har blivit trängre. Vården av patienter med långvariga besvär upplevs i många fall som svår och frustrerande. I synnerhet kan det vara svårt att diagnostisera och behandla neuropatisk smärta. Dessutom kan kulturella och sociala faktorer bidra till att det brister i kommunikationen mellan läkare, patienter och anhöriga, där alla har skilda förväntningar. Sådant kan leda till frustration bland alla parter och rundgång i vårdapparaten.
För att upprätthålla god behandlingskvalitet krävs enkla, pålitliga och praktiska rekommendationer för behandling av patienter med långvarig smärta.
Riktlinjer för öppenvården
Tre specialistläkare (två i allmänmedicin och en i anestesi/ intensivvård och smärtlindring) med daglig erfarenhet av patienter med långvarig smärta tog i december 2007 »initiativet till smarta riktlinjer« http://www.smartariktlinjer.se . Målsättningen var att formulera rekommendationer för öppenvårdsbehandling av patienter med smärta. Första fokus var på neuropatisk smärta med sikte på kvalitetsstyrning vid diagnos och behandling och med inriktning på att identifiera uppnåbara fördelar och undvikbara risker samt behövliga vårdinsatser. Riktlinjerna för handläggning skulle utformas så att de skulle kunna användas inom en 10-minuterskonsultation.
För att utforma lättanvända riktlinjer, baserade på evidens från litteratur och klinisk erfarenhet, rekryterades 20 deltagare till ett multidisciplinärt seminarium våren 2008. De 20 deltagarna representerade allmänmedicin, anestesi/intensivvård, geriatrik, internmedicin, neurologi, ortopedi, psykologi, sjukgymnastik, smärtlindring och yrkesmedicin. Sex arbetsgrupper diskuterade historik, somatiska och psykosociala varningssignaler (»röda« och »gula flaggor«), undersökningsmetodik, läkemedelsbehandling, icke-farmakologisk behandling och uppföljning inklusive psykosocialt stöd samt utvärdering.
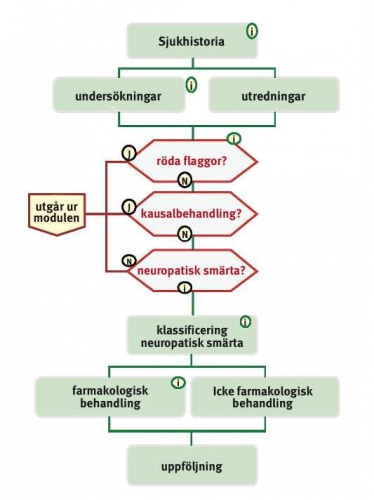
Arbetsgrupperna sattes samman utifrån specifika kunskaper och erfarenhet av respektive ämne. Vetenskapliga publikationer och riktlinjer fanns tillgängliga. Konsensus nåddes genom plenumdiskussioner. Två läkare med erfarenhet av kliniskt arbete och kvalitetssäkring var moderatorer. Riktlinjer för en 10-minuterskonsultation utformades. Där beskrivs vilka punkter i sjukdomshistorien som är mest lämpade för bedömning av eventuella röda flaggor, patientens allmänna tillstånd och smärtans karaktär.
Kriteriet för neuropatisk smärta
Nyckelkriteriet för neuropatisk smärta är en sensorisk störning inom minst en av följande modaliteter: beröring, kyla, värme och smärta. Dessa undersökningar kan genomföras inom en minut. Behandlingsrekommendationer hämtades från aktuell litteratur. Ett formulär utformades som ett användarvänligt verktyg för uppföljning. Införande i den rutinmässiga vården har inletts.
Vad hinner man göra på 10 minuter? Det utarbetade förslaget till handledning för praktiken framgår av Figur 1.
Smärtans lokalisation
Den viktigaste informationen om patientens sjukhistoria utgör smärtans lokalisation med åtföljande neurologiska symtom i smärtregionen och riskfaktorer. Förändrade förnimmelser, som domning och stickningar, kan vara vägledande. Smärtans karaktär (brännande, elektrisk, stickande och strålande) kan vara tecken på neuropatisk smärta, men andra smärtbeskrivningar utesluter inte detta [1].
Allvarliga och psykosociala faktorer identiferas
Tecken på annan allvarlig patologi (röda flaggor) kan vara feber, viktminskning, snabbt tilltagande smärta och avvikelse mellan sjukdomshistoria och kliniska slutsatser. Andra varningssignaler för allvarlig patologi är tidigare malignitet, trauma, ridbyxeanestesi, sfinkterdysfunktion, kärlobstruktion eller missbruk [2].
Gula flaggor är personlighetsmässiga och psykosociala faktorer som komplicerar långvarig smärta oavsett dess natur, exempelvis svårt invalidiserande smärta, reducerad aktivitetsnivå, tendens till nedstämdhet, oro och socialt tillbakadragande, sociala och/eller finansiella problem samt tecken till missbruk [3]. Utebliven behandlingseffekt, konflikter med försäkringskassa, arbetsgivare etc kan också vara gula flaggor.
Utredningar
Inga utredningar är nödvändiga för att ställa diagnosen neuropatisk smärta. Ett sensoriskt test av känsel, smärta och temperatur räcker, vilket kan göras inom en minut [4]. Inspektion och palpation kan vara användbara för att bestämma röda flaggor eller kausala behandlingsalternativ, men bidrar normalt inte till att fastställa diagnosen neuropatisk smärta.
Möjlig etiologi till neuropatisk smärta kan fastställas via blodprov (diabetes, tyreoideasjukdom, HIV), bilddiagnostik (metastaser, stroke), elektromygrafisk undersökning, EMG (motoriska störningar), eller med elektroneurografi, ENeG (karpaltunnelsyndrom).
Behandling
Fastställ diagnosen och behandla orsaken till neuropatisk smärta. Läkemedelsbehandlingen styrs av individuella effekter och biverkningar hos den enskilda patienten, medan valet av substans bestäms av typen av neuropatisk smärta (Tabell I). Kontakta en specialist om du är osäker på vilka behandlingar inriktade på neuropatiska smärtorsaker som finns tillgängliga.
För patienter med akut neuropatisk smärta, neuropatisk cancersmärta eller svåra episodiska smärttillstånd där det krävs snabb smärtlindring måste man titrera ett förstahandsläkemedel till en verksam dos. Där kan opioida analgetika eller tramadol användas, enskilt eller i kombination med något av förstahandspreparaten.
Kombinationer av olika smärttillstånd är vanliga. Den starkaste smärtkomponenten avgör den primära behandlingsinriktningen. Eftersom biverkningar förekommer med alla centralt aktiva läkemedel ska initialdosen anpassas. Dostitreringen bör vara långsammare än vad som rekommenderas i Fass. Om opioider krävs för att uppnå smärtlindring ska endast preparat med långsam frisättning användas. Det görs efter utvärdering av effekten av opioidpreparat med snabbare frisättning.
Vad gäller icke-farmakologisk behandling är patientinflytande grunden för framgångsrik behandling (Tabell II). Studier visar att TENS förefaller effektivare mot perifer smärta än mot central smärta. Multimodal rehabilitering ges via tvärdisciplinära team inom den vanliga vården eller på separata rehabiliteringsenheter. Vid förekomst av en eller flera gula flaggor bör ett multidisciplinärt synsätt tillämpas och kan kräva tex remiss till beteendevetare [6].
Uppföljning
Patientinflytande är grundläggande inom vården. Man bör följa upp och stödja patienten på ett personligt plan. En hjälp kan vara att använda ett uppföljningsformulär. Psykosociala aspekter måste respekteras och inkluderas i utvärderingen av effekten av olika insatser [7, 8]. Uppföljning av både behandlingseffekter och biverkningar är av avgörande betydelse, eftersom båda dessa signifikant och oförutsägbart skiljer sig mellan olika individer. Ett förslag som kombinerar frågor från olika godkända utvärderingsinstrument gavs vid seminariet och ska utvecklas vidare.
Slutsats
Samarbetet mellan olika specialiteter resulterade i kortfattade evidensbaserade rekommendationer för diagnostik, behandling och uppföljning av patienter med neuropatisk smärta. Planer för utvärdering av verktygen, programmering och fortsatt bred implementering diskuterades, och de första projekten planeras.
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
*
Seminariet sponsrades av läkemedelsföretaget Grunenthal.