Besvär och smärta i nack- och ryggregionen drabbar upp till 70–80 procent av befolkningen och är bland de tillstånd som orsakar högst sjukfrånvaro i Sverige. Psykologiska faktorer har visats vara bidragande såväl vid akuta tillstånd som vid utveckling av kroniska ospecifika nack- och ryggbesvär och kan medverka till nedsatt arbetsförmåga [1]. Det är viktigt att så snart som möjligt bekräfta eller utesluta allvarliga tillstånd och därefter kunna hänvisa till lämplig behandling.
Denna ABC-artikel beskriver orsaker, symtom och utredning av icke-traumatisk nack- och ryggsmärta. I nästa nummer av Läkartidningen, nr 35, beskriver vi behandling vid dessa tillstånd.
Anatomi
Ryggraden består av 24 kotor (7 cervikala, 12 torakala och 5 lumbala) samt sakrum och koccyx. Sett från sidan är ryggraden S-formad med lordos i cervikal- och lumbalrygg och kyfos i torakalrygg och sakrum.
Varje enskild kota kan delas in i 2 huvudkomponenter: kotkroppen, som till stor del utgörs av spongiöst ben, och en bakre del, huvudsakligen av kortikalt ben, innefattande spinal- och ledutskott, kotbåge och pediklar. Fasettlederna möjliggör tillsammans med intervertebraldiskarna rörelser i ryggen. Intervertebraldiskarna, som finns mellan kotorna, består av en inre geléartad kärna, nucleus pulposus, omgiven av en fibrös ring, anulus fibrosus.
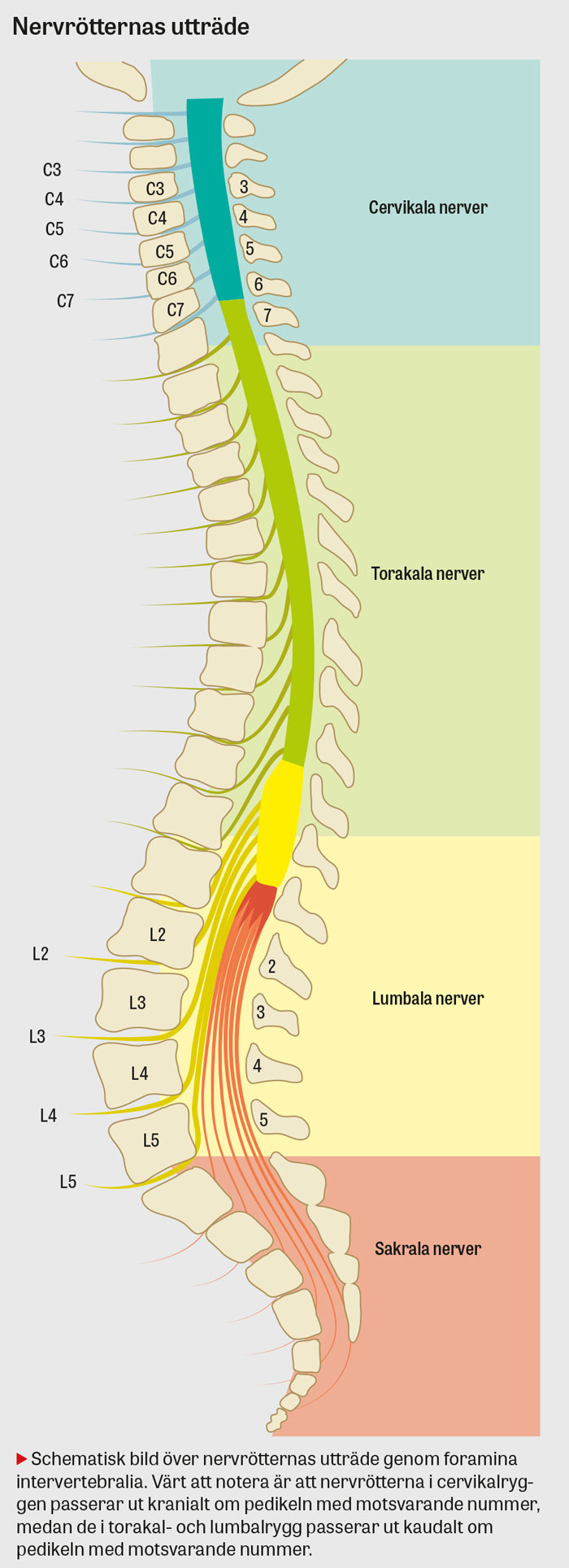
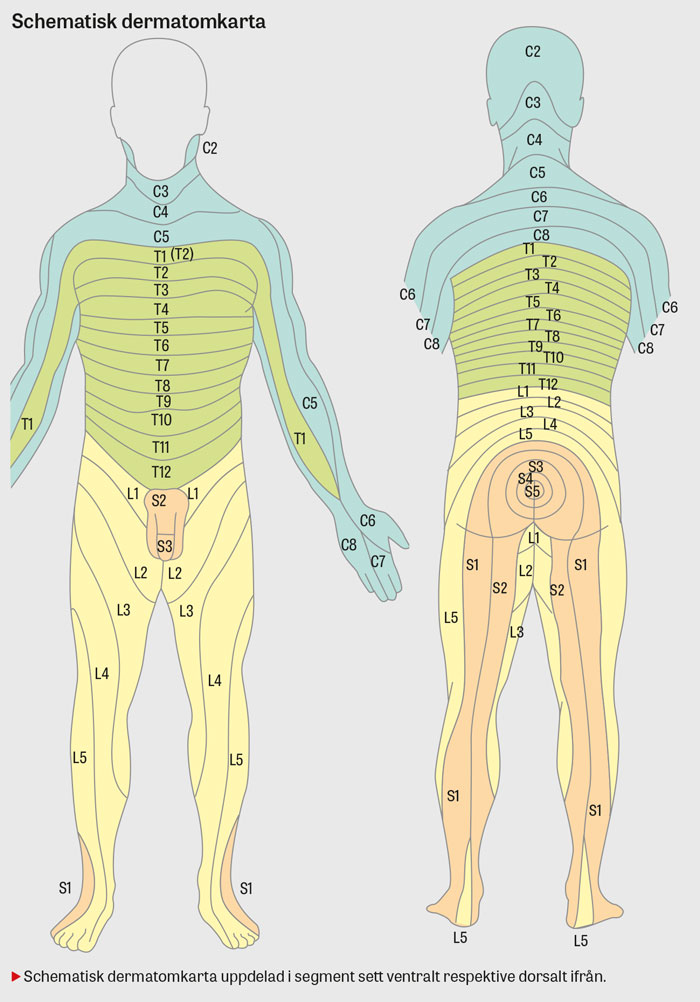
I spinalkanalen ryms ryggmärgen, blodkärl, fett och ligament [2]. Det finns 31 par spinala nervrötter som lämnar ryggmärgen via foramina intervertebralia. Vid klinisk diagnostisering av rotpåverkan bör det noteras att det finns 8 nervrotspar i halsryggen (C 1–C 8) men enbart 7 cervikalkotor. Varje cervikal nervrot utträder kranialt om pedikeln med samma nummer, medan nervrötterna i torakal- och lumbalrygg utträder kaudalt om motsvarande pedikel.
Degenerativa tillstånd såsom diskbråck och spinal stenos uppstår vanligtvis cervikalt i nivåerna C 5–C 6 och C 6–C 7 och lumbalt i nivåerna L 4–L 5 och L 5–S 1 [3].
Ryggmärgen terminerar vanligtvis i nivå med Th 12–L 1, varefter cauda equina fortlöper i spinalkanalen [2].
Skade-/sjukdomsmekanismer
Grundläggande kunskaper om ryggradens anatomi, allmän och specifik anamnes samt omfattande fysikalisk undersökning är av central betydelse för förståelsen av symtom och bakomliggande orsak och ger god vägledning för fortsatt handläggning. Några viktiga sjukdomsmekanismer med påverkan på smärta och nerv- och skelettstrukturer är väsentliga att känna till.
Ryggmärgspåverkan (myelopati) kan uppstå till följd av olika patoanatomiska förändringar, däribland diskbråck, spinal stenos, primära tumörer/metastaser och spinala abscesser, men också på grund av ryggmärgsinfarkt, reumatoid artrit och andra inflammatoriska processer [4].
Cauda equina-syndrom är ett allvarligt tillstånd med påverkan på de lumbosakrala rötterna och därmed kraftig neurologisk symtomatologi omfattande blås- och tarmpåverkan. Uppkomsten av cauda equina-syndrom orsakas i de flesta fall av ett stort centralt diskbråck. Bland övriga orsaker kan nämnas spinal stenos och primära tumörer/metastaser samt spinala infektioner [5].
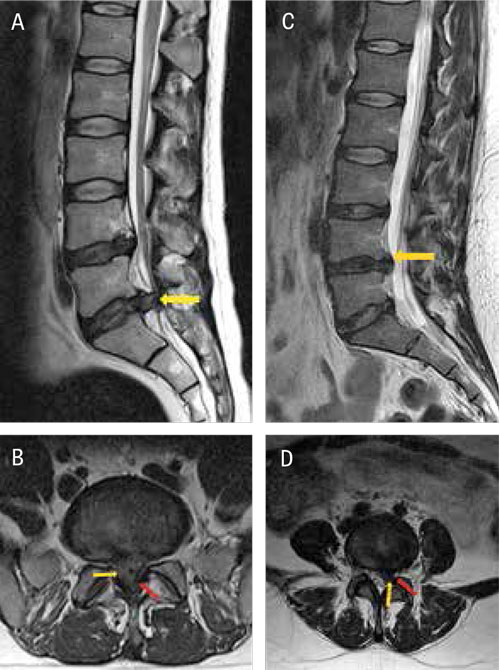
Diskbråck orsakas av en partiell eller total utbuktning av intervertebraldisken med kompression av ryggmärgen/förbipasserande nervrötter eller påverkan på en enskild nervrot (radikulopati). Stora diskbråck kan orsaka cauda equina-syndrom, medan påverkan på en nervrot kan ge upphov till lumbago–ischias, dvs ryggvärk med smärtutstrålning i ett ben. Andra orsaker till nervrotspåverkan innefattar bl a foraminal förträngning/stenos [3].
Spinal stenos utvecklas i de flesta fall på grund av degenerativa processer i intervertebraldisken tillsammans med osteofytpålagringar, fasettledsartros och hypertrofi av ligamentum flavum. Detta medför förträngning av spinalkanalen och påverkan på förbipasserande nerver (central stenos) eller enstaka nervrot (foraminal/lateral stenos) [6].
Ankyloserande spondylit är en kronisk, progressiv inflammatorisk sjukdom där inflammationen i initialskedet ofta engagerar sakroiliakalederna. Sjukdomen är även associerad till inflammatoriska förändringar i höftled, axlar och ryggrad [7]. I slutfasen ossifierar bl a stödjevävnaden i ryggraden, vilket resulterar i »bamburygg« med hög risk för instabil skada vid trauma. Patienter med ankyloserande spondylit ska därför inte läggas på ryggbräda (spineboard) i traumasammanhang eller vid radiologiska undersökningar.
Cervikalgi/lumbago utan allvarlig bakomliggande orsak påverkas i hög grad av arbetsrelaterade och psykosociala riskfaktorer såsom låg arbetstillfredsställelse, höga arbetskrav respektive oro, depression och somatisering [8]. Dessutom ökar risken att utveckla nack- och ryggbesvär vid arbetsuppgifter som inkluderar långvarigt stillasittande eller upprepade nackböjningar, fysisk belastning såsom upprepade tunga lyft och/eller lyft som belastar ryggen i vriden, framåtlutad ryggställning samt vid exponering för helkroppsvibrationer [9].
Diagnostik
Anamnes
Smärtproblematik i nacke och rygg bör kartläggas med avseende på uppkomst, utveckling, karaktär, duration, lokalisation och förhållande till ansträngning och vila.
Vid myelopati beskriver patienten ofta långbanesymtom såsom svaghet i armar och/eller ben, gång- och balanssvårigheter och inverkan på finmotoriken i händerna, t ex fumlighet, svårigheter att skriva och knäppa knappar.
Blås- och/eller tarmdysfunktion bör inge misstanke om cauda equina-påverkan.
Tilltagande smärta, domningar och motorisk svaghet i benen i gående alternativt i stående som lindras i framåtlutande eller sittande ställning, s k pseudoclaudicatio, är typiskt vid spinal stenos.
Rotpåverkan i form av smärta, med eller utan parestesier och/eller motorisk påverkan, med symtom som följer ett specifikt dermatom i arm (rizopati) eller ben (ischialgi) orsakas oftast av diskbråck men kan även ha annan orsak.
Lumbago kännetecknas av smärta/värk i lumbalrygg, ibland med utstrålning begränsad till ljumskar, lår och skinkor till skillnad från ischias orsakad av nervpåverkan, som ger utstrålande smärta nedom knät.
Vilovärk och nattlig värk samt långsam progress och försämring kan tala för tumör.
Anamnesen när någon söker för nack-/ryggbesvär bör omfatta generella symtom som viktnedgång, feber, besvärens relation till arbete/arbetsförmåga och medicinering innefattande analgetikakonsumtion samt eventuell missbruksproblematik. Dessutom bör patientens arbetssituation och psykosociala situation kartläggas för att fånga upp de riskgrupper som tenderar att utveckla kroniska nack- och ryggbesvär.
Flaggsystemet
I SBU:s rapport nr 145 från år 2000 [10] beskrivs röda respektive gula flaggor för att skilja ut patologi som kan kräva större uppmärksamhet och eventuellt snabb handläggning av nack- och ryggsmärta/-symtom och identifiera tecken som kan tyda på att psykosociala faktorer medverkar, förstärker och försvårar en individs förmåga att hantera smärtproblematik.
Detta flaggsystem har under senare år vidareutvecklats med tillägg av blå flaggor. Dessa syftar på arbetsrelaterade faktorers eventuella inverkan på funktionsnedsättningen, vilken skulle kunna öka risken för framtida ryggproblem [8].
Undersökning
Nedanstående moment bör ingå vid undersökning av nacke och rygg.
Inspektion. Observera gång- och rörelsemönster. Notera eventuell hälta och svårigheter vid av- och påklädning. Leta efter asymmetri i bäcken i stående position, avvikande lordos, kyfos eller skolios i ryggen och felställningar i nacke eller axelparti. Muskler inspekteras avseende eventuella atrofier.
Test av rörlighet. Notera eventuell rörelseinskränkning, smärta och deviation av ryggen vid framåt-, bakåt- och sidoböjning och rotation. Vid framåtböjning observeras eventuell skillnad i torakalhöjd (vänster/höger) som tecken på skolios (uppstår på grund av rotation av ryggraden). Undersök rörligheten i cervikalryggen i samtliga rörelseriktningar. Observera om någon särskild rörelse utlöser smärta. Även undersökning av rörlighet och smärtprovokation i höftlederna bör göras i syfte att differentiera rygg-/ischiassmärta från höftledssmärta, en vanligt förekommande differentialdiagnos. Vid nack-/armsmärta bör rörlighet i axlar inklusive impingementtest (inklämning) utföras för att utesluta axelrelaterade problem.
Palpation. Undersök dunkömhet över spinalutskott och palpationsömhet i nacke, skuldror och paravertebral muskulatur. Palpera perifera pulsar för att särskilja kärlbetingad claudicatio och pseudoclaudicatio betingad av lumbal spinal stenos. Vid misstanke om cauda equina-syndrom, undersök per rektum sfinktertonus och volontär sfinkterfunktion (be patienten knipa). Palpera trokanterfästen, eftersom trokanterit är en vanlig differentialdiagnos till lumbago–ischias. Palpera även biceps- och supraspinatussenor i axlar med tanke på tendinitbesvär som differentialdiagnos vid nack-/armsmärta.
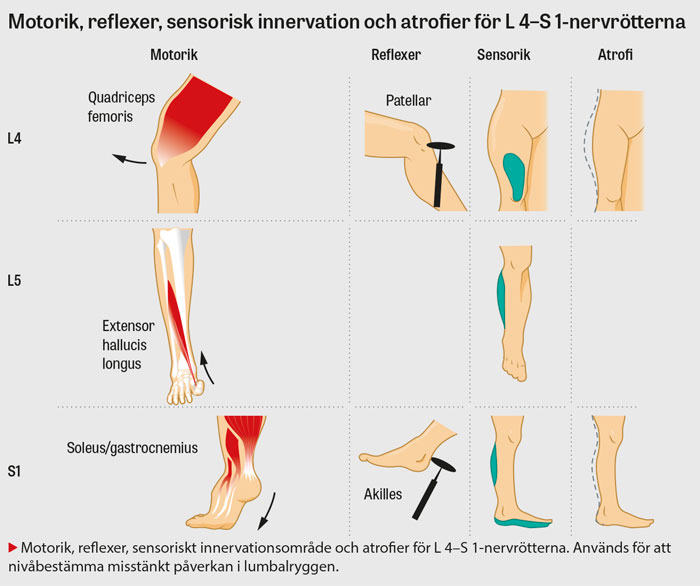
Neurologisk undersökning. Be patienten att stå på ett ben på både tå och häl. Eventuella svårigheter att gå på tå/häl talar för L 5- eller S 1-nervrotspåverkan och svårigheter att stå på ett ben signalerar generell svaghet eller kraftig smärta, som behöver undersökas noggrant. Undersök styrkan i de olika muskelgrupperna i både övre och nedre extremiteterna systematiskt för att se om det finns tecken på motorisk påverkan som kan härledas till specifik nervrotspåverkan eller mer generell muskelsvaghet.
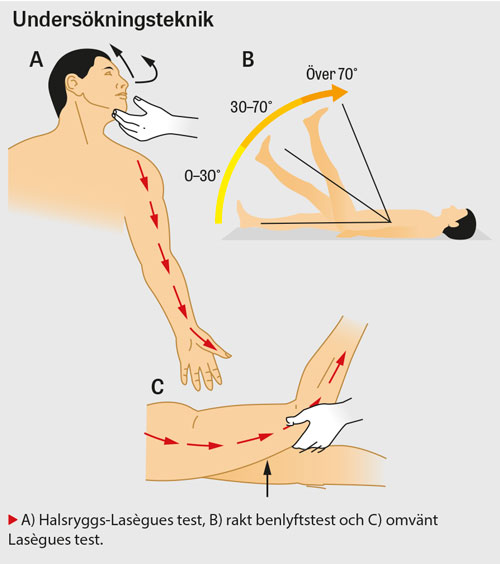
Genomför sensibilitetstestning utefter dermatomen. Ridbyxeanestesi och nedsatt sensibilitet perianalt inger misstanke om cauda equina-syndrom. Undersök biceps-, brachioradialis-, triceps-, patellar-, akilles- och indirekt vadreflex samt fotklonus, Babinskis tecken och Hoffmans test. Skilj rotpåverkan med försvagade reflexer från ryggmärgspåverkan som ger stegrade reflexer, eventuellt positivt Babinskis tecken, positivt Hoffmans test och/eller fotklonus. Raka benlyftstestet (straight leg raising test; SLR) betraktas som positivt vid ipsilateral smärtutstrålning nedanför knät vid lyft under 70°.
Vid misstanke om rotpåverkan på L 4 och mer kranialt görs motsvarande test med patienten i bukläge. Flektera då knät i 90° samtidigt som höften passivt extenderas. Vid positivt test utlöser detta smärta mot lårets framsida. Samma princip kan tillämpas vid misstanke om rotpåverkan i cervikalryggen. För då eleverad arm (90°) bakåt/nedåt och vrid samtidigt patientens huvud i motsatt riktning (från den eleverade armen). Även foramenkompressions- och extensionstest bör utföras. Vid rotpåverkan i cervikalryggen upplevs armsmärta vid dessa test.
Undersökning av nerv-entrapment med avseende på medianus- och ulnarisnerven i handled och armbågsnivå (bl a Tinels tecken, Phalens test) bör också ingå vid hand-/armsymtom, framför allt om domningsbesvär föreligger.
Vid misstanke om myelopati bör patientens förmåga att gå samtidigt som hen blundar undersökas. Ett tidigt tecken vid myelopati är att patienten då har tendens till att ta snedsteg.
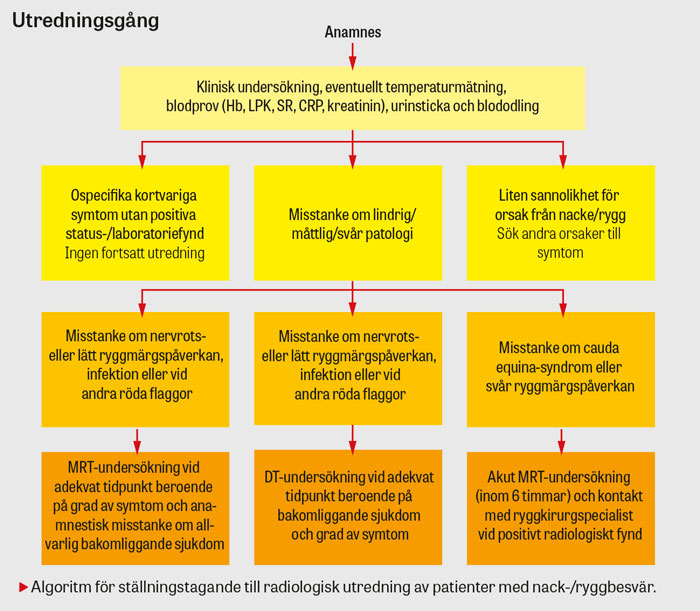
Provtagning. Initial provtagning där sådan bedöms indicerad vid oklar nack-/ryggsmärta bör inkludera temperatur, Hb, LPK, SR, CRP, kreatinin och urinsticka. Vid feber eller misstanke om spondylit/diskit bör blododling övervägas. Vid misstanke om cauda equina-syndrom bör residualurin kontrolleras med bladderscan. Vid blåsdysfunktion är dränering av urinblåsan med KAD mycket viktig för att undvika bestående blåsskada.
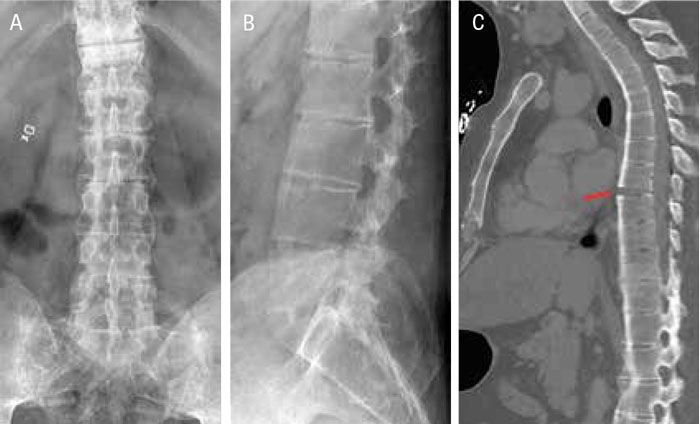
Bilddiagnostik. För patienter utan trauma med smärtproblematik eller vid misstanke om ryggpatologi med eller utan nervpåverkan rekommenderas i första hand magnetisk resonanstomografi (MRT) när radiologisk undersökning är indicerad. Datortomografi (DT) bör övervägas hos patienter med kontraindikation för MRT eller då MRT inte finns tillgänglig. Man ska komma ihåg möjligheten att kombinera DT med myelografi för bättre visualisering av eventuellt tryck på nervstrukturer [11].
Differentialdiagnostik
Många icke-ryggrelaterade åkommor och sjukdomar kan ge ryggsmärta. Det är vanligt att patienter med cervikal radikulopati även har smärta i axel- och armbågsregionen, varför tillstånd som frusen skuldra, subluxation av bicepssenan och lateral epikondylit bör uteslutas. För utstrålande bensmärta och lumbal ryggsmärta är sakroiliakaledsproblematik, piriformis-syndrom och höftledsartros vanliga differentialdiagnoser.
Även bukåkommor och urologiska och gynekologiska tillstånd som bl a aortadissektion, akut pankreatit, urinvägsinfektion, pyelonefrit, ägglossning och extrauterin graviditet kan manifestera sig i form av ryggsmärta.
Vid misstanke om myelopati där symtom/statusfynd inte är helt entydiga ska man komma ihåg intrakraniella processer, t ex normaltryckshydrocefalus och multipel skleros-plack.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
I nästa nummer av Läkartidningen, nr 35, publiceras den andra delen av två ABC-artiklar om smärta i rygg och nacke. Då handlar det om behandling.