Landstingens råd för nya terapier (NT-rådet) ger rekommendationer om användning av nya läkemedel. Rådet har formulerat ett policydokument som tolkar riksdagens etiska plattform för prioriteringar i hälso- och sjukvården och operationaliserar dess principer i fyra dimensioner: tillståndets svårighetsgrad, tillståndets sällsynthet, effektstorlek och datatillförlitlighet. Dessa vägs samman och utgör tillsammans med hälsoekonomiska data om läkemedlets kostnadseffektivitet grunden för en rekommendation.
Tillståndets svårighetsgrad väger tyngst.
En något högre betalningsvilja är rimlig för sällsynta tillstånd, men det är viktigt att identifierade patienter inte prioriteras framför andra med lika stora behov.
År 1997 beslutade riksdagen i enlighet med proposition 1996/97:60 om vilka principer som skulle gälla för prioriteringar i hälso- och sjukvården. Man slog fast tre principer:
- människovärdesprincipen
- behovs- och solidaritetsprincipen
- kostnadseffektivitetsprincipen.
Människovärdesprincipen anger ramen för plattformen och visar vilka prioriteringsgrunder som inte är acceptabla (man får inte diskriminera utifrån exempelvis ålder, kön, etnicitet eller social ställning). En tolkning av denna princip är att den även i viss mån bestämmer vilka kostnader som kan inkluderas i den hälsoekonomiska värderingen för att inte ge upphov till diskriminering av icke-yrkesverksamma, men har i övrigt liten bäring på diskussionen i denna artikel och lämnas därför fortsättningsvis därhän.
Behovs- och solidaritetsprincipen slår fast att individer med de största behoven (de med de svåraste sjukdomarna och den sämsta livskvaliteten) har företräde till resurserna.
Kostnadseffektivitetsprincipen innebär att det ska finnas en rimlig relation mellan kostnader och effekt (förbättrad hälsa och livskvalitet). I Prioriteringsutredningens förslag finns en begränsning gentemot användning av kostnadseffektivitet vid horisontella prioriteringar. Någon sådan begränsning finns dock inte i propositionen och lagen om läkemedelsförmåner eller dess förarbeten, vilka reglerar Tandvårds- och läkemedelsförmånsverkets (TLV) tillämpning av plattformen och generellt varit vägledande för prioriteringspraktiken.
TLV har att besluta om huruvida kostnaden för ett läkemedel som förskrivs på recept står i rimlig relation till dess nytta utifrån den etiska plattformens principer och om läkemedlet ska ingå i läkemedelsförmånerna och omfattas av högkostnadsskydd. Detta är i praktiken en förutsättning för användning av många nya effektiva läkemedel med högt pris. Staten ersätter landstingen för denna kostnad. Den lagstiftning som ligger till grund för TLV:s verksamhet omfattar inte läkemedel som rekvireras till och används på sjukvårdsinrättning. Dessa läkemedel, som blivit allt fler, bekostas direkt av landstingen.
NT-rådet gör landstingsgemensam bedömning
Det har tidigare saknats en för landstingen gemensam bedömning av rekvisitionsläkemedel. Sedan några år har dock TLV inom ramen för det s k klinikläkemedelsprojektet utarbetat hälsoekonomiska underlag, första åren på uppdrag av gruppen för nya läkemedelsterapier (NLT-gruppen) och därefter av landstingens råd för nya terapier (NT-rådet). NT-rådet består av regionala representanter med medicinsk eller farmaceutisk kompetens samt experter med medicinsk, hälsoekonomisk och etisk kompetens.
NLT-gruppen och NT-rådet har sedan utfärdat rekommendationer för användning av nya rekvisitionsläkemedel. Rekommendationerna bygger på bedömning av samhällets betalningsvilja och hur denna relaterar till läkemedlets kostnad och nytta (ofta uttryckt i mängden vunna kvalitetsjusterade levnadsår [QALY]).
Betalningsviljan bygger på plattformens etiska principer och ska spegla den s k alternativkostnaden för den resurs som tas i anspråk när man inför något nytt som är dyrare än det gamla, dvs den nytta man skulle ha fått om resursen hade använts på något annat angeläget användningsområde. Om den alternativa användningen ger större sammantagen nytta bör man avstå från att använda det nya läkemedlet. Om det nya läkemedlet ger mer nytta än alternativanvändningen sägs det vara kostnadseffektivt.
Den högsta kostnadsnivå där läkemedlet fortfarande är kostnadseffektivt utgör den s k tröskelnivån [1, 2]. Samtidigt ska denna bedömning av tröskelnivån enligt plattformen balanseras mot andra etiska värden till en sammanvägd bedömning av om vi för vissa läkemedel bör acceptera högre eller lägre tröskelvärden.
NT-rådet har tagit fram ett policydokument
Eftersom dessa rekommendationer har stor betydelse för patienter, sjukvårdsansvariga och företag är det viktigt med öppenhet kring vilka underlag och överväganden som rekommendationerna grundar sig på. Likaså är det viktigt att de principer som NT-rådet använder överensstämmer med de principer som ligger till grund för prioriteringsbeslut hos TLV och i Socialstyrelsens rekommendationer i nationella riktlinjer.
NT-rådet har därför under 2015 arbetat med att försöka tydliggöra hur man uppfattar prioriteringsplattformens principer. En ambition har varit att formulera en policy som bygger på den värdebaserade prissättningen, prioriteringsplattformen och lagen om läkemedelsförmåner och som är giltig för alla olika typer av läkemedel.
Likaså har vi i NT-rådet utgått från de operationaliseringar av den etiska plattformen som togs fram i arbetet med den s k nationella modellen [3]. Vi har således försökt undvika särlösningar. Ett policydokument har publicerats på samverkansmodellens webbplats [4]. Denna artikel är en sammanfattning av detta dokument.
Metoder
Arbetet med att ta fram det aktuella policydokumentet har baserats på konsensusbeslut efter interna diskussioner i NT-rådet, en konferens med Statens medicinsk-etiska råd i december 2013 (http://www.smer.se/publikationer/konferensrapporter/), workshoppar tillsammans med nämnden för läkemedelsförmåner vid TLV och diskussioner i samband med olika offentliga möten, t ex Swedish Health Economy Associations 4:e konferens 2015 samt relevant vetenskaplig litteratur och statliga utredningar (SOU 2014:87, bilaga 7).
Resultat
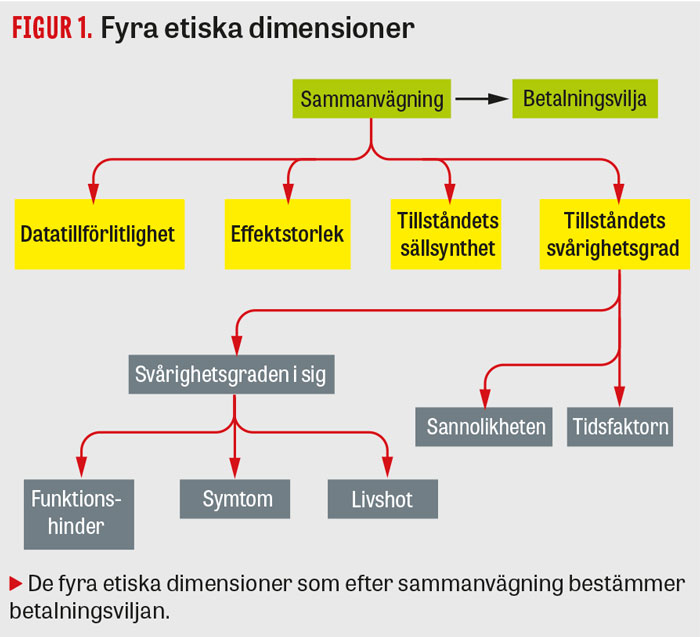
Det är inte helt tydligt vad lagstiftaren avser när man skriver att »resurserna bör satsas på de områden där behoven är störst«. För att bedöma samhällets betalningsvilja för behandling av ett tillstånd har vi därför i likhet med andra [3] försökt att operationalisera behovs- och solidaritetsprincipen och kostnadseffektivitetsprincipen i fyra olika dimensioner (Figur 1):
- tillståndets svårighetsgrad
- tillståndets sällsynthet
- interventionens effektstorlek
- den hälsoekonomiska dokumentationens tillförlitlighet.
De dimensioner vi diskuterar här påverkar alltså betalningsviljan utöver vad som redan hanterats i den hälsoekonomiska värderingen när kostnaden per QALY beräknas.
Tillståndets svårighetsgrad
De direkta aspekterna på svårighetsgraden (livshot, symtom och funktionshinder) bedöms med hänsyn till effekten av dagens standardbehandling. Vi har, till skillnad från den norska prioriteringsutredningen (NOU 2014:12) valt att inte väga in tillståndets varaktighet på ett kvantitativt sätt, eftersom det skulle kunna innebära åldersdiskriminering, vilket inte är förenligt med människovärdesprincipen. Däremot kommer varaktigheten indirekt alltid in, eftersom de läkemedel som behandlas i allmänhet riktar sig mot icke-övergående tillstånd.
Värdering av svårighetsgrad vid manifest sjukdom jämfört med risk för samma sjukdom (prevention) i en för övrigt frisk population har diskuterats en del. Det innebär att väga värdet av nuvarande mot framtida liv och värdet av att förhindra insjuknande i stället för att behandla vid manifest sjukdom. Preventiva insatser handlar om att behandla en grupp där endast en viss andel riskerar att få manifest sjukdom; därför bedömer vi att svårighetsgraden för denna grupp bör viktas ned något i relation till svårighetsgraden för det manifesta tillståndet. Om den andel som kommer att få manifest sjukdom är liten (dvs risken för gruppen att insjukna är liten), viktas svårighetsgraden ner mer än om andelen är stor.
Utöver detta kan det även finnas osäkerheter om framtida behandling som kan minska värdet av prevention i relation till att behandla manifesta tillstånd. Den medicinska utvecklingen under preventionstiden kan innebära att den sjukdom man avser att förebygga kan behandlas effektivare än vad som var fallet när nyttan av preventionen beräknades. Även kostnaden för behandling av manifest sjukdom kan sjunka, t ex vid framtida patentutgångar.
Våra överväganden handlar däremot inte om att det skulle vara mer angeläget att behandla en identifierad individ än en statistisk individ enligt regeln om räddning (rule of rescue), eftersom skälen till att en individ identifieras kan ge utrymme för hänsyn till irrelevanta faktorer som röst i samhället, syn på vissa tillstånd som socialt stigmatiserande och så vidare [5, 6].
Tillståndets sällsynthet
Att utveckla behandlingar mot sällsynta sjukdomar innebär en särskild utmaning, inte minst finansiellt. Patienter med sådana sjukdomar har därför i allmänhet sämre möjlighet att få tillgång till effektiv behandling än patienter med vanligare sjukdomar. Av rättviseskäl kan det därför anses skäligt att ha en något högre betalningsvilja för behandling av sådana sjukdomar för att patienterna ska få en mer lika tillgång till existerande behandling.
Kravet på rimlighet i relationen mellan kostnad och nytta kvarstår dock, och högre betalningsvilja förutsätter också att tillståndet har hög svårighetsgrad (Figur 2) och att behandlingen har stor effekt (SOU 2014:87, bilaga 7) [7].
Effektstorleken
Storleken på behandlingseffekten, både tidsmässigt i form av effektduration/bot och grad av livskvalitetsförbättring, vägs in i den hälsoekonomiska QALY-beräkningen. Det kan dock finnas skäl att utöver detta och i vissa situationer lägga extra stor vikt vid stora hälsoeffekter (t ex bot, påtaglig förbättring i livskvalitet, påtaglig förlängning av överlevnad) än marginella sådana. Detta baseras på att större effekter skulle kunna innebära en kvalitativt avgörande förändring av individens hela livssituation, som kan ha ett särskilt värde utöver den effektstorlek som kan avspeglas i en QALY-beräkning.
Vi har därför valt att värdera denna dimension explicit vid bedömning av betalningsvilja. Detta är även kopplat till värdet av att kunna ta ställning till vad som ligger bakom QALY-måttet.
Datatillförlitligheten
Slutligen anser vi att tillförlitligheten i den vetenskapliga dokumentation som ligger till grund för bedömningen av effektstorlek och den hälsoekonomiska värderingen är av betydelse för bedömning av betalningsviljan. Den faktiska nyttan av en intervention visar sig oftast vara mindre efter långtidsuppföljning än vad som antyds av preliminära data. Detta är ett välkänt problem när studier avbryts i förtid på grund av »lovande« interimsresultat.
I absoluta tal innebär en osäkerhet till betalarens nackdel en större risk än samma relativa osäkerhet till säljarens nackdel. Det finns goda skäl att belöna de företag som dokumenterar sina produkter väl. I viss mån kan problem med datatillförlitlighet minskas med s k riskdelningsavtal, där företag och sjukvård avtalar om betalning beroende på behandlingseffekt.
Det finns en uppenbar motsättning mellan datatillförlitlighet och tillståndets sällsynthet i så måtto att få läkemedel mot mycket sällsynta sjukdomar är väl dokumenterade. Inte heller sådana läkemedel kommer därför, utom i undantagsfall, att nå maximal nivå av betalningsvilja.
Sammanvägning av dimensionerna
Det kan förvisso finnas andra dimensioner att väga in vid bestämning av betalningsvilja, men vi anser att dessa fyra täcker de viktigaste aspekterna för att tolka lagstiftarens intentioner i prioriteringsplattformen.
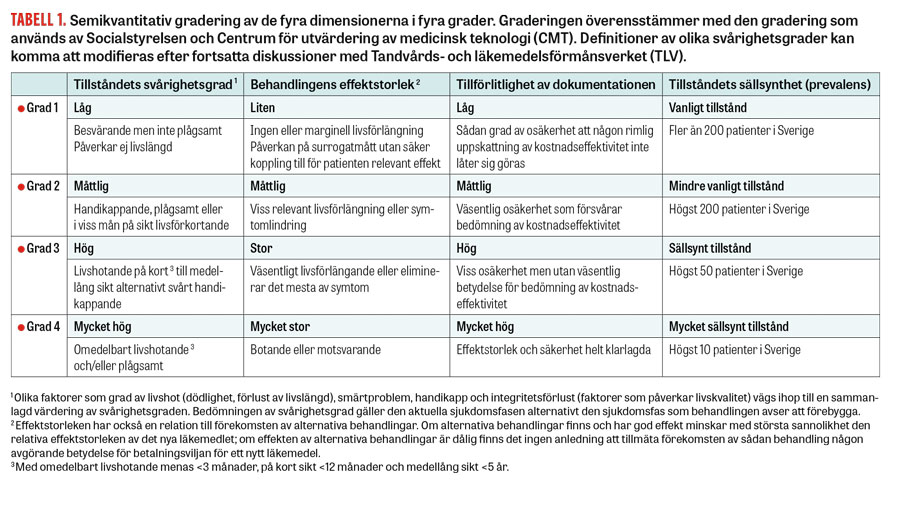
Man skulle teoretiskt kunna tänka sig att bygga en beslutsmodell utifrån många kriterer (multi criteria decision model) för att tydligt kvantifiera hur värdering i de olika dimensionerna ska vägas samman vid bestämning av betalningsviljan. Vi ser dock, i likhet med andra myndigheter och den nationella modellen för öppna prioriteringar [3], att det för närvarande inte är rimligt att göra sådana kvantitativa estimat av de enskilda dimensionerna eller deras inbördes viktning. Tillståndets svårighetsgrad väger dock i allmänhet tyngst. Vi har därför valt en semikvantitativ ansats med en fyrgradig skala för de fyra olika dimensionerna (Tabell 1).
Diskussion
Riksdagens etiska plattform för prioriteringar i hälso- och sjukvården och övriga lagrum med bäring på prioriteringar är det demokratiska rättesnöre som alla som arbetar med prioriteringar i sjukvården har att följa. Proposition och lagtext kan dock inte alltid ge detaljerade anvisningar om hur man ska handla i varje situation utan behöver tolkas: av domstolar när det gäller juridiska beslut, men även när icke-juridiskt bindande rekommendationer av betydelse för beslut i sjukvård görs.
Det finns ett behov av att diskutera möjliga tolkningar av lagstiftningen utifrån förändringar i omvärlden, såväl politiska och opinionsmässiga som vetenskapliga. Det finns också starka demokratiska skäl, väl förankrade i svensk offentlig tradition av öppenhet, att tydliggöra vilka överväganden som beslut och rekommendationer grundar sig på. Detta är både en styrka och en utmaning, eftersom starka påtryckargrupper med stora ekonomiska resurser ibland lyckas mobilisera ett opinions- och medietryck som hotar att snedvrida prioriteringsbeslut på ett sätt som gynnar starkare grupper på svaga och svårt sjukas bekostnad, tvärt emot den etiska plattformens intentioner.
Det är dock rimligt att de företag vars produkter berörs har möjlighet att förstå och hantera den miljö de verkar i.
Sedan är det till sist politiska prioriteringar på makronivå som bestämmer vilka resurser som ska ges till hälso- och sjukvård i relation till andra sektorer respektive privat konsumtion (skattenivå). Sådana beslut och utvecklingen av befolkningens behov av sjukvård och sjukvårdens behandlingsmöjligheter bestämmer i slutändan var gränsen för betalningsviljan kommer att ligga.
Det arbete vi redogör för här är inte avslutat; den policy vi har tagit fram bör betraktas som ett levande dokument. Vi välkomnar ett offentligt samtal om dessa utomordentligt viktiga frågor, vilket kan hjälpa oss att vidareutveckla denna policy. Vi skulle också välkomna ett initiativ från lagstiftaren till en översyn och tydligare tolkning av den etiska plattformen, eventuellt i form av en enmansutredning.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.